Алгоритм лечения нарушения обмена жиров (липидов)
Пациентам с нарушениями в системе липопротеинов необходимо провести всестороннее обследование и назначить лечение в рамках программы снижения суммарного риска. У большинства пациентов с дислипопротеинемией симптомы заболеваний, связанных с атеросклерозом, обычно отсутствуют, за исключением лиц с выраженной гипертриглицеридемией (ГТГ), у которых может развиться острый панкреатит, и пациентов с наследственными нарушениями в липопротеинах с кожными проявлениями (ксантоматоз, ксантелазмы).
При обследовании пациентов с дислипидемией (ДЛП) следует выявлять и лечить вторичные причины липидных нарушений. Клиническая оценка включает тщательный анамнез, в т.ч. полный семейный анамнез; полученные сведения могут послужить ключом к разгадке как генетических причин, так и наследственной предрасположенности к сердечно-сосудистых заболеваний (ССЗ).
Врач должен выявлять и оценивать другие факторы риска (ФР) (курение, ожирение, сахарный диабет (СД)) и разрабатывать план по коррекции образа жизни, включая диетотерапию, усиление ФА и ограничение употребления алкоголя. Подобные планы выполняют профессионалы, работающие в области охраны здоровья (т.е. те, кто проводит консультации по питанию, физическим тренировкам и отказу от курения). Один из таких подходов изложен в программе Therapeutic Lifestyle Change ATP III. Для достижения намеченных целей мероприятия по изменению образа жизни целесообразно сочетать с применением лекарственных препаратов.
Физикальное обследование предполагает выявление ксантом в сухожилиях разгибателей (рук, локтей, коленей) и ахилловых сухожилиях, ладонных ксантом, а также наличие ксантелазм, липоидной дуги и опалесценции роговицы. Необходимо измерить АД, окружность талии, рост и массу тела, выявить наличие артериальных шумов и провести полное обследование сердечно-сосудистой системы. Измерение периферического пульса и определение лодыжечно-локтевого индекса может стать важным ключом для выявления периферического сосудистого заболевания.
Диагностику нарушений метаболизма липопротеинов проводят по данным лабораторных исследований. Обычно оценки липидного профиля натощак достаточно для выявления большинства нарушений обмена липопротеинов, но в специализированных лабораториях можно провести более детальную диагностику или экспертизу особых случаев. Дополнительные тесты часто связаны со значительными расходами и не всегда повышают прогностическую значимость, однако помогают при детальной диагностике. Чтобы оценить базовый риск у пациента, получающего липидснижающую терапию, лекарственную терапию следует прекратить за 1 мес до измерения липидного профиля.
Многие современные методы анализа липидного профиля в специализированных центрах позволяют иногда уточнять результаты клинического обследования, полученные ранее.
После диагностики липидных нарушений (на основании как минимум двукратного определения липидного профиля) следует оценить вероятность вторичных причин дислипидемии (ДЛП) с помощью определения уровня ТТГ и глюкозы. Пациентам, которым планируется лекарственная терапия, нужно оценить функцию печени (уровень АЛТ) и уровень креатинкиназы. Если принято решение о лечении лиц высокого риска (т.е. пациентов с ОКС или после ИМ либо коронарной реваскуляризации), его следует начать немедленно и одновременно с изменением образа жизни.
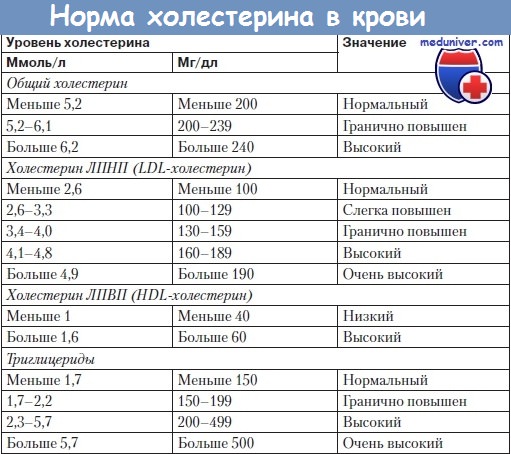

а) Целевые уровни. В NCEP (National Cholesterol Education Program) ATP III содержатся рекомендации по лечению ГХС. Целевой уровень зависит от суммарного риска сердечно-сосудистой смерти или нефатального ИМ. Больные ИБС либо с атеросклерозом сонных или периферических артерий, лица, страдающие СД, и пациенты с 10-летним риском развития ИБС > 20% попадают в категорию высокого риска, и им для достижения главной цели — ХС ЛНП < 2,6 ммоль/л (100 мг/дл) — необходимо «агрессивное» лечение, включая лекарственную терапию, модификацию образа жизни и диеты и увеличение ФА. У лиц с ТГ > 200 мг/дл ATP III рекомендует вторичную цель — ХС неЛВП < 3,4 ммоль/л (130 мг/дл). У многих этих больных диагностируют МС.
б) Изменение образа жизни:
1. Лечение. Терапевтический выбор заключается в модификации образа жизни, лечении вторичных причин дислипидемии (ДЛП) и по возможности в диетотерапии и лекарственном лечении.
2. Диета. Лица с дислипопротеинемией должны всегда получать диетотерапию. Пациентам высокого риска следует начать лекарственное лечение одновременно с изменением диеты, поскольку во многих случаях одной диеты для достижения целевого уровня может оказаться недостаточно. Диетотерапия должна преследовать три цели. Во-первых, с ее помощью пациент должен достигнуть идеальной массы тела и поддерживать ее.
Во-вторых, это должна быть хорошо сбалансированная диета, содержащая фрукты, овощи и цельнозерновые продукты. В-третьих, содержание насыщенных ЖК и рафинированных углеводов в такой диете должно быть ограниченным. Диетологическое консультирование должен проводить профессиональный диетолог. Часто помощь диетологов, участие в программах по снижению массы тела и работа амбулаторных центров для больных СД помогают поддерживать идеальную массу тела.
В настоящее время ATP III и American Heart Association рекомендуют диету, в которой потребление белка составляет 15-20% общего количества калорий, жиров < 35%, в т.ч. только 7% насыщенных ЖК, а оставшиеся калории поступают в виде углеводов. Потребление ХС должно составлять < 300 мг/сут.
в) Лечение комбинированных нарушений метаболизма липопротеинов. Комбинированные нарушения метаболизма липропротеинов, характеризующиеся увеличением в плазме крови уровней общего холестерина (ОХС) и триглицеридов (ТГ), часто встречаются в клинической практике, и их лечение является трудной задачей. Такие пациенты характеризуются повышенным уровнем ХС ЛНП и увеличенным количеством частиц ЛНП (что отражается в увеличенном содержании общего апо В или апо В в составе ЛНП), повышенным содержанием мелких плотных частиц ЛНП, повышенным уровнем ХС и ТГ в составе ЛОНП, а также сниженным уровнем ХС ЛВП. У пациентов с комбинированной ДЛП такого типа часто отмечают ожирение и диагностируют МС. Лечение подобных нарушений должно начинаться с модификации образа жизни, диеты со сниженной общей калорийностью и низким содержанием насыщенных ЖК, снижения массы тела и увеличения физической активности (ФА).
Лекарственная терапия, если она оправданна, имеет целью корригировать преобладающие нарушения в профиле липопротеинов. Уровень ТГ в плазме крови могут снижать статины, особенно у лиц с высоким исходным уровнем. Уровень ТГ снижают и фибраты, они же способны изменять состав частиц ЛНП с образованием более крупных и менее плотных частиц. Роль производных фиброевой кислоты во вторичной профилактике ССЗ у больных СД с низким уровнем ХС ЛВП была подвергнута сомнению после публикации результатов исследования FIELD. Фибраты могут парадоксально увеличивать уровень ХС ЛНП (из-за увеличения активности ЛПЛ). Терапия фенофибратом может сопровождаться увеличением в плазме крови уровня общего гомоцистеина, в меньшей степени — при терапии безафибратом. Учитывая влияние гемфиброзила на глюкуронидацию статинов, мы не рекомендуем использовать гемфиброзил в комбинации со статинами.
Высокая эффективность комбинации статина с фибратом при коррекции комбинированных дислипидемий (ДЛП) считается доказанной, а вот позволит ли такой подход предотвратить повторные сердечно-сосудистые события (СССоб), станет ясно по результатам соответствующих клинических исследований. Пациенты, принимающие фибраты в сочетании со статинами, должны находиться под медицинским наблюдением для выявления гепатотоксичности или миозитов в течение первых 6 нед. терапии, а в дальнейшем — каждые 6 мес. Применение комбинации статина и эзетимиба для лечения выраженной гиперхолестеринемии (ГХС) или для достижения рекомендуемых целевых уровней, если монотерапия статином или недостаточна, или вызывает нежелательные побочные эффекты (ПЭ), весьма целесообразно, хотя клиническими исследованиями это пока не доказано.
Другие комбинации, включая сочетание производных фиброевой кислоты со смолами, связывающими желчные кислоты, и ниацина со смолами, связывающими желчные кислоты, также могут оказаться эффективными в определенных случаях. Комбинация фибратов или статинов с ниацином требует опыта и осторожности из-за риска гепатотоксичности и миозита. Особое внимание следует уделять поиску корригируемых случаев комбинированных ДЛП (например, неконтролируемого СД, ожирения, гипотиреоза, потребления алкоголя) и успехам, достигаемым в результате изменения образа жизни.
Помощь диетологов, участие в программах по снижению массы тела или амбулаторные центры для больных СД существенно закрепляют успех.
Экстракорпоральная фильтрация липопротеинов низкой плотности. Пациентов с тяжелой гиперхолестеринемией (ГХС), особенно с гомозиготной семейной ГХС или выраженной гетерозиготной семейной ГХС, целесообразно лечить посредством экстракорпорального удаления ЛНП. Этот метод основан на селективной фильтрации, абсорбции или преципитации ЛНП (или апо В-содержащих частиц) после отделения плазмы крови и доступен в специализированных центрах (метод ЛНП-фереза). Этот подход может значительно снизить риск развития сердечно-сосудистых заболеваний (ССЗ) и улучшить выживаемость.
- Читать "Новые разработки в лечении нарушения обмена жиров (липидов)"
Оглавление темы "Лечение нарушения обмена липидов":- Эффективность статинов при артериальной гипертензии
- Эффективность статинов при сахарном диабете (СД)
- Эффективность фибратов при атеросклерозе с риском сердечно-сосудистых осложнений
- Эффективность статинов при вторичной профилактике сердечно-сосудистых событий
- Эффективность статинов после инфаркта миокарда
- Эффективность статинов по сравнению с коронарным шунтированием
- Уменьшаются ли атеросклеротические бляшки при приеме статинов?
- Алгоритм лечения нарушения обмена жиров (липидов)
- Новые разработки в лечении нарушения обмена жиров (липидов)
- Сахарный диабет как причина атеросклероза
