ВИЧ как причина нарушения функции левого желудочка сердца
I. Систолическая дисфункция левого желудочка при ВИЧ:
а) Клиника. У пациентов с ВИЧ-инфекцией сопутствующие ей легочные инфекции, легочная гипертензия, анемия, портальная гипертензия, дефицит питания и злокачественное новообразование могут изменять обычные клинические проявления СН. Например, у пациентов с систолической дисфункцией ЛЖ могут отсутствовать симптомы или наблюдаться СН III или IV ФК по классификации NYHA (New York Heart Association).
В этой популяции для оценки систолической функции ЛЖ полезна ЭхоКГ, которая помимо выявления дисфункции позволяет определить толщину стенок, наличие гипертрофии или дилатации ЛЖ. ЭхоКГ следует проводить каждые 1-2 года или по показаниям любому пациенту с повышенным риском сердечно-сосудистых заболеваний (ССЗ) при наличии любых клинических проявлений ССЗ или необъяснимых стойких симптомов поражения легких, а также сопутствующих вирусных инфекций.
ЭКГ поможет выявить неспецифические дефекты проводимости или изменения реполяризации. Рентгенограмма грудной клетки имеет низкую чувствительность и специфичность в отношении выявления ХСН у пациентов с ВИЧ-инфекцией. В ходе небольших исследований ВИЧ-инфицированных лиц и сравнения с большой группой неинфицированных было выявлено, что уровни МНУП обратно коррелируют с ФВ ЛЖ и могут быть полезными для дифференциальной диагностики хронической КМП у пациентов с ВИЧ-инфекцией.
У пациентов с энцефалопатией больше вероятность летального исхода от ХСН (ОР 3,4). ВИЧ сохраняется в клетках миокарда и коре головного мозга даже после проведения высокоактивной антиретровирусной терапии (ВААРТ).
Данные клетки, по-видимому, имеют значение для развития и прогрессирования КМП и энцефалопатии, могут удерживать ВИЧ на поверхности в течение долгого времени и вызывать прогрессирующее поражение тканей вследствие постоянного высвобождения цитотоксических цитокинов.
б) Заболеваемость. 4-летнее наблюдательное исследование 296 пациентов с разнообразными заболеваниями, связанными с ВИЧ-инфекцией, до начала ВААРТ выявило у 44 чел. (15%) ДКМП (фракция укорочения < 28% с глобальной гипокинезией ЛЖ), у 13 (4%) — изолированную дисфункцию ПЖ (на стандартных двухмерных снимках ПЖ > ЛЖ) и у 12 (4%) — пограничную дисфункцию ЛЖ (конечный систолический размер ЛЖ > 58 мм, но фракция укорочения > 28% либо сообщения о глобальной дисфункции от 1 или 2 из 3 независимых специалистов, проводивших анализ ЭхоКГ слепым методом). При ДКМП число CD4-лимфоцитов было менее 100 клеток/мл.
Дисфункция ЛЖ — распространенное следствие ВИЧ-инфекции у детей. В ходе исследования 205 ВИЧ-инфицированных детей (путь передачи мать-плод, включены в исследование в возрасте в среднем 22 мес; наблюдение с помощью ЭхоКГ каждые 4-6 мес, ЭКГ, холтеровского мониторирования и рентгенографии грудной клетки каждый год) снижение функции ЛЖ (фракция укорочения < 28%) встречалось в 5,7% случаев. Кумулятивная заболеваемость в течение 2 лет составила 15,3%. Общие показатели развития ХСН и приема кардиальных препаратов составили 10% за 2 года.
в) Патогенез. Был установлен широкий спектр возможных причин ВИЧ-обусловленной КМП: инфицирование миокарда непосредственно ВИЧ, оппортунистические инфекции, вирусные инфекции, аутоиммунная реакция на вирусную инфекцию, кардиотоксичность или непосредственное повреждение митохондрий вследствие назначенной лекарственной терапии или приема запрещенных наркотических средств, недостаточность питания и чрезмерная экспрессия цитокинов.
Миокардит — наиболее изученная из возможных причин. ДКМП может быть связана с прямым воздействием ВИЧ на ткань миокарда, со стимуляцией протеолитических ферментов либо цитокиновых медиаторов, индуцированных только ВИЧ, или сочетанием ВИЧ и сопутствующих вирусов. В образцах для биопсии были обнаружены Toxoplasma gondii, вирусы Coxsackie группы В, вирус Epstein-Barr, цитомегаловирус, аденовирус, а также ВИЧ в миоцитах.
В результате аутопсии и биопсии было выявлено только малое число фрагментарно расположенных инфильтратов клеток воспаления в миокарде. ВИЧ может поражать интерстициальные клетки миокарда, но не сердечные миоциты.
Повышенное число инфицированных интерстициальных клеток было обнаружено у пациентов с установленным миокардитом, у которых протеолитические ферменты или повышенные уровни фактора некроза опухоли альфа (ФНОα) и интерлейкина могут повредить миоциты. Сообщалось о присутствии повышенных уровней ФНОа, индуцированной синтазы оксида азота и интерлейкина 6 у больных и в экспериментальных моделях.
Следует отметить, что ВИЧ-обусловленная КМП зачастую не связана с оппортунистической инфекцией, у 40% пациентов оппортунистическая инфекция до развития симптомов поражения сердца не наблюдалась.
1. Цитокины при ВИЧ. ВИЧ-инфекция увеличивает выработку ФНОα, который изменяет внутриклеточный гомеостаз кальция, повышает продукцию оксида азота, активирует TGFβ и эндотелин 1. При экспериментальном повышении уровней оксида азота наблюдались негативный инотропный эффект и цитотоксичность для миоцитов.
В ходе одного исследования у ВИЧ-инфицированных лиц с ДКМП с намного большей вероятностью развивался миокардит и наблюдался более широкий спектр вирусных инфекций, чем у пациентов с отрицательной реакцией на ВИЧ с идиопатической ДКМП.
Кроме того, уровни ФНОα и индуцированной синтазы оксида азота были вше в миоцитах ВИЧ-инфицированных больных с ДКМП (особенно при сопутствующих вирусных инфекциях) и обратно пропорциональны числу CD4-лимфоцитов. Иммунодефицит может способствовать отбору высокопатогенных вариантов вируса или усиливать кардиовирулентность вирусных штаммов.
2. Недостаточность питания. При ВИЧ-инфекции распространена недостаточность питания, особенно на поздних стадиях заболевания. Плохое всасывание и диарея ведут к нарушениям баланса электролитов и дефициту элементарных питательных веществ. Была обнаружена связь между дефицитом микроэлементов и КМП. Например, недостаток селена повышает вирулентность вирусов Coxsackie в тканях сердц. Устранение дефицита селена способствует обратному развитию КМП и восстанавливает функцию ЛЖ у пациентов с недостаточностью питания.
При ВИЧ-инфекции также могут изменяться уровни витамина B12, карнитина, гормона роста и гормонов щитовидной железы, что сопровождается дисфункцией ЛЖ.
г) Патогенез систолической дисфункции левого желудочка при ВИЧ у детей. У детей при вертикальной передаче ВИЧ-инфекции были описаны два механизма патогенеза. Один из них — дилатация ЛЖ со снижением отношения толщины стенки к KCР желудочка. Другой механизм — концентрическая гипертрофия мышцы с расширением, при этом отношение толщины стенки к КСР желудочка в норме или повышено.
д) Течение систолической дисфункции левого желудочка при ВИЧ. У пациентов с бессимптомной дисфункцией ЛЖ (фракция укорочения < 28%, глобальная гипокинезия ЛЖ) могут наблюдаться преходящие нарушения согласно данным ЭхоКГ. В ходе одного исследования с сериями ЭхоКГ у 3 из 6 пациентов с аномальной фракцией укорочения показатели пришли в норму в среднем через 9 мес. Трое пациентов с постоянно сниженной функцией ЛЖ умерли в течение 1 года.
е) Пронозсистолической дисфункции левого желудочка при ВИЧ. Смертность среди ВИЧ -инфицированных пациентов с КМП растет независимо от числа CD4-лимфоцитов, возраста, пола и группы риска. Средняя выживаемость по сравнению со смертностью от СПИДа составляет 101 день для пациентов с дисфункцией ЛЖ и 472 дня — для пациентов без кардиальных проблем на той же стадии заболевания до начала ВААРТ. Изолированная дисфункция ПЖ и пограничная дисфункция ЛЖ не представляют риска для пациентов.
В исследовании Р2С2 HIV (Pediatric Pulmonary and Cardiovascular Complications of Vertically Transmitted HIV Infection) участвовали дети, инфицированные ВИЧ при вертикальной передаче (средний возраст 2,1 года), общая 5-летняя выживаемость составляла 64%. Смертность была выше среди детей, у которых при исходном исследовании выявили снижение фракции укорочения ЛЖ или увеличение размеров и массы ЛЖ, толщины и напряжения стенки ЛЖ, ЧСС или АД.
Снижение фракции укорочения и увеличение толщины стенок ЛЖ с поправками на возраст, рост, число CD4-лимфоцитов, число копий РНК ВИЧ, энцефалопатию и медицинский центр также влияли на выживаемость.
Патологическая фракция укорочения наблюдалась за 3 года до смерти, в то время как показатель толщины стенки как ФР — только за 18-24 мес. Таким образом, для детей изменение фракции укорочения может служить долгосрочным прогностическим фактором летального исхода, а толщины стенки — кратковременным.
Выявление кардиомегалии на аутопсии было связано с признаками увеличения массы ЛЖ, выявленными на ЭхоКГ, и зарегистрированным повышением ЧСС перед смертью, но не с анемией, энцефалопатией или вирусной нагрузкой ВИЧ. У ВИЧ-инфицированных детей незначительное стойкое снижение функции и увеличение массы ЛЖ сопровождались повышением показателей общей смертности.
Острая СН ухудшала прогноз для ВИЧ-инфицированных как взрослых, так и детей, при этом более 50% пациентов умирали от СН в течение 12 мес с момента первых проявлений заболевания. У таких пациентов ХСН может лучше поддаваться лечению.
ж) Лечение систолической дисфункции левого желудочка при ВИЧ. Лечение ДКМП, связанной с ВИЧ-инфекцией, в целом не отличается от лечения КМП неишемической природы и включает диуретики, дигоксин, (1-блокаторы, антагонисты альдостерона и ИАПФ в зависимости от переносимости препарата. Отсутствуют исследования, изучавшие эффективность каких-либо специфических схем лечения болезней сердца, помимо в/в введения иммуноглобулина.
Следует тщательно искать и лечить оппортунистические и иные инфекции для облегчения симптомов или устранения КМП. Биопсия ПЖ может помочь в выявлении инфекционной природы СН и разработке целенаправленного лечения, однако биопсию ПЖ используют недостаточно часто.
После начала лекарственной терапии следует провести серию ЭхоКГ с интервалом 4 мес. Рекомендации но дальнейшему тестированию и сроки наблюдения основываются на исследованиях, в ходе которых была выявлена связь между уменьшением фракции укорочения и худшим прогнозом. При дальнейшем снижении функции и ухудшении течения болезни следует рассмотреть возможность проведения биопсии.
Если организм пациентов с ХСН не реагирует на лекарственную терапию в течение 2 нед, могут помочь катетеризация сердца и эндомиокардиальная биопсия, при которой с помощью специальных красителей возможно выявить лимфоцитарные инфильтраты, подтверждающие наличие миокардита и излечимых оппортунистических инфекций, что позволит начать «агрессивную» терапию основного патогена. При наличии в тканях патологически измененных митохондрий следует временно прекратить антиретровирусную терапию. Ангиографию следует проводить избирательно (при наличии ФР атеросклероза или клинических симптомов).
Внутривенное введение иммуноглобулинов обладает некоторым эффектом при лечении обострения КМП и неспецифического миокардита у пациентов, не инфицированных ВИЧ. Данная терапия дает положительный результат при болезни Kawasaki (иммунообусловленном заболевании, при котором наблюдается нарушение, функции сердца, как при заражении ВИЧ).
Ежемесячное в/в введение иммуноглобулина ВИЧ-инфицированным детям сводило нарушение функции ЛЖ и увеличение толщины стенки ЛЖ к минимуму, а также снижало пиковое напряжение стенки ЛЖ, что подтверждает возможность иммуноопосредованного уменьшения роста миокарда и нарушения функции ЛЖ.
Очевидная эффективность иммуноглобулиновой терапии может быть результатом того, что иммуноглобулины устраняют кардиальные аутоантитела или усиливают выработку либо действие цитокинов и факторов клеточного роста. Применение иммуномодуляторов может быть полезно в особых случаях, а также у детей со снижающейся функцией ЛЖ.
У пациентов следует оценить трофологический статус, и каждый пациент с его нарушением должен получать пищевые добавки. Прием селена, карнитина, поливитаминов может оказать положительный эффект, особенно у пациентов с отсутствием аппетита либо с синдромом кахексии и диареи.
Был описан случай трансплантации сердца одному ВИЧ-инфицированному мужчине, у которого, как считали, была КМП, вызванная антрациклином. Дальнейшие наблюдения в течение 24 мес были осложнены более частыми и более интенсивными, чем обычно, эпизодами отторжения, однако трансплантация не сопровождалась дополнительными нежелательными событиями и была эффективной. Также есть сообщения о нескольких случаях трансплантации таким пациентам печени и почек с удовлетворительными в целом результатами.
Трансплантация органов в настоящее время не является широкодоступным методом и нуждается в дополнительном изучении и обсуждении.
з) Экспериментальные животные модели. Хроническая инфекция патогенным вирусом иммунодефицита обезьян (ВИО) у макак-резусов приводила к заметному снижению ФВ ЛЖ и обширной коронарной артериопатии, дающей основание предполагать клеточно-опосредованный иммунный ответ. Следует отметить, что у 9 из 15 хронически инфицированных макак, умерших от ВИО, была патология миокарда с лимфоцитарным миокардитом, у 9 — коронарная артериопатия (у 6 животных только она, а у 3 — в сочетании с миокардитом). При коронарной артериопатии у 4 животных наблюдались признаки окклюзии и реканализации сосудов с соответствующими участками некроза миокарда.
У 2 животных был выявлен марантический эндокардит, а у 1 — пристеночный тромб в ЛЖ. Макаки с кардиальной патологией были истощены сильнее, чем те, у кого при той же стадии ВИО этой патологии не было.
В научных исследованиях используют также экспериментальные модели на трансгенных мышах с патологическими изменениями сердца. Возможно, это поможет оценить влияние факторов окружающей среды, лекарственных либо запрещенных средств или комбинаций препаратов на причину возникновения и лечение ВИЧ-обусловленного миокардита.
II. Диастолическая дисфункция левого желудочка при ВИЧ. Клинические и эхокардиографические данные подтвердили, что диастолическая дисфункция встречается относительно часто у живущих с ВИЧ-инфекцией в течение длительного времени. За диастолической дисфункцией ЛЖ может следовать систолическая.
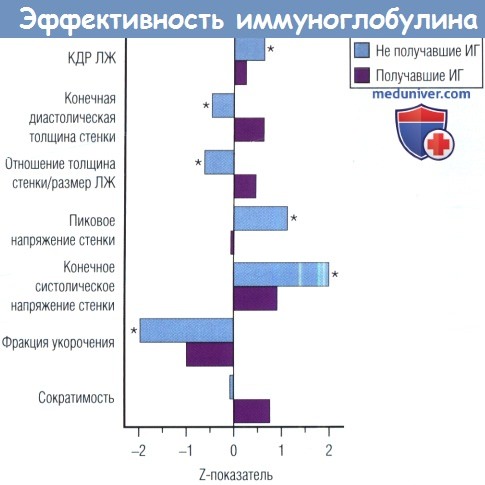
Все измерения представлены в виде Z-показателей, скорректированных по возрасту или площади поверхности тела.
КДР — конечный диастолический размер; ЛЖ — левый желудочек.
* Средние показатели, значительно отличавшиеся от нормы при р < 0,05, по данным анализа скоррелированных показателей у детей.
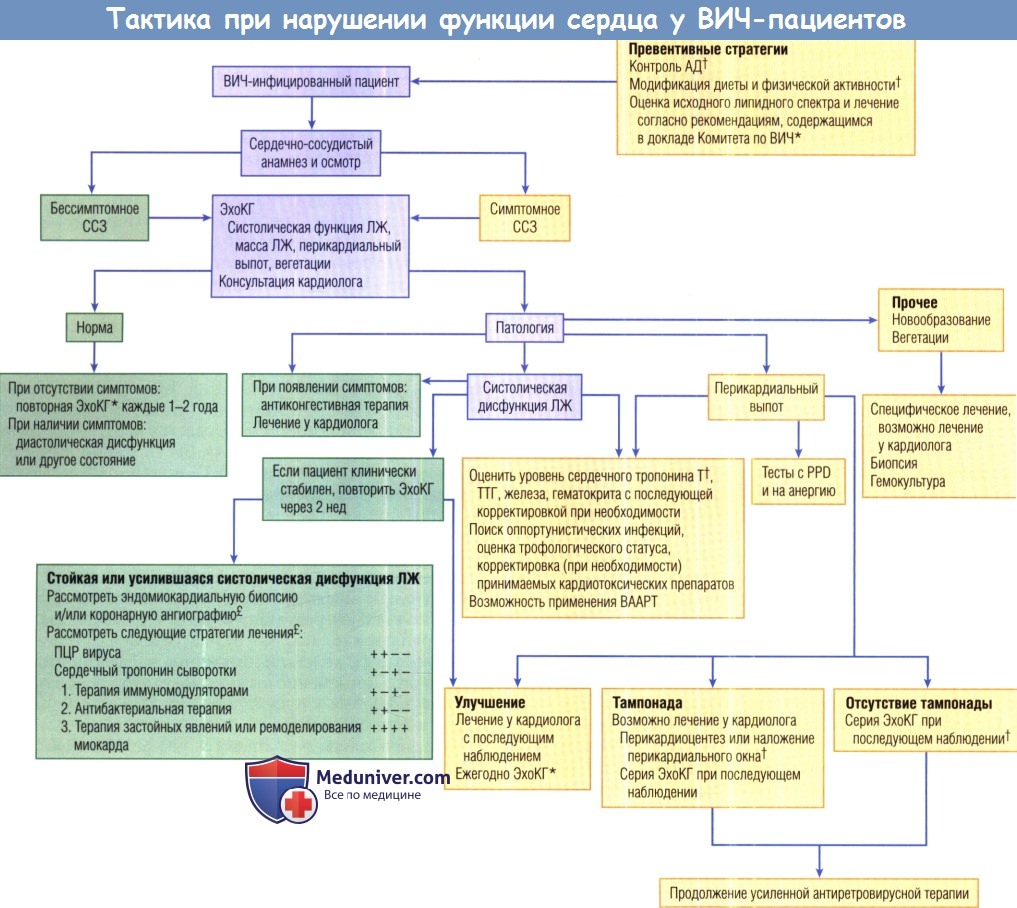
PPD — очищенный белковый дериват; АД — артериальное давление; ВААРТ — высокоактивная антиретровирусная терапия;
ВИЧ — вирус иммунодефицита человека; ЛЖ — левый желудочек; ПЦР — полимеразная цепная реакция;
ССЗ — сердечно-сосудистое заболевание; ТТГ — тиреотропный гормон; ЭхоКГ — эхокардиография.
- Читать "ВИЧ как причина перикардиального выпота"
Оглавление темы "Поражение сердца при ВИЧ.":- Виды сердечно-сосудистых заболеваний от ВИЧ-инфекции
- ВИЧ как причина нарушения функции левого желудочка сердца
- ВИЧ как причина перикардиального выпота
- ВИЧ как причина инфекционного эндокардита
- ВИЧ как причина асептического тромботического эндокардита (марантического эндокардита)
- ВИЧ как причина опухоли сердечно-сосудистой системы
- ВИЧ как причина легочной гипертензии
- ВИЧ как причина атеросклероза
- ВИЧ как причина аритмий сердца
- Осложнения лечения ВИЧ-инфекции у взрослых и детей
