Осложнения лечения ВИЧ-инфекции у взрослых и детей
а) Основные осложнения лечения ВИЧ-инфекции у взрослых. Применение сильных антиретровирусных препаратов и высокоактивной антиретровирусной терапии (ВААРТ), которая обычно включает 3 препарата или более плюс ингибитор протеазы, значительно увеличило продолжительность и качество жизни ВИЧ-инфицированных пациентов.
Тем не менее применение ингибиторов протеазы, особенно в составе комбинированной терапии или высокоактивной антиретровирусной терапии (ВААРТ),, сопровождается липодистрофией, потерей и перераспределением жира, нарушениями метаболизма, гиперлипидемией, развитием резистентности к инсулину и повышенным риском атеросклероза. У ВИЧ-инфицированных пациентов, получавших ингибиторы протеазы, были зарегистрированы значительное снижение общего объема жира в теле с периферической липодистрофией (потеря жировой ткани на лице, конечностях и ягодицах) и относительное сохранение или усиление центрального ожирения (ожирение туловища, увеличение груди, «бычий горб») по сравнению с пациентами, не принимавшими ингибиторы протеазы.
Изменения уровней липидов, связанные с приемом ингибиторов протеазы, заключаются в повышении уровней ТГ, ОХС, инсулина, ЛП(а) и С-пептида и снижении уровня липопротеинов высокой плотности (ЛВП), что способствует развитию атеросклероза.
Наблюдаются различные нарушения уровней липидов в зависимости от вида ингибитора протеазы. Ритонавир обладает наиболее сильным неблагоприятным действием на липиды, при этом уровень ОХС в среднем повышается на 2,0 ммоль/л, а ТГ — на 1,83 ммоль/л. Менее значительное повышение ОХС без заметного увеличения уровня ТГ наблюдается у пациентов, принимающих индинавир и нелфинавир. Сочетание со саквинавиром в дальнейшем не повышает уровень ОХС.
Применение ингибиторов протеазы повышает уровень ЛП(а) на 48% у пациентов с повышенным его уровнем до начала терапии (> 20 мг/дл). В некоторых случаях исключение ингибиторов протеазы может уменьшить повышенный уровень ТГ и аномальное распределение жира. Умеренная аэробная нагрузка также может помочь скорректировать нарушения уровней липидов.
Применение зидовудина или азидотимидина было связано с миопатиями скелетных мышц. При культивировании азидотимидин разрушает (в зависимости от дозы) мышечные трубочки у человека. Обработка азидотимидином культивируемых клеток сердечной мышцы человека приводила к митохондриальным нарушениям, а применение ненуклеозидных ингибиторов обратной транскриптазы было связано с нарушением репликации ДНК в митохондриях, однако миопатии сердца отсутствуют в клинических данных. В редких случаях у пациентов с дисфункцией ЛЖ наблюдалось улучшение при прекращении приема азидотимидина.
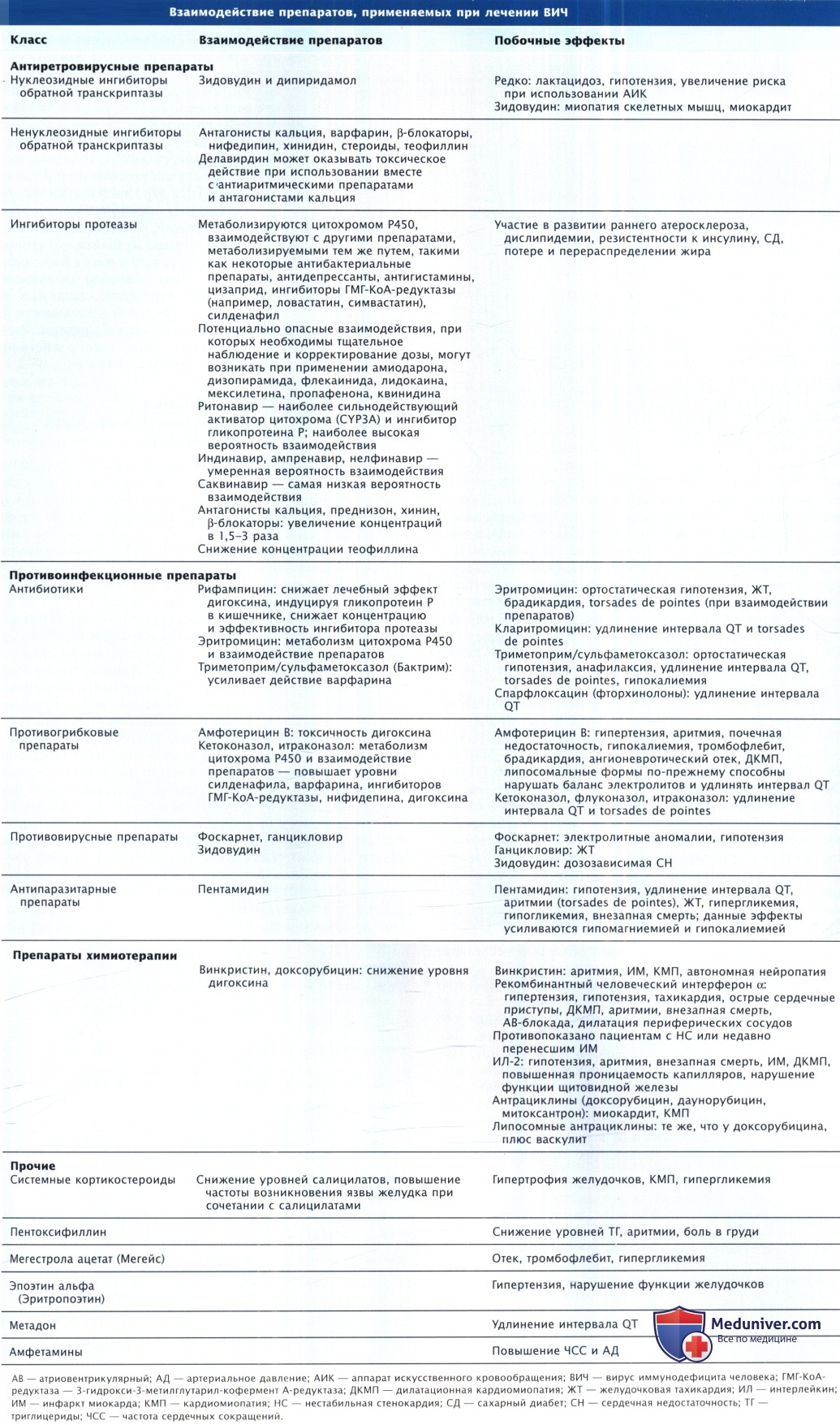
При в/в введении пентамидина для лечения пневмонии, вызванной Pneumocystis jiroveci (прежнее название Р. carinii), у пациентов с непереносимостью триметоприма/сульфаметоксазола наблюдались случаи torsades de pointes и стойкой ЖТ. Пентамидин следует применять у пациентов с интервалом QTc > 48 мсек. В ходе лечения ВИЧ-инфекции возникало несколько типов реакций на препараты и их взаимодействие, что было основной причиной критических состояний, связанных с нарушением сердечной деятельности у ВИЧ-инфицированных пациентов. Распространенные виды взаимодействий препаратов перечислены в таблице ниже.
б) Перинатальная и вертикальная передача ВИЧ-инфекции. Большинство детей инфицируется ВИЧ в перинатальном периоде, но вероятность передачи ВИЧ может быть сведена к минимуму, если беременные получают антиретровирусную терапию во время II и III триместров или короткими курсами перед родами. Число случаев вертикальной передачи может быть ограничено < 2% при использовании современных видов терапии, например назначении новорожденным азидотимидина в течение 6 мес.
Частота врожденных пороков сердечно-сосудистой системы в группах неинфицированных и инфицированных ВИЧ детей, рожденных ВИЧ-инфицированными женщинами, варьирует в пределах 5,6-8,9%. Данные показатели в 5-10 раз выше показателей популяционных эпидемиологических исследований, но не выше, чем в группах здоровых людей, обследованных сходным образом.
В тех же когортах с помощью повторных ЭхоКГ, выполненных с интервалом от 4 до 6 мес, была выявлена распространенная, стойкая и часто прогрессирующая субклиническая патология сердца. У некоторых наблюдалась ДКМП (сократимость ЛЖ на > 2 стандартных отклонений ниже среднего и КДР ЛЖ на > 2 стандартных отклонений ниже среднего), у других масса сердца относительно их роста и массы тела была умеренно увеличена. Угнетение функции ЛЖ коррелировало с нарушением иммунитета при начальном обследовании, но не далее, что исключало возможность использования показателя CD4-лимфоцитов в качестве достоверного суррогатного маркера дисфункции ЛЖ, связанной с ВИЧ. Развитие энцефалопатии имело сильную корреляционную связь со снижением фракции укорочения.
Заболевание у детей с вертикальной передачей ВИЧ-1 может прогрессировать быстро или медленно. При быстром развитии заболевания во время периодических обследований выявляются более высокие ЧСС и частота дыхания, более низкие фракция укорочения и число CD8+ Т-клеток (цитотоксических), а 5-летняя кумулятивная смертность и вирусная нагрузка ВИЧ-1 выше. Получение информации об особенностях заболевания позволяет при быстром его развитии раньше начать «агрессивное» лечение.
в) Рекомендации по наблюдению. При лечении ВИЧ-инфицированных взрослых и детей необходима стандартная систематическая оценка сердечной деятельности, включающая составление полной истории болезни и тщательное исследование сердца. В истории болезни должны быть отражены традиционные ФР, воздействие окружающей среды, а также прием лекарственных и запрещенных препаратов. Важно регулярно измерять АД, т.к. есть сообщения о частом более раннем развитии гипертензии у ВИЧ-инфицированных.
Нет необходимости в регулярном проведении ЭКГ и холтеровского мониторирования, если у пациентов отсутствуют такие симптомы, как учащенное сердцебиение, синкопе, сердечный приступ или автономная дисфункция. Данные исследования могут быть полезными для начального обследования и наблюдения до назначения терапии с применением пентамидина, метадона или антибиотиков, которые могут удлинять интервал QT, во время и после лечения.
Бессимптомное заболевание сердца, связанное с ВИЧ, может быть фатальным, причем симптомы нарушения сердечной деятельности часто маскируются осложнениями ВИЧ-инфекции, поэтому необходимо систематически проводить ЭхоКГ. Например, ЭхоКГ рекомендуется использовать при диагностике ВИЧ-инфекции и далее каждые 1-2 года. Пациентам с симптомами ВИЧ-инфекции без сердечно-сосудистых нарушений следует проводить ЭхоКГ ежегодно. ЭхоКГ также можно выполнять пациентам с необъяснимыми или стойкими легочными симптомами и с сопутствующей вирусной инфекцией при риске миокардита.
В международном соглашении рекомендуется менее частое наблюдение с помощью ЭхоКГ: исходное обследование любого пациента с высоким риском или любыми клиническими проявлениями сердечно-сосудистого заболевания (ССЗ) и далее 1 раз в 1-2 года или по показаниям. Пациентам с симптомами нарушения сердечной деятельности следует обязательно провести начальное обследование, включающее ЭхоКГ, ЭКГ и холтеровское мониторирование, и начать лечение. Измерение уровня МНУП может быть полезным в диагностике нарушения функции желудочков.
Пациентам с дисфункцией ЛЖ необходим анализ уровня тропонина сыворотки. При его повышении следует рассмотреть возможность проведения катетеризации и эндомиокардиальной биопсии. При подтверждении миокардита нужно оценить возможность назначения иммуноглобулина в/в. Выявление в биоптате включений цитомегаловируса свидетельствует о необходимости антивирусной терапии, а при наличии аномальных митохондрий следует обсудить возможность временного прекращения приема зидовудина. ЭхоКГ нужно повторить через 2 нед после начала лечения, чтобы применить более «агрессивную» терапию при сохранении либо усилении дисфункции ЛЖ или продолжить проводимое лечение при наличии улучшения.
г) Перспективы. По мере роста продолжительности жизни ВИЧ-инфицированных пациентов сердечно-сосудистыми заболеваниями (ССЗ) станут основной причиной смерти, что делает их важнейшей областью исследования. В эти исследования можно будет включить другие группы населения, если использовать ВИЧ в качестве общей модели хронической иммуносупрессии. Выявление генетической предрасположенности к удлинению интервала QT может определить тактику лечения, а понимание причин КМП — помочь в исследовании действия цитокинов, митохондриальных и нейрогормональных путей.
Данные о повышенной смертности, связанной с массой левого желудочка (ЛЖ) и очень легкой его дисфункцией, должны привлечь внимание к необходимости дополнительных диагностических исследований в группах пациентов с повышенным риском, страдающих от необъяснимых видов КМП.
- Читать "Влияние алкоголя на сердце и сосуды. Поражение органов этанолом"
Оглавление темы "Поражение сердца при ВИЧ.":- Виды сердечно-сосудистых заболеваний от ВИЧ-инфекции
- ВИЧ как причина нарушения функции левого желудочка сердца
- ВИЧ как причина перикардиального выпота
- ВИЧ как причина инфекционного эндокардита
- ВИЧ как причина асептического тромботического эндокардита (марантического эндокардита)
- ВИЧ как причина опухоли сердечно-сосудистой системы
- ВИЧ как причина легочной гипертензии
- ВИЧ как причина атеросклероза
- ВИЧ как причина аритмий сердца
- Осложнения лечения ВИЧ-инфекции у взрослых и детей
