Лечение боли в зубе после удаления нервов (эндодонтического лечения)
а) Обострение между приёмами — это настоящая чрезвычайная ситуация, которая возникает после эндодонтического лечения и настолько серьёзна, что требуется внеплановый визит пациента и лечение. Несмотря на правильное и тщательно проводимое лечение, могут возникнуть такие осложнения, как боль, отёк или и то и другое. Сообщалось даже о регионарных временных парестезиях.
Как и в случае чрезвычайных ситуаций, возникающих до лечения корневых каналов, эти обострения являются нежелательными и даже разрушительными и должны быть быстро устранены. Иногда обострения бывают неожиданными, хотя часто их можно предвидеть, если учитывать определённые характеристики пациента.
1. Распространённость. Частота обострений в эндодонтии широко варьируется из-за различий в параметрах исследования. Правильно контролируемые проспективные исследования показывают частоту примерно 3%. Несмотря на то что показатель невысок, обострения между приёмами представляют собой такую стрессовую ситуацию для пациента (большинство послеоперационных дискомфортных ощущений находится в диапазоне от лёгкой до умеренной степени), что благоразумному клиницисту следует рассмотреть вероятные сопутствующие факторы и попытаться подготовить пациента к возможности такого события.
Особенно неприятны боль и/или отёк после лечения пациенту, у которого был минимальный предоперационный дискомфорт.
2. Этиологические факторы. В процессе анализа литературы об обострениях выясняется, что причинно-следственная связь не столь очевидна, однако определённые факторы риска уже выявлены, и обычно они связаны с пациентом (включая заболевания пульпы или периодонта). Лечебные процедуры не способствуют обострениям, хотя часто считается иначе.
Основные факторы, влияющие на состояние пациента, — это пол (сообщается, что у женщин чаще возникают обострения, хотя это обстоятельство может объясняться тем, что женщины более склонны обращаться за медицинской помощью по поводу болезненных симптомов)104 и предоперационная диагностика. Обострения являются редкостью в зубах с витальной пульпой. Чаще обострения происходят в зубах с некротизированной пульпой, особенно у пациентов с периапикальным диагнозом — симптоматическим периапикальным периодонтитом или острым апикальным абсцессом.
Наличие периапикальных очагов рентгенопрозрачности также является фактором риска. Ясно, что пациент, у которого случилось обострение, более вероятно столкнётся со значительной болью до лечения и/или отёком.
Факторы лечения также были изучены на предмет возможности возникновения обострений. Хотя интуитивно кажется, что обострения могут быть связаны с определёнными процедурами, такими как чрезмерная инструментальная обработка, выталкивание дебриса за пределы апекса или завершение эндодонтического лечения за один визит, никаких окончательных факторов риска лечения выявлено не было.
3. Профилактика:
1) Лечебные манипуляции. Использование растворов анестетиков пролонгированного действия, полная очистка и формирование системы корневых каналов (возможно), анальгетики и психологическая подготовка пациентов (особенно тех, у кого есть предоперационная боль) уменьшат симптомы между приёмами врача до лёгкой и умеренной степени. Однако не существует доказанных методов лечения или терапевтических мер, которые позволили бы уменьшить число обострений между приёмами. Другими словами, не было показано никакой особой связи между обострениями и специфическими процедурами лечения.
2) Устные инструкции. Самое главное — это подготовка пациентов к тому, что их ожидает после приёма. Им следует сказать, что вероятен дискомфорт (болезненность), который должен пройти в течение 1-2 дней. Если возникнет усиление боли, заметный отёк или другие неблагоприятные признаки, потребуется звонок, а иногда и визит к врачу. Это объяснение уменьшает количество звонков от излишне обеспокоенных пациентов.
3) Терапевтическая профилактика. Популярным профилактическим подходом было назначение антибиотиков для минимизации послеоперационных симптомов. Как говорилось ранее, доказано, что эта практика бесполезна и заставляет пациента без необходимости принимать дорогостоящие, потенциально опасные препараты. Напротив, некоторые НПВП, как было показано, уменьшают боль после эндодонтического лечения. Пациентам с риском обострения ещё в кресле стоматолога следует принять 400-600 мг ибупрофена, а затем принимать по часам в течение первых 24-48 часов после операции.
Хотя этот препарат уменьшает послеоперационные симптомы, неясно, уменьшает ли он частоту обострений.
4. Диагностика. Основная процедура, описанная ранее в этой главе, применяется и в случае чрезвычайных ситуаций, возникших до лечения, но с некоторыми изменениями. Проблема уже диагностирована изначально, у клинициста есть преимущество. Однако поэтапный подход к диагностике существующего состояния помогает избежать путаницы и ошибок, а самое главное — успокаивает пациента, который был напуган болью или отёком. После выявления основных осложнений начинается лечение.
д) Лечение обострений. Обострение — самый важный аспект лечения. Пациент обычно напуган и расстроен и может даже предположить, что необходимо удаление зуба. Нужно объяснить ему, ничего необычного не происходит, излечение возможно. После этого важно избавить пациента от дискомфорта и разорвать болевой порочный круг. Для длительной анестезии и обезболивания рекомендуется введение бупивакаина гидрохлорида.
Пациенты с обострениями между приёмами делятся на пациентов с изначально витальной или некротизированной пульпой и пациентов с отёком или без него.
1. Зубы с ранее витальной пульпой и завершённой обработкой корневых каналов. Если полное удаление воспалённых витальных тканей пульпы было выполнено при первом посещении, то эта ситуация вряд ли будет истинным обострением, и часто достаточно успокоить пациента и назначить лёгкие или умеренные анальгетики (см. рис. ниже). Как правило, открывая эти зубы, ничего нельзя добиться: боль обычно регрессирует спонтанно, но важно проверить, что временная реставрация не вызывает травматической окклюзии.
Введение кортикостероидов в канал или выполнение внутриротовой либо внутримышечной инъекции этих препаратов после очистки и формирования канала уменьшает воспаление и несколько снижает уровень умеренной боли. Однако не было показано, что обострения предотвращаются стероидами, независимо от того, вводятся ли они внутриканально или системно.
2. Зубы с ранее витальной пульпой с неполной обработкой корневых каналов. В зубе с ранее витальной пульпой с неполной обработкой корневых каналов остатки ткани, вероятно, воспалились и стали основным раздражителем. Необходимо проверить рабочую длину и тщательно очистить канал(ы) с обильным орошением NaOCl. Затем внести сухой ватный шарик, после чего выполнить временную реставрацию и назначить слабое или умеренное обезболивающее (см. рис. выше). Иногда из ранее витальной пульпы (с полным удалением или без него) развивается острый апикальный абсцесс.
Эта проблема возникает через некоторое время после приёма и указывает на то, что остатки пульпы некротизировались и инфицировались.
3. Ранее некротизированная пульпа без отёка. Иногда в области зубов с ранее некротизированной пульпой, но без отёка после приёма развивается острый апикальный абсцесс (эндодонтическая «вспышка»). Абсцесс ограничивается костью и может быть очень болезненным. Зуб вскрывают, канал осторожно очищают и орошают NaOCl. По возможности следует установить дренаж (см. рис. ниже). Если после вскрытия зуба происходит активный отток экссудата, канал следует повторно очистить (или завершить обработку) и промыть NaOCl. Коффердам остаётся на месте после вскрытия зуба; пациенту разрешается отдыхать без боли не менее 30 минут или до тех пор, пока отток не прекратится.
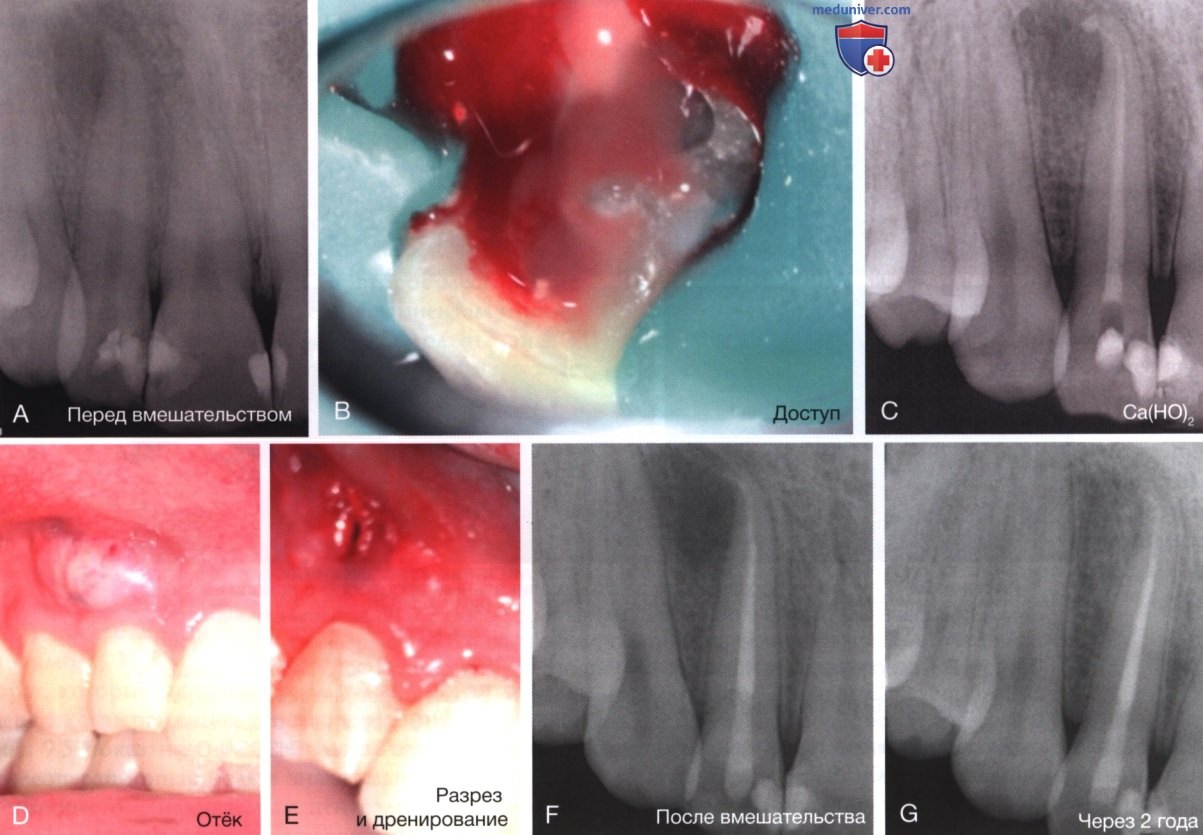
Затем каналы высушивают, вносят пасту Са(ОН)2 и герметизируют доступ. Зуб нельзя оставлять открытым! Если оттока нет, зуб также следует слегка инструментально обработать и мягко оросить, внести пасту Са(ОН)2, а затем закрыть. Симптомы обычно ослабевают, но происходит это медленнее, чем при наличии оттока. Опять же объяснение и утешение пациента имеют решающее значение. При умеренной или сильной боли полезны анестетик длительного действия и обезболивающий режим; антибиотики не показаны.
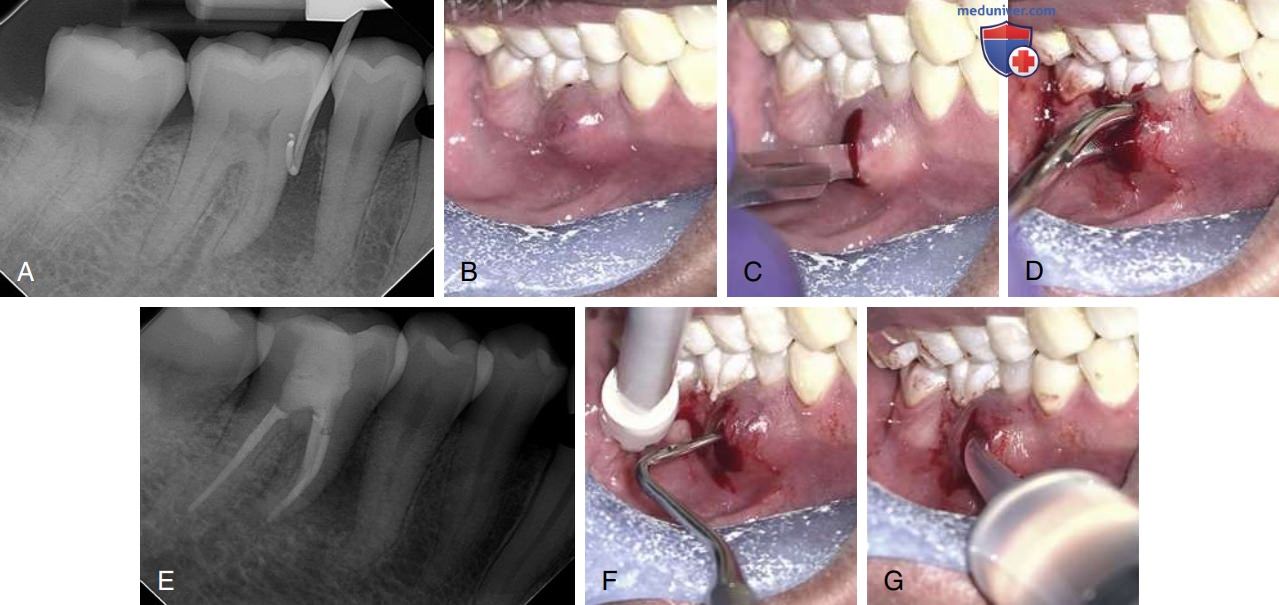
4. Ранее некротизированная пульпа с отёком. Эти случаи лучше всего лечатся с помощью разреза и дренирования (см. рис. ниже). Кроме того, очень важно, чтобы каналы были очищены. Если нет, то их следует раскрыть и очистить, внести пасту Са(ОН)2 и закрыть доступ. Затем выполняется разрез и дренирование с установкой дренажа (если есть непрерывный отток). Иногда, но редко, обострение или острый апикальный абсцесс оказываются тяжёлыми или даже опасными для жизни (рис. ниже). Эти ситуации могут потребовать госпитализации и интенсивной терапии при содействии челюстно-лицевого хирурга.
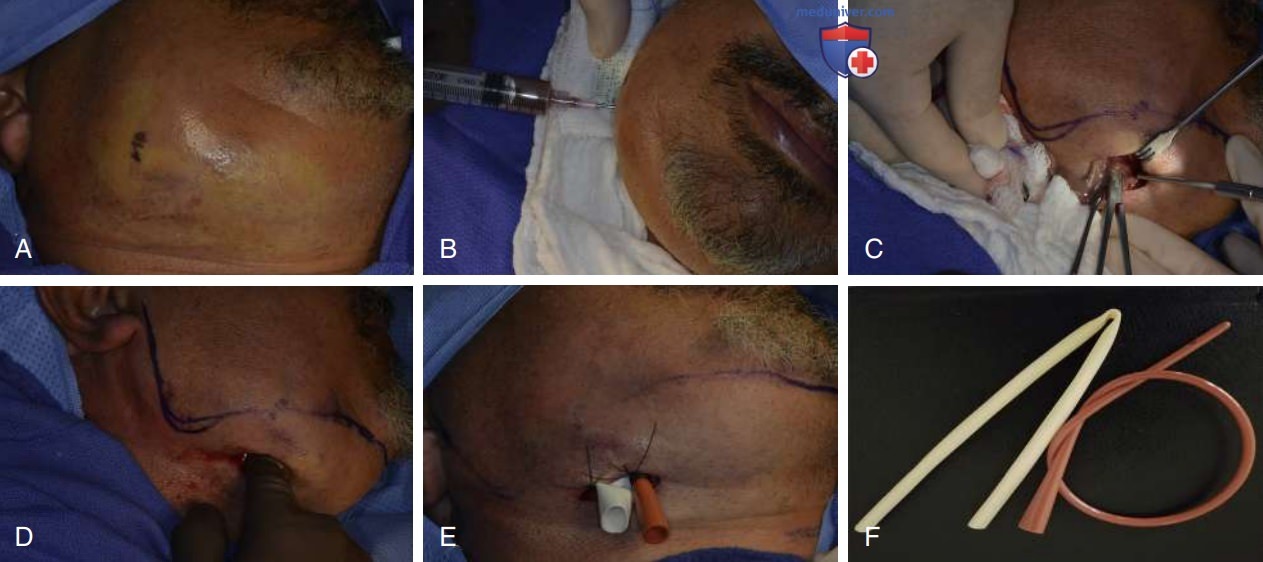
5. Последующее наблюдение. При обострениях следует ежедневно связываться с пациентом, пока симптомы не исчезнут. Связь может осуществляться по телефону; пациенты с более серьёзными проблемами или теми, которые не решаются (многие из них требуют дополнительных мер), должны обратиться к стоматологу для лечения, как описано ранее, в зависимости от полученных результатов. Если симптомы повторяются или не поддаются контролю, должен быть рассмотрен вопрос о перенаправлении таких пациентов. Окончательное лечение у эндодонтиста может включать дополнительные меры, такие как апикальная хирургия или даже госпитализация.
е) Обострения после обтурации. После обтурации часто наблюдается умеренная боль, но истинные неотложные ситуации (обострения) довольно редки. Поэтому, как правило, не требуется активное вмешательство — обычно симптомы проходят самостоятельно.
1. Этиологические факторы. Мало что известно об этиологических факторах, влияющих на послеоперационную боль после обтурации. Данные о частоте возникновения постобтурационной боли варьируются, однако в большинстве сообщений показано, что боль имеет тенденцию возникать в первые 24 часа. Была обнаружена корреляция между уровнем обтурации и частотой возникновения боли, причём выведение пломбировочного материала за апекс чаще всего вызывает дискомфорт. Постобтурационная боль также связана с болью до пломбирования: уровень боли, отмечаемый после обтурации, имеет тенденцию коррелировать с уровнем боли до обтурации.
2. Лечение. Информирование о возможном дискомфорте в течение первых нескольких дней (особенно у пациентов с более высоким уровнем предоперационной боли), уверение в наличии экстренных служб и назначение анальгетиков при лёгкой боли (см. рис. выше) значительно уменьшают тревогу пациента и предотвращают его чрезмерную реакцию. Эта поддержка, в свою очередь, снижает частоту отчаянных телефонных звонков или «экстренных» визитов после пломбирования каналов. Однако у некоторых пациентов развиваются серьёзные осложнения и требуется последующее лечение.
Перелечивание показано, когда предыдущее лечение явно было неадекватным. При развитии острого апикального абсцесса и неправильном лечении корневого канала, не поддающемся исправлению, часто требуется апикальная хирургия. Если лечение корневого канала было приемлемым, то следует провести разрез и дренирование отёка после обтурации (в крайне редких случаях); обычно отёк рассасывается без дальнейшего лечения. Иногда пациент сообщает о сильной боли, но признаки острого апикального абсцесса отсутствуют, и лечение корневого канала было выполнено хорошо.
Таких пациентов успокаивают и назначают им соответствующие анальгетики (см. рис. выше); опять же симптомы обычно исчезают спонтанно.
Пациенты с обострениями после обтурации, которые не реагируют на терапию, должны быть направлены к эндодонтисту для других методов лечения, таких как хирургическое вмешательство.
- Читать "Дентинно-пульпарный комплекс зуба и его защитные механизмы"
Редактор: Искандер Милевски. Дата публикации: 3.5.2023
- Виды неотложных состояний в эндодонтии
- Диагностика неотложных состояний в эндодонтии
- Алгоритм лечения неотложных состояний в эндодонтии
- Лечение боли в зубе после удаления нервов (эндодонтического лечения)
- Дентинно-пульпарный комплекс зуба и его защитные механизмы
- Причины повреждения дентинно-пульпарного комплекса зуба
- Протокол лечения витальной пульпы зуба
- Методика покрытия пульпы зуба
- Лечение несформированных зубов с некрозом пульпы
