Осложнения операции по поводу недержания кала в объеме постанальной реконструкции и тотального восстановления тазового дна
В период между 1972 годом, когда я окончил институт, и 1981-м, когда прибыл в Госпиталь Святого Марка в Лондоне на стажировку, я видел только двух пациентов с недержанием кала. В Госпитале Святого Марка я обучался тому, как лечить это заболевание; с 1983 года я вылечил свыше 1000 больных.
Число больных с инконтиненцией, вне всякого сомнения, недооценено, потому что большинство из них стесняются и не признаются в своей проблеме, пока не будут тщательно и настойчиво расспрошены терапевтом.
Больные с недержанием кала должны пройти «функциональное» обследование промежности и пальцевое исследование, направленное на выявление опущения промежности, оценку тонуса сфинктера и его сократительной способности. Кроме того, в кабинете проктолога должны быть средства для проведения анальной манометрии, трансректального/трансвагинального УЗИ вращающимся датчиком и/или чреспромежностного динамического ультразвукового исследования. Если выявляется недержание кала, то исходное лечение начинается с консервативных средств, основным из которых является реабилитация мышц тазового дна.
В действительности лишь малое число больных с недержанием кала нуждается в хирургическом лечении, а точнее — менее 15%, согласно Ежегодному докладу SICCR от колопроктологических отделений (UCP Club), который публикуется Bruni and Occelli; и еще реже — 1% — по данным Bartolo, как опубликовано в итоговой статье Baeten et al. в 2007 году. Хирургическое лечение имеет тот недостаток, что в некоторых случаях операции по поводу анальной инконтиненции, скорее всего, будут сопровождаться осложнениями, такими как несостоятельность швов, местное нагноение и другие побочные эффекты — например, нарушение работы пейсмейкера или смещение импланта. То же происходит в случае динамической грацилопластики и формирования искусственного сфинктера толстой кишки — двух операций, которые будут обсуждаться ниже и использование которых уже прекращено.
Некоторые инновации доказали свою эффективность, например сакральная нейромодуляция и, в меньшей степени, введение расширяющихся веществ в область дефекта сфинктера, но реконструктивные операции сфинктера и его пликации по-прежнему эффективны в определенных клинических случаях. Как классические, так и новые технологии могут сопровождаться развитием осложнений, и специалист должен быть подготовлен к тому, чтобы избегать их и справляться с ними. Более того, несмотря на немалую значимость новых технологий в лечении обструктивной дефекации, при работе с пациентами, страдающими инконтиненцией, обязательно требуется системный подход (Chatoor et al., 2007).
Впоследствии вместо предоставления списка осложнений с комментариями, как сделано в предыдущей главе, я применяю метод «живой хирургии» как основу обсуждения их профилактики — подход, который читателю может понравиться больше.
Недавняя итоговая конференция под председательством Norman Williams (Baeten et al., 2007) подтвердила, что операция Паркса — постанальная реконструкция — продолжает сохранять свое значение в хирургическом лечении больных с недержанием. Пожилые пациенты без тяжелой дистрофии сфинктера и те, кто не может использовать высокотехнологичные терапевтические средства, подходят для этого метода в большей мере. Mackey et al. (2010) сообщали о хороших результатах в отдаленном периоде у 80% оперированных пациентов с нейрогенной инконтиненцией, подобранных при помощи дооперационных физиологических тестов. Это кажется слишком оптимистичным подходом, поскольку среди наших пациентов не более половины отмечают значительное улучшение даже при использовании послеоперационной реабилитации и только четверть больных полностью восстанавливает континенцию в среднесрочной перспективе. Однако, несмотря на такой «успех», операция Паркса по-прежнему используется, что требует анализа ее потенциальных осложнений, — поэтому позвольте нам продолжить беседу уже в операционном зале.
Сперва несколько слов о предоперационной подготовке. Как отмечено во введении, иногда ин-траоперационно происходит перфорация прямой кишки. Это случалось даже у хирурга, который изобрел операцию и применял ее в лечении более чем 150 больных. При перфорации важно избегать подтекания кала в рану и инфицирования ретроректального пространства, поэтому до операции надо выполнять механическую очистку кишечника больного до полного опорожнения прямой кишки. В случае ятрогенного повреждения дефект должен быть ушит или, если он большой и имеется серьезное загрязнение раны каловыми массами, может потребоваться выведение колостомы. Также должна быть выполнена антибиотикопрофилактика для снижения риска местной инфекции. Мы используем метронидазол и цефалоспорины последнего поколения.


Наш пациент находится в положении для литотомии, но положение перочинного ножа также возможно. Предпочтение отдаем спинальной анестезии с внутривенной седацией больного деприваном, поскольку большинство пациентов пожилые и слабые, а операция длится менее часа. Общее обезболивание имеет преимущество в том, что хирург может лучше определить тонус сфинктера, но я предпочитаю спинномозговую анестезию, так как она дает полноценное обезболивание на несколько часов после операции, что важно для больного, которому должны быть наложены потенциально болезненные швы на мышцы сфинктера. При использовании общего наркоза в конце операции лучше местно ввести наропин, длительно действующий местный анестетик, и напомнить анестезиологам о внутривенном введении катетера для морфина или кеторолака вместе с препаратами, защищающими желудок, с учетом того, что пролонгированное использование морфина может усилить сегментарные сокращения сигмовидной кишки и тем самым задержать дефекацию.
После выполнения V-образного разреза позади ануса мы сразу же встречаем первое потенциальное осложнение: либо повреждение сфинктера, либо повреждение анального канала. Несмотря на необходимость найти межсфинктерный слой, мы должны соотносить разрез с ходом подкожной порции наружного сфинктера так, чтобы хирургическая рана была не ближе 4 см к краю ануса сзади, что позволит уменьшить ее контаминацию калом и, соответственно, риск нагноения. Поэтому правильный слой должен быть найден между нижними краями наружного сфинктера, который оставляется сзади, и внутреннего сфинктера, располагающегося кпереди. При распознавании этих двух мышц мы редко можем положиться на их разницу в цвете, кроме случаев, когда больного оперируют по поводу анальной трещины, при чем верифицируется межсфинктерная борозда.
Отличие состоит в том, что пожилые женщины, страдающие нейрогенной инконтиненцией, имеют бледный, денервированный сфинктер из поперечнополосатой мускулатуры. Простой способ — это дотронуться до ткани диатермическим коагулятором: наружный сфинктер обычно реагирует сокращением всей окружности. Как только вы входите в межсфинктерный слой, необходимо помнить, что у этих пациентов внутренний сфинктер тонкий, особенно в верхней части, соответствующей верхней области анального канала. Поэтому нужно внимательно следить за тем, чтобы не повредить стенку анального канала, иначе дефект придется ушивать тонким внепросветным рассасывающимся непрерывным швом.
Продолжая рассечение тканей дальше вверх, но не более 3-4 см от края ануса, так как у этих больных с недержанием, чаще женщин, анальный канал короткий, мы достигаем задней части лонно-прямокишечной мышцы, которую аккуратно отводим кзади при помощи расширителя (рис. 1). Верхняя часть межсфинктерного слоя потом расширяется с двух сторон при помощи разделения тупым путем — ножницами или маленьким плотным тампоном, — пока вся лонно-прямокишечная петля не будет отделена от внутренней висцеральной мышцы до уровня аноректального кольца.
В этой точке диссекция может быть окончена для проведения «ограниченной» постанальной реконструкции — в том случае, если анальный канал, важный фактор континенции, не нуждается в существенном удлинении или если не планируется передняя леваторопластика.
Как альтернатива: фасция Вальдейера, беловатая фиброзная ткань, должна быть пересечена для визуализации лонно-копчиковой и илео-копчи-ковой мышц, которые впоследствии будут ушиты в складку, если диссекция должна быть продолжена далее для выполнения стандартной операции постанальной реконструкции Паркса. Желтые точки, показывающие задний край дистальной части мезоректума, обнажаются, и мы выполняем аккуратную диссекцию между слоем леваторов и гладкой мышцей прямой кишки по задней полуокружности, избегая повреждения стенки прямой кишки. Этот слой эмбриологически является бессосудистым; поэтому, если появляется кровотечение, значит, вы попали в неправильный слой, повредив одну из поперечнополосатых мышц. В конце данного этапа нижняя часть прямой кишки освобождается и приподнимается вверх при помощи расширителя Morris. Расширитель Mathieu не рекомендуется использовать на этом этапе, потому что его дистальные крючки могут вызвать повреждение прямой кишки.
Диссекция завершена, и мышца леваторов пликирована с двух сторон нерассасывающимися швами, которые не затягиваются полностью, чтобы избежать прорезывания мышечных волокон. Позади прямой кишки создается подобие сетки, предназначенной для удлинения анального канала и уменьшения аноректального угла. Надо соблюдать осторожность, чтобы не втянуть часть стенки прямой кишки в пликирующие швы, иначе может произойти внутрипросветная миграция проленовых швов (ошибка, которую я допускал дважды в самом начале моей карьеры). При выполнении пликации лонно-прямокишечной мышцы могут быть наложены медленно рассасывающиеся швы несколькими сантиметрами ниже мышцы леваторов, так как узлы затягиваются на этом уровне. Пликированные мышцы с двух сторон будут в контакте между собой, и последующий фиброз улучшит адгезию тканей в этом месте.
Обе части наружного сфинктера — и глубокая, и поверхностная — пликируются сзади с помощью Викрила Рапид; при этом следует избегать тугого затягивания, так как оно может вызывать послеоперационную боль. После тщательного гемостаза дренаж Пенроуза может быть оставлен в ретроректальном пространстве, однако в большинстве случаев я не ставлю никаких дренажей.
Я предпочитаю не ушивать подкожно-жировую клетчатку, чтобы не закрыть все пространства, где могут создаваться условия для хорошего роста анаэробных микроорганизмов. Лучше не выполнять полное горизонтальное закрытие кожной раны, важно снизить риск контаминации калом и бактериями, а также избежать натяжения раны, что может привести к зиянию ануса. V-образный разрез потом частично закрывается крестообразными швами; самый дистальный участок кожного лоскута размером менее 1 см иссекается, поскольку он, вероятнее всего, воспалится и некротизируется.
При контрольном пальцевом исследовании мы должны почувствовать затянутый анус и удлиненный анальный канал с суженным аноректальным углом; оба этих показателя свидетельствуют о том, что операция успешна с анатомической точки зрения.
Mackey et al. (2010), работая с Lubowsky, который обучался у сэра Алана Паркса, сообщали о 10% послеоперационных осложнений у 57 больных, чаще женщин, после постанальной реконструкции. Вот их перечень: один случай тромбоза глубоких вен, одна задержка стула, два острых тромбоза геморроидальных узлов, один случай сильной тошноты и рвоты, а также один случай острой задержки мочи. Поэтому, по крайней мере в руках этих известных докторов, постанальная реконструкция оказывается вполне безопасной операцией. В моем же раннем опыте было наоборот: у некоторых моих пациентов наблюдалось местное нагноение, описанное в разделе «Запомнившиеся осложнения». Риск инфекции может быть снижен при использовании нескольких интраоперационных приемов, которые приведены ниже.
Если мы приняли решение провести тотальную реконструкцию тазового дна, то широкий полулунный разрез, выпуклый кпереди (в сторону влагалища), выполняется между анусом и влагалищем (поскольку большинство таких пациентов — женщины), затем следует пликация мышц наружного сфинктера и боковых частей лонно-прямокишечной мышцы U-образными швами, редко вызывающими надрыв мышц, и с использованием медленно рассасывающихся нитей без глухого ушивания, оставляя крестообразные раны. При передней диссекции осторожность необходима для предотвращения травмы задней стенки влагалища. При небольшом кровотечении рекомендуется не браться сразу за диатермокоагуляцию, а подождать, пока кровотечение не остановится самостоятельно, помогая этому прижатием тампона, смоченного раствором адреналина.
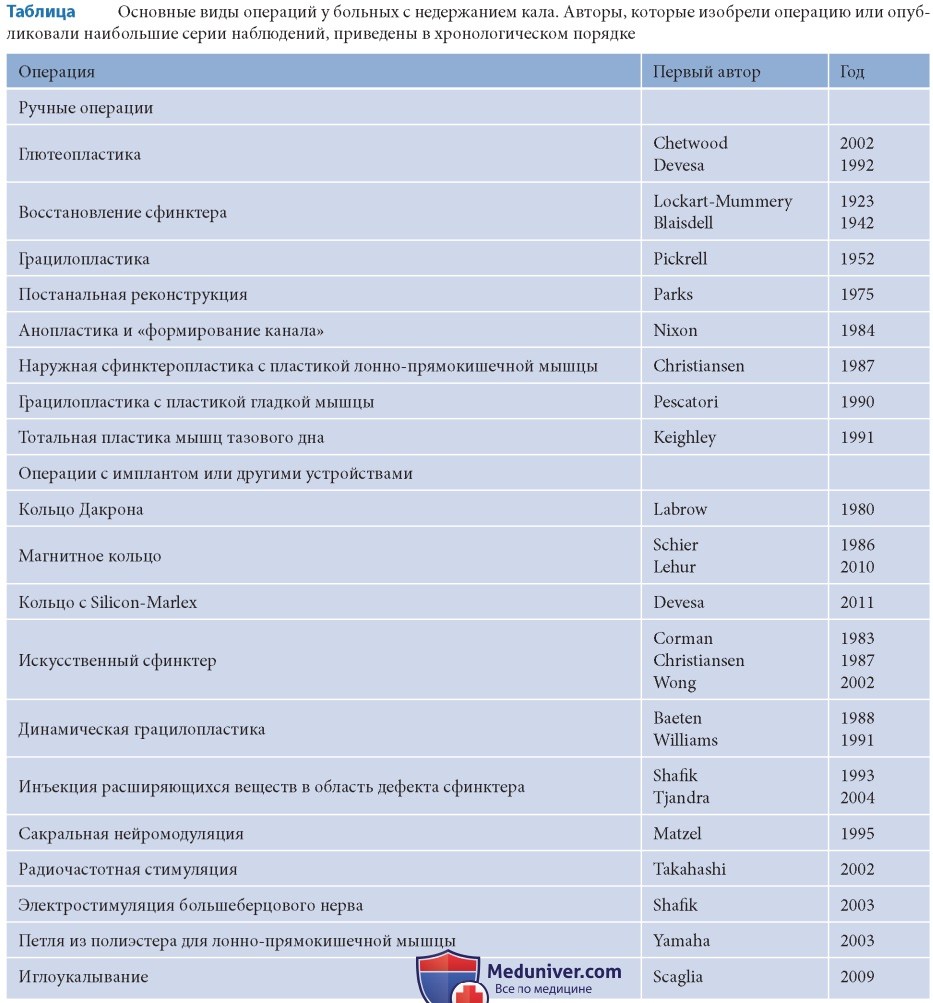
Перед тем как перейти к осложнениям, которые могут возникать при других операциях, я хочу охарактеризовать вмешательства, доступные сейчас для коррекции анальной инконтиненции. Они приведены в таблице и включают как операции, выполняемые руками, так и вмешательства, основанные на применении специальных устройств, например имплантов, что подчеркивает большое значение технологического прогресса в развитии терапии.
Я применял девять из перечисленных в таблице операций; самой последней была электростимуляция заднего большеберцового нерва, а наиболее частой — постанальная реконструкция тазового дна и реконструкция сфинктера. Я не делал грацилопластику из-за значительного количества побочных эффектов. Не применяю я и глютеопластику из-за большого числа осложнений, а также имплантацию искусственного сфинктера из-за его высокой цены при частых неудачах.
- Ознакомтесь далее со статьей "Осложнения после передней леваторопластики по поводу недержания кала"
Редактор: Искандер Милевски. Дата публикации: 2.9.2021
- Осложнения операции по поводу недержания кала в объеме постанальной реконструкции и тотального восстановления тазового дна
- Осложнения после передней леваторопластики по поводу недержания кала
- Осложнения после восстановления сфинктера по поводу недержания кала
- Осложнения после сакральной нейромодуляции по поводу недержания кала
- Осложнения после грацилопластики и глютеопластики по поводу недержания кала
- Осложнения искусственного сфинктера по поводу недержания кала
- Осложнения применения расширяющих веществ по поводу недержания кала
- Осложнения после лонно-прямокишечной петли и силиконового кольца по поводу недержания кала
- Секреты мастерства операции по поводу недержания кала
- Наши осложнения операций по поводу недержания кала
