Туберкулез внутригрудных лимфатических узлов (ТВГЛУ) - варианты, клиника, диагностика
Туберкулез внутригрудных лимфатических узлов представляет собой клиническую форму первичного туберкулеза, характеризующуюся, как правило, односторонним специфическим воспалением ВГЛУ бронхопульмональной, бифурка-циональной, парааортальной, трахеобронхиальной или паратрахеальной группы. Туберкулезное воспаление при ТВГЛУ ограничено капсулой ЛУ.
При этом ЛУ увеличиваются в размерах, а воспалительный процесс в ряде случаев из них может переходить на медиастинальную клетчатку, прилежащие бронхи и легочную ткань. Состояние воспалительного процесса и выраженность компрессии ЛУ способствуют формированию пролежня стенки бронха и бронхонодулезной фистулы (свища) с выделением казеозных масс и МВТ в просвет бронхов. Эти явления способствуют распространению туберкулеза путем лимфогенной, гематогенной или бронхогенной диссеминации.
Благоприятное течение процесса способствует рубцеванию дефекта в бронхе с развитием рубцовых или стенотических изменений. Основными клиническими проявлениями ТВГЛУ являются интоксикационный и торакальный синдромы. Степень их выраженности зависит от интенсивности специфического воспалительного процесса и тяжести течения заболевания.
Объективное исследование органов грудной клетки позволяет получить ценную информацию. При перкуссии у больных определяется укорочение легочного звука в паравертебральных и парастернальных зонах (симптомы Философова, Филатова, Кораньи, де ла Кампа). Перкуторные изменения чаще определяются у детей и подростков, чем у взрослых. Аускультативно при значительном увеличении ВГЛУ может определяться бронхофония (симптом д'Эспина) сзади на уровне 7-го шейного — 3-го грудного позвонков. ТВГЛУ часто протекает инаперцептно.
Большое значение в выявлении заболевания принадлежит рентгенологическому исследованию. Оно позволяет определить увеличенные ЛУ. В соответствии со степенью их увеличения и выраженностью в них патологоанатомических изменений в клинике выделяют три варианта ТВГЛУ: инфильтративный, туморозный и «малая» форма.
Инфильтративный ТВГЛУ в отличие от туморозного проявляется менее выраженными клиническими симптомами интоксикационного и торакального синдромов. Стетоакустические изменения у таких больных менее выражены и выявляются только при интенсивном перифокальном воспалении вокруг увеличенных ВГЛУ. Рентгенологически при этой форме выявляются следующие признаки: увеличение размеров тени корня легкого, размытость очертания наружных границ корня с сетчато-тяжистым характером тени и так называемое «потускнение» проекции просвета бронхов в области увеличения корня легкого.
При наличии перифокального воспаления вокруг пораженных ВГЛУ изменяется прежде всего размер тени корня. Корневая область может быть увеличенной целиком как в длину, так и в ширину или может изменяться только на отдельных участках. Изменение размера корня обычно идет вместе с деформацией его тени. Наружный контур тени становится выпрямленным, выпуклым. Одновременно с этим исчезает ясно видимая в норме наружная граница корня.
Она становится нечеткой, размытой, что связано с воспалительными изменениями в перибронхиальной, периваскулярной и перилобулярной легочной ткани, прилежащих к корню участков легкого.
На однородной тени инфильтрированного корня легкого часто не удается выделить тени гиперплазированных групп ЛУ, так как они перекрываются окружающими перифокальными воспалительными изменениями. Однако на томограммах ВГЛУ выявляются отчетливо. В развитии указанных изменений важную роль играет затруднение лимфооттока, связанное с лимфостазом.
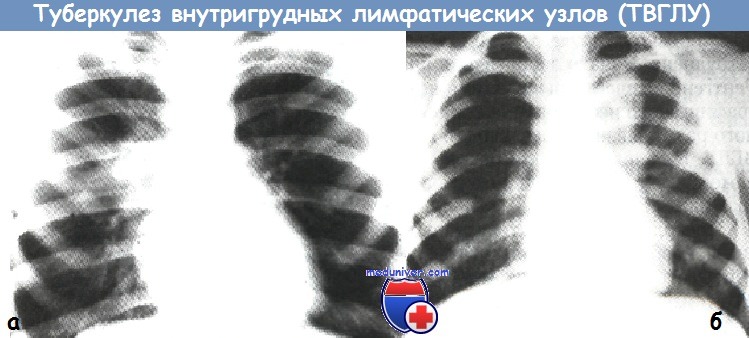
(инфильтративная форма, рентгенограмма органов грудной клетки в прямой проекции)
б - левосторонний туберкулез внутригрудных лимфатических узлов
(туморозная форма, рентгенограмма органов грудной клетки в прямой проекции).
Одной из характерных черт инфильтративного ТВГЛУ является асимметричность изменений, то есть преобладание изменений на одной из сторон или вокруг какой-нибудь определенной группы ЛУ.
Наиболее закономерным исходом инфильтративного ТВГЛУ является полное рассасывание зоны перифокального воспаления в ближайшие 3—4 нед. Распад легочной ткани и развитие прогрессирующих форм туберкулеза наблюдаются редко. Рассасывание инфильтрации не исключает возможного обострения заболевания в ближайший период времени.
Туморозный вариант рентгенологически проявляется увеличением ВГЛУ. На рентгенограммах они напоминают опухолевидные образования. Морфологически в ЛУ определяются выраженная гиперплазия и участки казеоза.
Заболевание чаще всего начинается остро с подъема температуры тела до 39—40 °С и выраженной специфической интоксикацией, сопровождающейся астеновегетативными проявлениями. У части больных появляются симптомы торакального синдрома.
У взрослых, в отличие от детей раннего возраста, кашель не бывает битональным или коклюшеподобным. Крайне редко у них наблюдается и экспираторный стридор, обусловленый тем, что у взрослых стенки трахеи и бронхов менее эластичны, чем у детей и подростков. Поэтому у них значительное увеличение ЛУ не вызывает сдавления бронхов. У взрослых реже образуется массивная казеификация ЛУ, и потому у них реже, чем у детей, в воспалительный процесс вовлекаются трахея и крупные бронхи.
Сухой, приступообразный кашель вызывается туберкулезным эндобронхитом и спазмом бронхов вследствие поражения нервных стволов и сплетений, особенно при развитии сопутствующего плевромедиастинита.
Основной способ распознавания туморозного ТВГЛУ — рентгенологический. Необходимо проводить рентгенологическое исследование не только в дорсовентральной проекции, но и в боковых, косых проекциях, а также производить поперечную томографию. По нашим наблюдениям, только у 1/3 больных туморозным ТВГЛУ рентгенологически выявляется двусторонняя локализация. При этом следует отметить, что процесс преобладает больше на одной стороне. Наружный контур увеличенных корней при этом всегда четкий и образует волнистую или поциклическую линию. Перифокальное изменение вокруг ЛУ слабо выражено или отсутствует.
Просветы бронхов и тени сосудистых стволов выявляются плохо. Лучше выявляются увеличенные бронхопульмональные, паратрахеальные, правые трахеобронхиальные ЛУ. Хуже дифференцируются левые трахеобронхиальные и бронхопульмональные узлы у внутренней стенки главного бронха. На обычных рентгенограммах почти не выявляются крупные необызвествленные бифуркационные ЛУ. Их удается обнаружить при томографии. При динамическом рентгенологическом наблюдении пораженные ЛУ уменьшаются медленно. Постепенно в них, преимущественно в периферических отделах, появляются вначале крошковидные, а затем и более крупные кальцинированные включения, которые со временем заполняют весь объем ЛУ.
Эти процессы не всегда протекают равномерно во всем лимфатическом аппарате: в одних ЛУ идет кальцинация, а в другой группе - сохраняется казеозный некроз.
В прикорневой зоне легкого часто развиваются склероз и рубцовые изменения. Известь при лечении противотуберкулезными препаратами может откладываться в ЛУ уже через 4—6 мес. от начала лечения.
Малые формы ТВГЛУ в последние годы развиваются чаще и занимают все большее место, особенно у детей, подростков и у лиц молодого возраста. Они протекают с малыми рентгено-томографическими изменениями со стороны ЛУ и с незначительными клиническими проявлениями. Наличие таких форм свидетельствует о высокой сопротивляемости макроорганизма туберкулезной инфекции, о низкой вирулентности и ее массивности. Ранняя диагностика таких форм затруднена. Начало заболевания при таких процессах постепенное, незаметное. Рентгенологически выявляются незначительные изменения.
Применение томографического исследования корней легких с использованием методики поперечного размазывания показало его преимущество в диагностике малых поражений ВГЛУ. Как прямые, так и боковые томограммы дают возможность выявить поражение ЛУ в значительно большем проценте случаев, чем обычная рентгенограмма.
Поскольку симптоматика малых форм ВГЛУ скудна, при установлении диагноза необходимо использовать данные комплексного обследования. Следует учитывать наличие контакта, данные туберкулинодиагностики, клинические симптомы заболевания, результаты рентгенологического обследования, лабораторные критерии, а также проводить оценку активности туберкулезного процесса методами, используемыми во фтизиопульмонологии.
Длительное наблюдение за больными первичным туберкулезом (ПТК, ТВГЛУ) позволило выявить три типа его течения: постепенное затихание туберкулезного процесса и стойкое излечение; затяжное, волнообразное течение с последующим выздоровлением; неуклонное прогрессирование на протяжении многих лет. Последний вариант течения представляет собой хронически текущий первичный туберкулез. Основным источником этой формы процесса являются казеозные, фиброзно-казеозные или частично кальцинированные ВГЛУ. Такие изменения в ЛУ могут образовываться в детском, в подростковом или более старшем возрасте, когда репаративные изменения в лимфатическом аппарате протекают сравнительно медленно. Этому способствуют отсутствие противотуберкулезного лечения или его неэффективность.
Хронически текущие формы первичного туберкулеза представляют собой прогрессирующее поражение ЛУ, не склонное к полному заживлению. Наряду с организацией туберкулезных очагов в регионарных ЛУ может наблюдаться и казеозный процесс, являющийся источником обострения и прогрессирования болезни.
Казеозно измененные ЛУ при этих формах в значительной части случаев гиперплазированы и одновременно частично обызвествлены.
Обострение туберкулезного процесса влечет за собой постепенное распространение его на соседние ЛУ, на ЛУ противоположной стороны, на ЛУ брыжейки, на париентальную плевру, легкие и другие органы.
Легочные изменения, возникшие в связи с обострением процесса в ЛУ корня легкого, развиваются в подавляющем большинстве случаев по типу лимфоген-ных интерстициальных изменений.
Хронически текущий первичный туберкулез может длительно протекать и без выраженных локальных изменений, по типу хронически текущей интоксикации, рецидивирующего сухого плеврита и параспецифических реакций. Несмотря на хроническое течение сохраняются наиболее характерные черты первичного туберкулеза: склонность к лимфогенной диссеминации, гиперергическим реакциям и поражение серозных оболочек.
Многообразные клинические проявления хронически текущего первичного туберкулеза чаще всего сочетаются или сменяют друг друга. В интервалах между вспышками сохраняются интоксикация, высокая чувствительность к туберкулину и изменения в лейкоцитарной формуле белой крови. При этом могут возникать локальные изменения в легких в виде очагового и инфильтративного туберкулеза.
При всех вариантах течения ТВГЛУ, но чаще всего при хроническом его течении, могут наблюдаться осложнения с поражением туберкулезным процессом плевры, бронхов, с развитием диссеминации и ателектазов. Длительная гиповентиляция и ателектазы могут вызвать в легких цирротический процесс с развитием бронхоэктазов.
В современных условиях, в эпоху химиопрепаратов, вакцинации и ревакцинации вакциной БЦЖ, в эпоху своевременного выявления первичного туберкулеза во всех возрастных группах населения часто удается предупредить развитие его хронически текущих, прогрессирующих форм.
- Рекомендуем вам также статью "Диссеминированный туберкулез легких - варианты, клиника, диагностика"
Оглавление темы "Формы туберкулеза у взрослых":- Туберкулез внутригрудных лимфатических узлов (ТВГЛУ)
- Диссеминированный туберкулез легких
- Милиарный туберкулез легких
- Очаговый туберкулез легких
- Инфильтративный туберкулез легких
- Казеозная пневмония
- Туберкулема легкого - клиника, диагностика
- Кавернозный туберкулез легких
- Фиброзно-кавернозный туберкулез легкого
- Цирротический туберкулез легкого
