Дерматомиозит - диагностика, лечение
Дерматомиозит - системное заболевание, характеризующееся воспалительными изменениями фиолетового цвета в области век и периорбитальной зоны, эритемой кожи лица, шеи и верхних отделов туловища, а также плоскими фиолетовыми папулами в области суставов кистей, сочетающихся с полимиозитом. Варьирует от дерматомиозита только с проявлением дерматита (дерматомиозита без миозита, амиопатический дерматомиозит) до полимиозита только с проявлениями мышечного воспаления (гипомиопатический миозит).
Синоним: идиопатические воспалительные дерматомиопатии.
Эпидемиология дерматомиозита
Возраст: 25% больных - дети; пик приходится на 10-15 лет. У взрослых пик заболеваемости приходится на возраст от 45 до 47 лет, в 20% случаях отмечается сочетание со злокачественными опухолями.
Пол: среди детей девочки болеют в два раза чаще мальчиков; среди взрослых женщины болеют в пять раз чаще мужчин.
Заболеваемость: 7 случаев на 1 млн.
Этиология: иммуноопосредованная реакция, причинами которой являются инфекционные агенты, лекарственные средства или злокачественные новообразования (среди взрослых).
Генетика: определяется повышенная частота HLA-B8/HLA-DR3 у детей и HLA-B14 у взрослых, что указывает на наследственную предрасположенность.
Патофизиология дерматомиозита
Дерматомиозит - системный иммуноопосредованный процесс, развивающийся у лиц с наследственной предрасположенностью, при этом причинами заболевания являются экзогенные факторы (инфекционные агенты, лекарственные средства, злокачественные новообразования). При дерматомиозите развивается острое и хроническое воспаление поперечно полосатой мускулатуры, сопровождающееся сегментарным некрозом миофибрилл, что приводит к прогрессирующей мышечной слабости.
Анамнез дерматомиозита
Довольно часто в анамнезе у детей, больных дерматомиозитом, выявляется вирусное заболевание, лихорадка, мышечная слабость, повышенная утомляемость и высыпания. В отличие от дерматомиозита взрослых, при ювенильном дерматомиозите риск развития злокачественных новообразований и уровень смертности ниже.
Клиника дерматомиозита
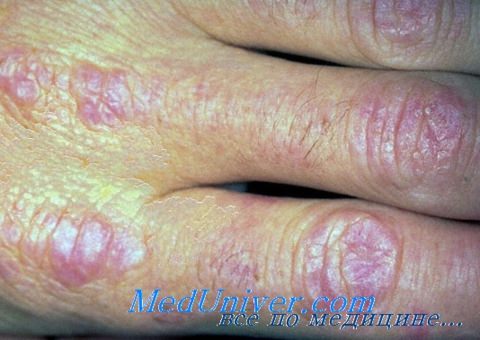
Тип высыпаний: пятна, чешуйки, папулы (Готтрона), атрофия, язвы, рубцы.
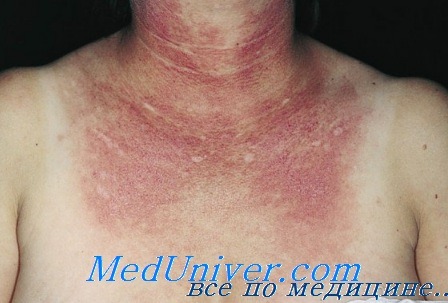
Цвет: красновато-сиреневый. Пойкилодермия (гипо- и гиперпигментация, телеангиэктазии и атрофия).
Локализация: участки, подверженные солнечному излучению: область глаз, скуловая область, разгибательные поверхности конечностей, шея, верхняя часть груди и задняя поверхность шеи.
Кисти: папулы Готтро на тыльной поверхности суставов (межфаланговые зоны).
Ногтевые ложа: околоногтевые телеангиэктазии, «шероховатая» кутикула.
Слизистые оболочки: ярко-красная окраска десен, образование язв, белесоватые бляшки на слизистой языка и ротовой полости. Другое: кальциноз кожи.
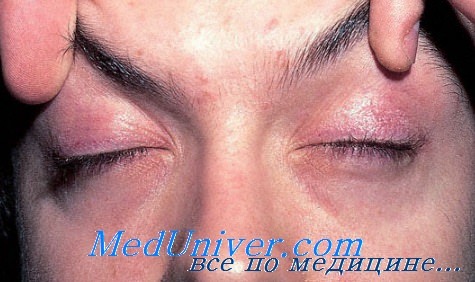
Общие проявления дерматомиозита
Опорно-двигательный аппарат: чаще наблюдается мышечная слабость проксимальных отделов конечностей/плечевого и тазового пояса, а также слабость мимических/глазодвигательных мышц, глотки, пищевода. Болезненность мышц при пальпации, атрофия.
Дыхательная система (30% случаев): интерстициальный фиброз, синдром острого респираторного заболевания.
Сердечно-сосудистая система: нарушения сердечного ритма и проводимости.
Дифференциальная диагностика дерматомиозита
Дерматомиозит следует дифференцировать с красной волчанкой, смешанным заболеванием соединительной ткани, псориазом, аллергическим контактным дерматитом, фототоксическими реакциями, экземой, стероидной миопатией, трихинеллезом и токсоплазмозом.
Диагностическими критериями для дерматомиозита являются характерные высыпания в сочетании с двумя из четырех следующих признаков:
1. Слабость проксимальных мышц конечностей.
2. Повышенный уровень «мышечных ферментов» в сыворотке крови.
3. Характерные морфологические изменения в биоптате мышц.
4. Характерные электромиографические изменения.
Лабораторная диагностика дерматомиозита
Дерматопатология: истончение эпидермиса, гидропическая дегенерация клеток базального слоя, отек верхнего слоя дермы, разрозненный воспалительный инфильтрат, PAS-положительные фибриноидные отложения в области дермо-эпидермального соединения и вокруг капилляров верхних отделов дермы, аккумулирование мукополисахаридов в дерме.
Биопсия мышц: при биопсии дельтовидной, надостной, ягодичной, четырехглавой мышц обнаруживается сегментарный некроз в пределах мышечных волокон, сопровождающийся потерей поперечной исчерченности; восковидный/коагуляци-онный тип эозинофильного окрашивания; иногда регенерирующие волокна; воспалительные клетки, гистиоциты, макрофаги, лимфоциты, плазматические клетки. Также могут присутствовать явления васкулита.
Биохимический анализ: отмечается повышенный уровень креатинин-фосфокиназы, что является наиболее специфичным признаком заболевания мышц; а также повышение уровня альдолазы, глютаминовой оксалоацетиновой трансаминазы и лактатдегидрогеназы.
Исследование мочи: повышенный уровень суточной экскреции креатинина (>200мг/сут.).
Электромиография: повышенная возбудимость при подключении электродов, спонтанная фибрилляция, псевдомиотонические разряды, положительные амплитудные пики; данное исследование позволяет исключить нейромиопатию. При денервации можно заподозрить наличие опухоли. Электрокардиография: миокардит; нарушение межпредсердной и межжелудочковой проводимости, атриовентрикулярная блокада.
Рентгенография органов грудной клетки: иногда отмечается интерстициальный фиброз.
Течение и прогноз дерматомиозита
Как правило, одновременно диагностируются дерматит и полимиозит; однако, в начале заболевания может поражаться только кожа или только мышцы. Ювенильный дерматомиозит, в отличие от дермато-миозита взрослых, редко ассоциируется с синдромом Рейно, злокачественными новообразованиями и редко приводит к смерти. Среди детей у 33% пациентов через 1-2 года наступает спонтанная ремиссия заболевания, у 33% пациентов отмечаются 1-2 рецидива и в 33% случаев заболевание протекает более двух лет без ремиссий.
Лечение дерматомиозита
При дерматомиозите необходимо использование фотозащитных средств и избегание солнечных лучей. Для лечения кожных поражений применяются наружные кортикостероидные средства или ингибиторы кальцинейрина. При системном процессе назначаются нестероидные противовоспалительные средства, салицилаты, системные кортикостероидные препараты (преднизон или метилпреднизолон). При тяжелом течении может назначаться иммуносупрессивная терапия (азатиоприн, метотрексат, циклоспорин). В случаях, плохо поддающихся терапии, возможно применение плазмафереза, гидрохлороквина, системных ретиноидов, микофенолата мофетила, дапсона, талидомида, внутривенного иммуноглобулина, хлорамбуцила, системного такролимуса, сиролимуса, инфликсимаба или ритуксимаба.
Детей в острой стадии миозита необходимо госпитализировать для наблюдения за функцией дыхательных мышц, поддержки дыхания и предотвращения аспирации.
- Читать "Очаговая склеродермия (морфеа) - диагностика, лечение"
Оглавление темы "Болезни кожи":- Острая кожная форма красной волчанки (ОККВ) - диагностика, лечение
- Дискоидная красная волчанка - диагностика, лечение
- Дерматомиозит - диагностика, лечение
- Очаговая склеродермия (морфеа) - диагностика, лечение
- Системная склеродермия - диагностика, лечение
- Смешанное заболевание соединительной ткани (СЗСТ) - диагностика, лечение
- Чернеющий акантоз (Acanthosis nigricans) - диагностика, лечение
- Липоидный некробиоз - диагностика, лечение
- Кольцевидная гранулема - диагностика, лечение
- Очаговая алопеция - диагностика, лечение
