Соскальзывание сосочка при папиллосфинктеротомии. Адекватность ЭПСТ
При выполнении папиллотомического разреза, чтобы избежать «соскальзывания» сосочка в полость дивертикула и спастического сокращения его шейки, следует попытаться вывести БСДПК из полости дивертикула, используя для этого канюляционньй папиллотом и подъемник дуоденоскопа, а также, до завершения разреза, не вынимать папиллотом из ОЖП.
Учитывая нарушенную анатомию парапапиллярной области у больных с ПД, при отсутствии первой поперечной складки ДПК границей папиллотомического разреза служит высшая точка продольной складки ДПК, которая соответствует интрамуральному отделу холледоха. При невозможности одноэтапного проведения ЭПСТ вмешательство выполняют в 2-3 этапа с интервалом 2-4 дня.
В отечественной и зарубежной литературе нет единого мнения по вопросу удаления камней из желчных протоков у больных с ПД. Одни авторы сразу же после выполнения ЭПСТ у таких больных рекомендуют воздержаться от литэкстракции.
По их мнению, «рождение» конкрементов или их инструментальное извлечение через 3-4 дня является более щадящим и безопасным для больного. Другие авторы, наоборот, считают, что удалять конкременты при интрадивертикулярном расположении БСДПК гораздо легче, так как отсутствует мышечный слой стенки ДПК, сфинктерный механизм образует небольшое количество мышечных волокон, следовательно, уменьшается сопротивляемость тканей при литэкстракции.
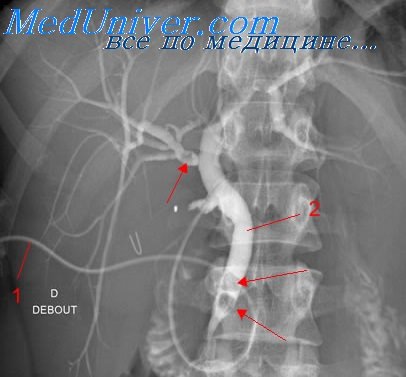
Полное удаление камней из желчных протоков у больных с ПД обычно ниже и составляет 64-92%. Это связано с уменьшением длины папиллотомического разреза в результате плохого обзора полости дивертикула, деформацией и укорочением интрамурального отдела ОЖП, а также недоступностью различных методов литотрипсии.
После ЭПСТ сосочек раскрывается, приобретая вид щели. Возможно небольшое кровотечение из папиллотомного разреза, которое не бывает интенсивным и обычно останавливается самостоятельно.
Адекватность ЭПСТ контролируют непосредственно после ее завершения по величине разреза и скорости эвакуации контрастного вещества из ОЖП и ППЖ. Длина папиллотомического разреза должна максимально возможно приближаться к диаметру ОЖП, а скорость эвакуации контрастного вещества должна быть не ниже 3 мл/мин. Особенно важен контроль за адекватностью ЭПСТ у больных МЖ с резким нарушением оттока желчи в ДПК.
Как правило, ЭПСТ у таких больных выполняют в экстренном порядке после диагностической ЭРХПГ, позволяющей выяснить причину желтухи. Ретроградное нагнетание контрастного вещества в желчные протоки приводит к резкому повышению давления в них и создает угрозу возникновения восходящего холангита, вплоть до возникновения абсцессов печени. Если после ЭПСТ не удается ликвидировать причину МЖ и наладить нормальный желчеотток, то можно прибегнуть к НБД ОЖП, но чаще такие больные подлежат экстренному оперативному лечению.
Новым способом адекватности ЭПСТ является контроль с помощью специальных баллонных катетеров типа Фогарти. Раздувая на необходимый диаметр баллон в желчном протоке, его постепенно извлекают в просвет ДПК. Если баллон с известным его диаметром свободно выводится в кишку, то это является истинным размером папиллотомического разреза.
Изолированное рассечение устья протока ПЖ - вирсунготомию, как показали наши наблюдения, нужно выполнять по строгим показаниям с обязательным изучением скорости эвакуации контрастного вещества из протока и желательно при измерении давления в протоках железы. Это вмешательство практически всегда в послеоперационном периоде приводит к развитию острого панкреатита. Наиболее целесообразно сочетать вирсунготомию с ЭПСТ, что сопровождается меньшим риском послеоперационных осложнений.
- Читать далее "Лечение пациента после папиллосфинктеротомии. Острый панкреатит после ЭПСТ"
Оглавление темы "Эндохирургия желчных протоков":1. Техника ЭРХПГ. Сложности ЭРХПГ
2. Желчные пути при хроническом панкреатите. Варианты панкреатического стеноза
3. Эндоскопическая папиллосфинктеротомия. Инструментарий для ЭПСТ
4. Показания к ЭПСТ. ЭПСТ при холедохолитиазе
5. ЭПСТ при рубцовом сужении большого соска. Папиллосфинктеротомия при дивертикуле двенадцатиперстной кишки
6. Варианты и способы папиллосфинктеротомии. Техника ЭПСТ
7. Соскальзывание сосочка при папиллосфинктеротомии. Адекватность ЭПСТ
8. Лечение пациента после папиллосфинктеротомии. Острый панкреатит после ЭПСТ
9. Перфорация кишки при папиллосфинктеротомии. Холангит после ЭПСТ
10. Супрадуоденальный холецистодуоденальный анастомоз. ЭПСТ при рестенозе большого сосочка
