Алгоритм анестезиологического обеспечения преждевременных родов - краткая схема
Преждевременная родовая деятельность (ПВРД) имеет тяжелые последствия, как для матери, так и для плода, и является наиболее распространенной причиной антенатальной госпитализации. Обычно ПВРД считаются схватки, возникающие в период от 20 до 36 недель гестации, с частотой четыре за 20 мин или восемь за 1 ч, сопровождающиеся как минимум одним из следующих признаков: изменениями шейки с течением времени или ее расширением до 2 см или более.
Преждевременным рождением (ПР) считается рождение ребенка в сроке до 37 полных недель гестации. ПР составляют до 11% (или 440 000) всех родов в США. 69—83% неонатальных смертей приходятся на недоношенных новорожденных; если новорожденные выживают, у 50% сохраняются длительные неврологические нарушения, обусловленные ПР. Поэтому большое значение имеет эффективное ведение больных с ПВРД и предотвращение ПР.
Фармакологическая терапия ПВРД и рождения недоношенного новорожденного требует существенной анестезиологической поддержки. В круг обсуждемых вопросов входит токолитическая терапия. У многих пациенток риски терапевтического вмешательства могут преобладать над его преимуществами, особенно после 32—36 недель гестации. Основная цель анестезиологического пособия — обеспечение безопасности матери и плода. Безопасность роженицы в большой мере зависит от анестезиолога. Напротив, заболеваемость и смертность плода в основном определяются сроком гестации, а не методом анестезии.
А. Ведение и лечение ПВРД сложно и в значительной степени неэффективно. В большинстве случаев преждевременные схватки заканчиваются родами. Выявление пациенток, относящихся к группе риска по ПВРД, имеет низкую специфичность и чувствительность. При постановке диагноза не все пациентки оказываются кандидатами на токолитическую терапию. До 33% женщин с ПВРД имеют преждевременный разрыв околоплодных оболочек, что является относительным противопоказанием к токолизису.
У других 25% пациенток с ПВРД требуется немедленное родоразрешение. Последние ретроспективные исследования показали, что лишь 9% пациенток с ПВРД являлись кандидатами на токолитическую терапию. В большинстве случаев ПВРД нужно быть готовым к неизбежному рождению недоношенного ребенка либо через естественные родовые пути, либо посредством кесарева сечения. Анестезиологические особенности ведения пациенток с ПВРД включают трудности в обеспечении проходимости дыхательных путей, склонность к гипоксии и гипотензии, полный желудок, гипогликемию, гипокапнию и снижение минимальной альвеолярной концентрации анестетиков.
Возможные осложнения у новорожденного недоношенного — асфиксия и медикаментозная депрессия; недоношенный плод более чувствителен к воздействию препаратов. Анестезиолог должен иметь навыки реанимации новорожденных.
Регионарная анестезия предпочтительна из-за непредсказуемости состояния дыхательных путей роженицы. При необходимости общей анестезии выполните смещение матки влево, проведите профилактику рефлюкса, преоксигенацию и быструю последовательную индукцию с давлением на перстневидный хрящ (прием Селика).
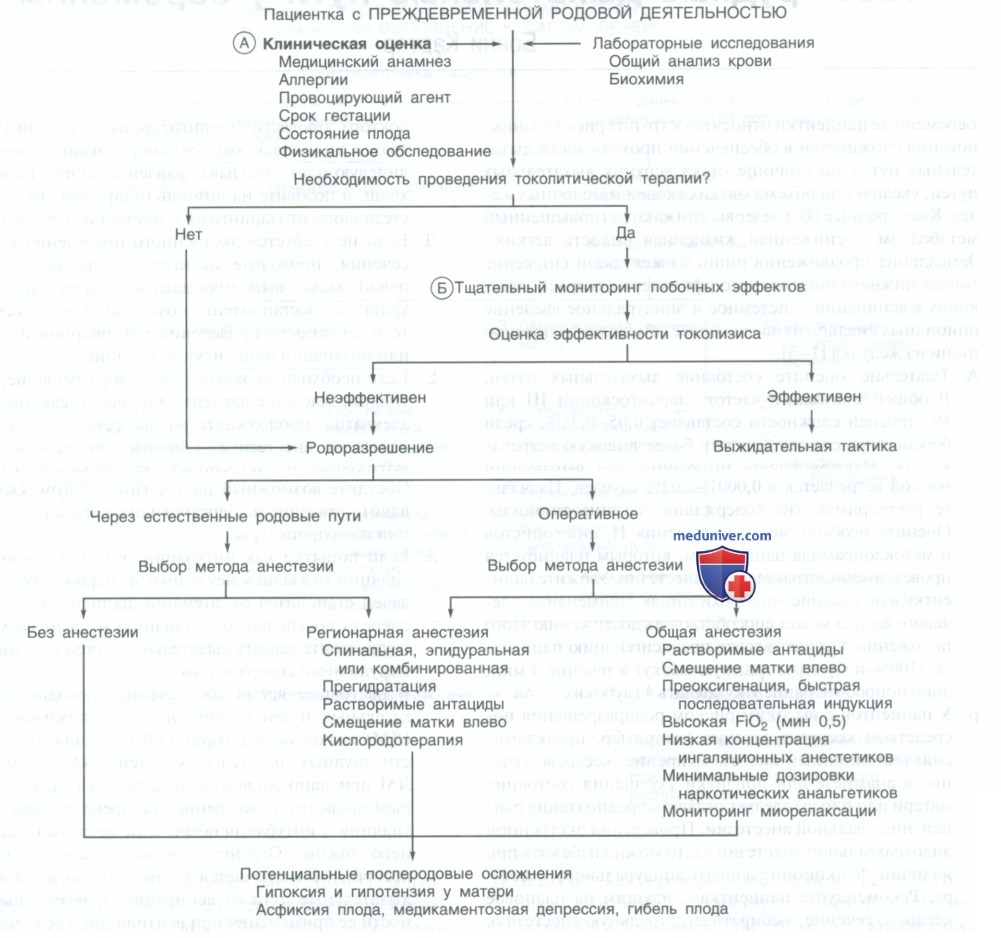
Б. Наиболее используемые токолитики — сульфат магния, β-адренергические препараты и ингибиторы простагландинсинтетазы. Другие препараты включают блокаторы кальциевых каналов (нифедипин) и антагонисты рецепторов окситоцина. Сульфат магния (MgSO4) часто является препаратом первого ряда.
Он действует на центральную нервную систему, снижая судорожную активность и подавляя нервно-мышечную передачу. MgSO4 может вызвать респираторную депрессию и выраженную мышечную слабость, значимо потенцировать эффекты миорелаксантов, поэтому осуществляйте тщательный мониторинг нервно-мышечной блокады. Тщательно оцените активность и мышечную силу до экстубации пациентки.
MgSO4 также может вызвать гипотензию, но в исследованиях на овцах препарат не снижает меточный кровоток. Наконец, MgSO4 может вызвать отек легких. Лечение передозировки MgSO4 осуществляется глюконатом кальция. Агонисты β-адренорецепторов (например, тербуталин) стимулируют β2-адренергических рецепторов миометрия, вызывая расслабление матки. Агонисты β2-адренорецепторов не обладают специфичностью к β2-рецепторам миометрия.
Они могут влиять на β1- и β2-рецепторы многих органов и систем, вызывая гипотензию, тахикардию, сердечные аритмии (наджелудочковые тахикардии), гипогликемию и отек легких. Следует особо учитывать побочные эффекты β-адренергических препаратов, особенно гипотензию, при проведении регионарной анестезии; анализ данных не показал увеличение количества неблагоприятных исходов при использовании данной комбинации, гипотензия устранялась использованием эфедрина. Ингибиторы простагландинсинтетазы (например, индометацин) ингибируют циклооксигеназу, вызывая снижение образования простагландинов и предотвращая повышение внутриклеточной концентрации кальция. Препараты данной группы могут вызывать гепатиты, почечную недостаточность и желудочно-кишечные кровотечения. Также они удлиняют время кровотечения, но при отсутствии в анамнезе указаний на значимые кровотечения местная анестезия не противопоказана.
- Читать далее "Алгоритм анестезии при трудных дыхательных путях у беременной - краткая схема"
Редактор: Искандер Милевски. Дата публикации: 4.3.2023
- Алгоритм анестезии у новорожденного при трахеопищеводном свище - краткая схема
- Алгоритм анестезии у новорожденного при некротическом энтероколите - краткая схема
- Алгоритм анестезии при малой хирургии у недоношенного в прошлом ребенка - краткая схема
- Алгоритм анестезии у новорожденного при пилоростенозе - краткая схема
- Алгоритм инфузионной терапии у детей в периоперационном периоде - краткая схема
- Алгоритм регионарной анестезии у ребенка - краткая схема
- Алгоритм анестезии родов (обезболивания родов) - краткая схема
- Алгоритм анестезиологического обеспечения преждевременных родов - краткая схема
- Алгоритм анестезии при трудных дыхательных путях у беременной - краткая схема
- Алгоритм анестезии при акушерском кровотечении - краткая схема
