Протокол анестезии при митральной регургитации у пациента - краткая схема
Пролапс митрального клапана (ПМК) и ревматическая болезнь сердца — основные причины хронической митральной регургитации (МР). Разрывы хорд и ПМК могут быть результатом травмы или эндокардита. К острой тяжелой МР может привести дисфункция папиллярных мышц вследствие нижнего или заднего инфаркта миокарда. Тяжесть и причина регургитации определяют течение заболевания.
Прогноз при острой тяжелой МР от любых причин неблагоприятен без хирургического вмешательства. Острая МР может проявляться тяжелой застойной сердечной недостаточностью или отеком легких. Иногда развивается тяжелый сердечно-сосудистый коллапс или гипотензия. Большинство пациентов с хронической, умеренно выраженной МР хорошо себя чувствуют, у них не развиваются признаки дисфункции левого желудочка (ЛЖ). Утомляемость и одышка при физической нагрузке появляются вследствие присоединения дисфункции ЛЖ.
Возможность протезирования митрального клапана необходимо рассмотреть до появления выраженной недостаточности ЛЖ; результаты оперативного лечения и долговременные исходы лучше у пациентов с сохранной функцией ЛЖ.
А. Обследуйте пациента и обратите внимание на проявления МР. Увеличение объема ЛЖ встречается при хронической МР. Эксцентрическая гипертрофия ЛЖ позволяет поддерживать относительно нормальное конечно-диастолическое давление ЛЖ (КДДЛЖ) несмотря на увеличение конечно-диастолического объема ЛЖ (КДОЛЖ).
Левое предсердие растягивается и увеличивается в объеме, что позволяет поддерживать нормальное давление при большом объеме регургитации. Ударный объем ЛЖ повышается. Если для оценки сократительной способности ЛЖ используется индекс фракции выброса (ФВ), то возможна ее переоценка в связи со сниженным сопротивлением выбросу. Со временем ухудшение функции ЛЖ приводит к снижению ударного объема. При острой МР растяжимость левого предсердия ограничена, происходит значительное увеличение давления в ЛП и развитие отека легких. Компенсаторная активация симпатического тонуса приводит к увеличению сократимости и развитию тахикардии.
Б. Изучите результаты дополнительных исследований. ЭКГ может выявить увеличение ЛП, гипертрофию ЛЖ, фибрилляцию предсердий (ФП). Трансторакальная ЭхоКГ (ТТЭхоКГ) может помочь в установлении этиологии клапанного поражения. Однако использование чреспищеводной ЭхоКГ (ЧПЭхоКГ) предпочтительнее в связи с более тесным контактом датчика и сердца, отсутствием влияния расположенной рядом воздушной паренхимы легкого.
Допплер-эхокардиограмма позволяет увидеть при МР ретроградный заброс крови с высокой скоростью в ЛП во время систолы. Обе методики допплеровского исследования, цветная и пульсирующая, хорошо коррелируют с результатами ангиографических методов при оценке тяжести МР. Наиболее надежный метод выявления тяжелой МР — выявление притупления или реверсирования (обратный ход) систолического компонента пульсовой волны при допплеровском сканировании легочной вены. Проведение радионуклидной ангиографии полезно при последующем динамическом наблюдении пациента.
Прогрессирующее увеличение КДОЛЖ или конечно-систолического объема ЛЖ (КСОЛЖ) свидетельствует о необходимости оперативного вмешательства. Предоперационные значения конечно-систолического диаметра МК и ФВ являются важными предикторами кратковременных и долгосрочных прогнозов при протезировании МК.
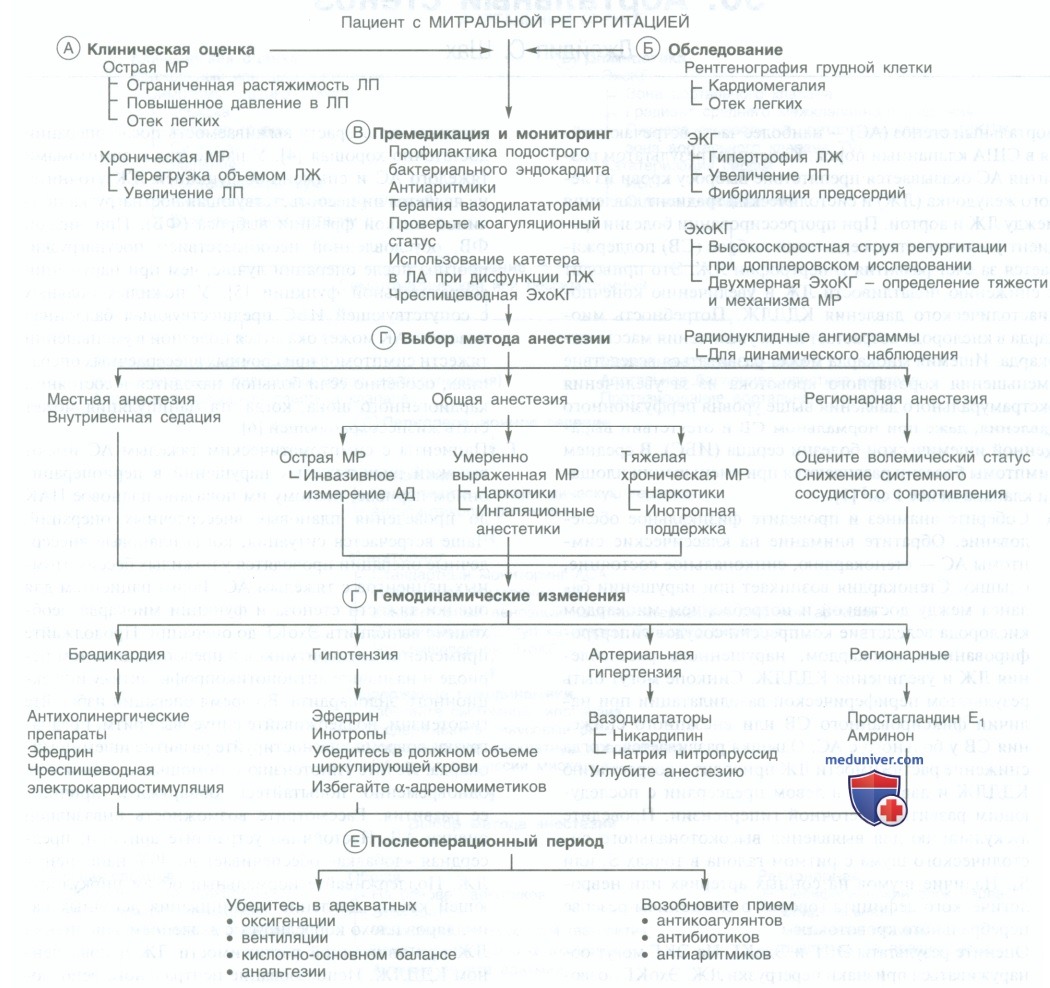
В. Изучите проводимое лечение. Пациенты с ФП обычно принимают антикоагулянты, которые необходимо отменить перед большинством оперативных вмешательств. Не проводите таким пациентам электрическую кардиоверсию, пока с помощью ЧПЭхоКГ не будет исключено наличие тромбов в предсердиях. Пациенты часто принимают сердечные гликозиды и диуретики для лечения застойной сердечной недостаточности. Снижение постнагрузки благотворно сказывается на пациентах, как при острой, так и при хронической МР. Снижение постнагрузки позволяет поддержать ударный объем за счет снижения объема ЛЖ, уменьшает площадь митрального кольца и снижает таким образом степень регургитации.
Назначьте антибиотики для профилактики подострого бактериального эндокардита всем пациентам с МР. Определите вид необходимой седации для предоперационной премедикации, принимая во внимание степень дисфункции ЛЖ. Выберите соответствующий объем интраоперационного миниторинга. Катетер в легочной артерии (ЛА) полезен для оценки давления заполнения желудочка, сердечного выброса (СВ), эффекта проводимой терапии вазодилататорами. Высота «гигантской V-волны», отражающей регургитацию, не коррелирует с тяжестью МР.
Рассмотрите возможность интраоперационного использования ЧПЭхоКГ для получения информации об анатомии и физиологии митрального клапана, и физиологического влияния регургитации. Помните, что физиологические изменения (снижение системного сосудистого сопротивления (ССС), повышение ЧСС), происходящие при общей анестезии, улучшают показатели ЧПЭхоКГ, что приводит к недооценке тяжести МР. Пациентам с дисфункцией папиллярных мышц, развивающейся при ишемии, часто помогает предоперационное использование внутриаортальной баллонной контрпульсации.
Г. Выберите метод анестезии. Регионарная анестезия обычно хорошо переносится. При эпидуральной анестезии возможно снижение ССС, что понизит степень регургитации и предотвратит застой крови в легких. Какой бы вид анестезии вы не выбрали, предупреждайте боль, гипоксемию, гиперкапнию, ацидоз и избегайте повышения легочного сосудистого сопротивления.
Д. Помните о важных гемодинамических ориентирах. Поддерживайте ЧСС на уровне 80—90 уд./мин, за исключением случаев, когда МР обусловлена пролапсом. Развитие брадикардии опасно, потому что увеличивается степень регургитации. У пациентов с противоречивыми физиологическими последствиями сравните тяжесть МР с тяжестью ИБС. Например, если МР умеренная, а ИБС тяжелая, поддерживайте коронарное перфузионное давление и умеренную ЧСС. Также избегайте применения α-адреномиметиков, так как они увеличивают постнагрузку, степень регургитации и снижают СВ.
Рассмотрите возможность применения инотропной поддержки для улучшения сократимости миокарда и снижения степени регургитации. Она также эффективна при лечении гипотензии.
Е. В послеоперационном периоде убедитесь в адекватной оксигенации, вентиляции и анальгезии. Продолжайте использование антибиотиков и сердечных средств. Возобновите прием антикоагулянтов, как только станет возможно.
Видео кратко о митральной недостаточности к экзамену
- Читать далее "Протокол анестезии при аортальном стенозе у пациента - краткая схема"
Редактор: Искандер Милевски. Дата публикации: 12.1.2023
- Алгоритм анестезии при легочной гипертензии у пациента - краткая схема
- Алгоритм анестезии при опухоли переднего средостения у пациента - краткая схема
- Алгоритм оценки сердечно-сосудистой системы пациента перед анестезией - краткая схема
- Алгоритм анестезии при артериальной гипертензии у пациента - краткая схема
- Алгоритм анестезии при ишемической болезни сердца (ИБС) у пациента - краткая схема
- Алгоритм анестезии при гипертрофической кардиомиопатии (ГКМП) у пациента - краткая схема
- Алгоритм анестезии при пролапсе митрального клапана (ПМК) у пациента - краткая схема
- Протокол анестезии при стенозе митрального клапана у пациента - краткая схема
- Протокол анестезии при митральной регургитации у пациента - краткая схема
- Протокол анестезии при аортальном стенозе у пациента - краткая схема
