Оформление отказа пациента от реанимации в условиях операционной в США - краткая схема
В 1974 г. Американская медицинская ассоциация официально признала право пациентов отказаться от реанимации, сформулировав его в следующем виде: «сердечно-легочная реанимация не показана в случаях терминальной стадии необратимого заболевания, когда смертельный исход неизбежен». В дальнейшем сформировалась официальная политика отказа от реанимационных мероприятий.
Однако возникает целый ряд проблем, когда пациенту, подписавшему ранее такой отказ, необходимо провести хирургическую процедуру в условиях операционной. Проблемы возникают из-за не вполне четко определенных различий между ситуациями, случающимися в палате и требующими проведения реанимационных мероприятий, и аналогичными ситуациями, развивающимися в операционной (угнетение дыхания, нестабильность гемодинамики, ятрогения в ходе инвазивных процедур, ошибочное назначение лекарств). Хотя число таких ситауций в операционной выше, чем в палате, исходы при лечении в этих случаях в операционной лучше, чем в палате. За последнее десятилетие разработаны методы, направленные на решение подобных проблем.
A. Решение медиков придерживаться ранее подписанного отказа от реанимации может привести к смерти пациента от легко излечимой ятрогении. С другой стороны, игнорирование отказа от реанимации может привести к тому, что пациент будет длительно подвергаться поддерживающим жизнь мероприятиям без существенных шансов на значительное улучшение состояния. ASA и Американская коллегия хирургов создали ряд руководств по оказанию помощи пациентам, подписавшим отказ от реанимации.
В них рекомендуется повторно оценить пожелания пациента перед транспортировкой его в операционную. Анестезиолог должен встретиться с пациентом до операции и обсудить вопросы, касающиеся решения пациента подтвердить, отозвать или изменить сделанный ранее отказ от реанимационных мероприятий. Многие клиники создали собственные руководства, помогающие справиться с такой ситуацией. Ознакомьтесь с политикой учреждения в этой области, прежде чем встречаться с пациентом.
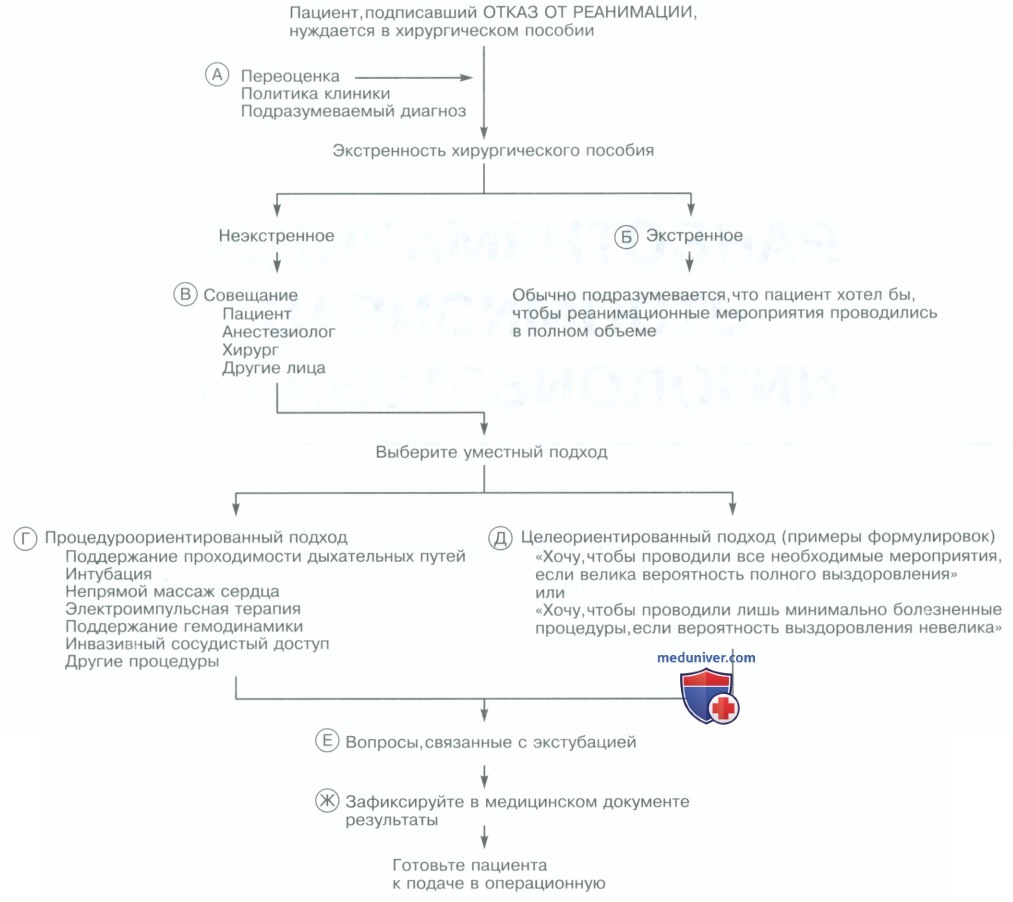
Б. Если пациент подается в операционную в экстренном порядке, до получения надлежащих документов об отказе от реанимации, можно предполагать, что пациент хотел бы получить всю доступную помощь в случае угрожающих жизни осложнений. Необходимо обдумать обращение с вербальным запросом на эту тему к пациенту в крайне тяжелом состоянии или к членам его семьи, однако часто оказывается достаточно благоразумным проводить реанимационные мероприятия в полном объеме и осведомиться о желаниях пациента после стабилизации его состояния.
B. Организуя встречу для обсуждения предпочтений пациента, постарайтесь задействовать в ней как анестезиолога, так и хирурга. Иногда требуется привлечение членов семьи пациента, семейного врача, работников отделения интенсивной терапии, консультанта из этического комитета клиники.
Г. Наиболее популярны два подхода. Первый из них обусловлен процедурами: пожелания пациента формулируются в виде списка вмешательств, которые применяются в угрожающих жизни ситуациях. Типичный список возможных вмешательств дополняется в соответствии с пожеланиями пациента и используется в течение определенного промежутка времени (обычно в период нахождения в отделении интенсивной терапии). Этот подход может быть полезен некоторым пациентам. Но его применение ограничено его негибкостью. Например, пациент может соглашаться на проведение некоторых вмешательств, если предполагается, что развившаяся жизнеугрожающая ситуация обратима, но отказываться от того же вмешательства, если развились необратимые осложнения или осложнения с трудно определимым прогнозом.
Д. Эти трудности привели к формированию целеориентированного подхода: пациент определяет общие цели, на достижение которых направлено принятие решений о проведении реанимационных мероприятий или об отказе от них. Например, пациент может требовать, чтобы любые реанимационные мероприятия проводились только при высокой вероятности полного восстановления здоровья. Другой пациент может просить о проведении лишь минимальных и наименее болезненных процедур вне зависимости от шансов на выздоровление. Целеориентированный подход позволяет более рационально подходить к принятию решений при развитии жизнеугрожающих осложнений.
Если он принимается всеми участниками хирургической операции, их действия, вероятно, будут в большей степени соответствовать ожиданиям пациента. Процедуроориентированный и целеориетированный подходы не являются взаимоисключающими. Часто сначала обсуждают допустимые порцедуры, это стимулирует переход к обсуждению общих целей принимаемых решений.
Е. Вне зависимости от того, какой подход используется, составьте план ведения пациента, который не сможет быть экстубирован после окончания процедуры. Пациент может потребовать, чтобы вначале помощь оказывалась в полном объеме, а по истечении определенного промежутка времени при отсутствии улучшения состояния вступал в силу отказ от реанимации.
Ж. В завершение встречи вновь сформулируйте пожелания пациента таким образом, чтобы все участники понимали их и согласились им следовать. Если кто-то из участников встречи не уверен, что его этические принципы позволяют ему выполнять пожелания пациента, необходимо найти ему замену. Принятые решения должны быть четко зафиксированы в истории болезни пациента до транспортировки его в операционную.
- Читать далее "Выявление медикаментозной зависимости у анестезиолога - краткая схема"
Редактор: Искандер Милевски. Дата публикации: 8.1.2023
- Получение информированного согласия в анестезиологии - краткая схема
- Оформление предварительных указаний пациента анестезиологу в США - краткая схема
- Оформление отказа пациента от реанимации в условиях операционной в США - краткая схема
- Выявление медикаментозной зависимости у анестезиолога - краткая схема
- Допуск к работе анестезиолога с медикаментозной зависимостью - краткая схема
- Асистолия во время анестезии - краткая схема тактики
- Фибрилляция желудочков и желудочковая тахикардия без пульса во время анестезии - краткая схема тактики
- Беспульсовая электрическая активность (БПЭА) во время анестезии - краткая схема тактики
- Брадикардия во время анестезии - краткая схема тактики
- Желудочковая экстрасистолия во время анестезии - краткая схема тактики
