Атриовентрикулярная блокада (АВ-блокада) при инфаркте миокарда и ее лечение
Ишемическое повреждение может привести к развитию блокады проведения на любом уровне атриовентрикулярной или внутрижелудочковой системы проведения. Такие блокады могут появиться на уровне АВ-узла и пучка Тиса, обусловливая различные степени АВ-блокады, а также в передней и задней ветвях левой ножки пучка Гиса с формированием соответствующей блокады. Нарушения проведения могут развиваться в различных комбинациях.
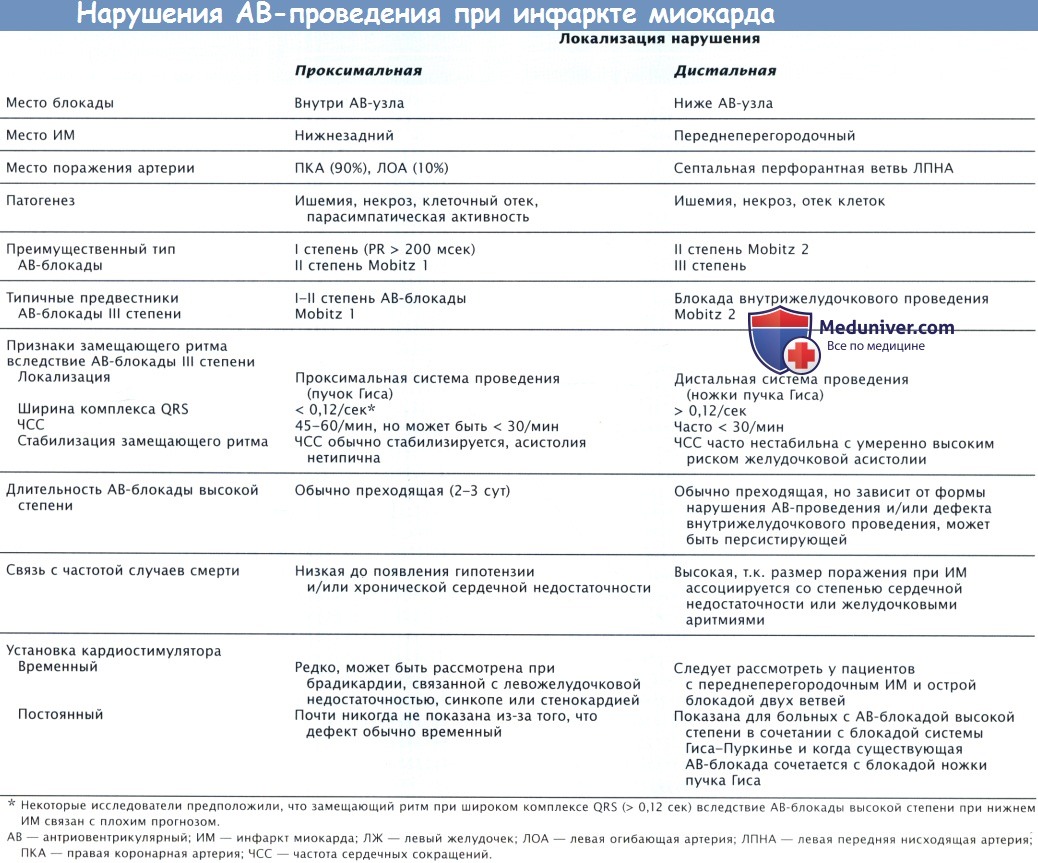
Клинические признаки проксимального и дистального нарушений АВ-проводимости у больных ИМ↑ST обобщены в таблице ниже.
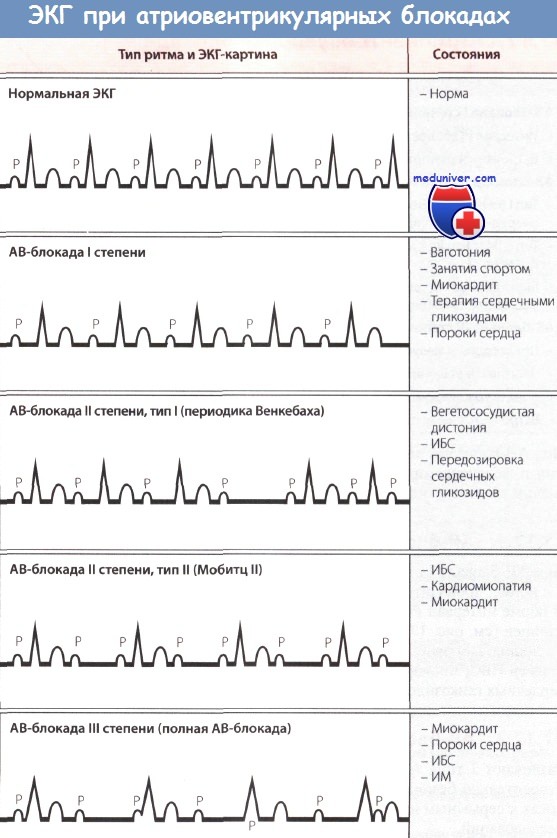
а) Атриовентрикулярная блокада I степени при инфаркте миокарда. При АВ-блокаде I степени, как правило, специальное лечение не нужно. бета-АБ и антагонисты кальция (кроме нифедипина) замедляют АВ-проведение и могут вызвать АВ-блокаду I степени.
Однако прекращение приема этих препаратов у больных ИМ↑ST может стать причиной учащения приступов ишемии и ишемических повреждений, поэтому на практике лучше не прекращать прием препаратов до тех пор, пока интервал PR не превысит 0,24 сек. Терапию следует прекратить только при развитии блокады высокой степени с нарушением гемодинамики.
В случае развития блокады на фоне увеличенной ваготонии, сопровождаемой синусовой брадикардией и гипотонией, можно ввести атропин, который может оказать положительный эффект. Для исключения прогрессирования блокады до более высокой степени таким больным рекомендуется постоянное мон итерирование ЭКГ.
б) Атриовентрикулярная блокада II степени при инфаркте миокарда. Было показано, что АВ-блокада I степени и АВ-блокада II степени типа 1 не влияют на выживаемость и, как правило, развиваются на фоне окклюзии ПКА и ишемии в АВ-узле. Специального лечения АВ-блокады II степени типа 2 не нужно, если ЧСС > 50 уд/мин и отсутствуют ПЖК, СН и блокады ножек пучка Гиса. Однако если данные осложнения есть или пульс падает < 50 уд/мин и появляются симптомы, показано незамедлительное введение атропина в дозе от 0,3 до 0,6 мг.
Использование временного искусственного водителя ритма почти никогда не показано при лечении такого типа аритмии.
АВ-блокада II степени типа 2, как правило, развивается на фоне повреждения проводящей системы ниже пучка Гиса. Опасность блокады II степени типа 2 заключается в том, что она может привести к развитию полной блокады, в связи с этим при развитии блокады типа 2 показано проведение внешней или трансвенозной кардиостимуляции с частотой 60 уд/мин.
в) Полная атриовентрикулярная блокада при инфаркте миокарда. Полная АВ-блокада (АВ-блокада III степени) наблюдается у больных как с передним, так и с нижним ИМ. Полная АВ-блокада у больных с нижним ИМ, как правило, развивается на фоне повреждения внутри АВ-узла или над ним, часто наблюдается постепенное развитие полной АВ-блокады из АВ-блокады I степени или II степени типа 1. На фоне блокады, как правило, наблюдается стабильный замещающий ритм частотой > 40 уд/мин, часто узловой, без асистолии и с узкими комплексами QRS в 70% случаев, иногда наблюдается другой ритм, с меньшей частотой и широкими комплексами QRS.
Данная форма АВ-блокады в основном преходяща, поддается терапии аденозином и метилксантинами и регрессирует у большинства пациентов в течение нескольких дней.
У больных с передним ИМ полная АВ-блокада часто развивается внезапно в течение 12-24 час от начала ИМ. Как правило, до развития полной АВ-блокады наблюдается внутрижелудочковая блокада или АВ-блокада типа 2 (не I степени или типа 1). У таких пациентов отмечается нестабильный замещающий ритм частотой < 40 уд/мин с широкими комплексами QRS, внезапно может развиться асистолия желудочков.
У больных с передним ИМ АВ-блокада, как правило, развивается на фоне распространенного некроза МЖП, поражающего ножки пучка Гиса.
В этой группе больных при распространенном ИМ с развитием острой левожелудочковой недостаточности и кардиогенном шоке отмечаются медленный идиовентрикулярный ритм с широкими комплексами и высокая смертность.
У пациентов с нижним ИМ часто наблюдается ишемия или инфаркт в области АВ-узла, развивающийся вторично на фоне нарушения перфузии коронарной артерии (КА) АВ-узла, но система Гиса-Пуркинье, как правило, остается интактной. У пациентов с нижней локализацией ИМ↑ST, у которых развивается АВ-блокада, чаще всего поражаются и ПКА, и ЛПНА.
Кроме того, у больных с нижним ИМ↑ST и АВ-блокадой зона ИМ больше и отмечаются более выраженные нарушения функции ЛЖ и ПЖ, чем у больных с нижним ИМ и отсутствием АВ-блокады. Как отмечалось ранее, у таких больных развивается замещающий узловой ритм с узкими комплексами QRS.
Несмотря на имеющиеся данные, что полная АВ-блокада не является независимым ФР смерти, остается неясным, влияет ли на выживаемость больных с передним ИМ↑ST временная трансвенозная кардиостимуляция.
Некоторые исследователи считают, что проведение ЭКС у больных с истинной полной АВ-блокадой на фоне переднего ИМ бесполезно ввиду плохого прогноза независимо от проводимого лечения.
Тем не менее ЭКС позволяет предупредить развитие гипотонии, при которой существует дополнительный риск распространения зоны ИМ и развития злокачественных аритмий. Также ЭКС позволяет предотвратить развитие асистолии, что особенно важно у больных с передним ИМ и блокадой ниже уровня АВ-узла.
Улучшение выживаемости при ЭКС возможно лишь среди небольшой группы больных с полной АВ-блокадой и ИМ передней стенки, поскольку распространенное повреждение миокарда, которое почти всегда наблюдается при данном виде ИМ, связано с высокой смертностью даже у тех больных, которым выполняют ЭКС.
Исходя из данных соображений, временная ЭКС в больших группах пациентов приведет лишь к незначительному снижению показателя смертности. Однако отсутствие данных, подтверждающих этот эффект, не исключает возможности того, что он может присутствовать.
Обычно пациентам с нижним ИМ, при котором АВ-блокада бывает транзиторной и недолговременной, ЭКС не требуется. Показаниями для назначения ЭКС являются низкая частота желудочковых сокращений (< 40-50 уд/мин), наличие желудочковых аритмий или гипотонии, а также недостаточность насосной функции желудочка, на фоне которых введение атропина неэффективно.
Атропин может дать положительный эффект и вызвать замещающий ритм только в случае развития полной АВ-блокады не позднее 6 час от начала ИМ.
В таком случае АВ-блокада, как правило, носит транзиторный характер и обусловлена повышенной активностью блуждающего нерва.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
- Читать "Блокада пучка Гиса при инфаркте миокарда и ее лечение"
Оглавление темы "Нарушения ритма сердца при инфаркте миокарда.":- Фибрилляция желудочков при инфаркте миокарда - прогноз, лечение
- Синусовая брадикардия при инфаркте миокарда и ее лечение
- Атриовентрикулярная блокада (АВ-блокада) при инфаркте миокарда и ее лечение
- Блокада пучка Гиса при инфаркте миокарда и ее лечение
- Показания для электрокардиостимулятора (ЭКС) при инфаркте миокарда
- Синусовая тахиркадия при инфаркте миокарда и ее лечение
- Фибрилляция, трепетание предсердий при инфаркте миокарда и их лечение
- Боль и дискомфорт в груди после инфаркта миокарда
- Выпот в перикарде, перикардит после инфаркта миокарда
- Синдром Дресслера (Dressler) после инфаркта миокарда
