Домашнее лечение пациентов после реанимации из-за внезапной остановки сердца
Пациенту, выжившему после внебольничной остановки сердца, по мере возвращения сознания и достижения электрической и гемодинамической стабильности обычно в течение нескольких дней следует провести необходимые обследования.
Цель их заключается в выяснении конкретных причин и пусковых факторов остановки сердца, уточнении функционального состояния сердечно-сосудистой системы пациента и определения долгосрочных терапевтических стратегий. Масштабы обследования во многом зависят от степени восстановления ЦНС и факторов, которые способствовали остановке сердца.
Пациентам с ограниченным восстановлением функции ЦНС, как правило, не назначают обширное обследование, а пациенты с остановкой сердца, вызванной острым трансмуральным ИМ, проходят обследование, аналогичное обследованию при остром инфаркте миокарда (ОИМ).
Выжившие после внебольничной остановки сердца, не связанной с ОИМ, при полном восстановлении неврологических функций, вероятно, имеют долгосрочную выживаемость, соразмерную их возрасту, полу и характеру заболевания при условии проведения лечения в соответствии с существующими рекомендациями.
Этим пациентам необходимо пройти диагностическое обследование для определения причины остановки сердца и разработки длительной терапии основного заболевания и профилактики рецидивов остановки сердца или внезапной сердечной смерти (ВСС). Обследование включает катетеризацию сердца с коронарной ангиографией. При наличии коронарного атеросклероза или если его рассматривают как возможную причину необходимо использовать стресс-методы визуализации для оценки функциональной значимости поражения КА.
При получении положительных результатов целесообразно определить функциональный и гемодинамический статус и оценить, является ли жизнеугрожающая аритмия фактором риска ОИМ или риск сохраняется на основе клинических характеристик.
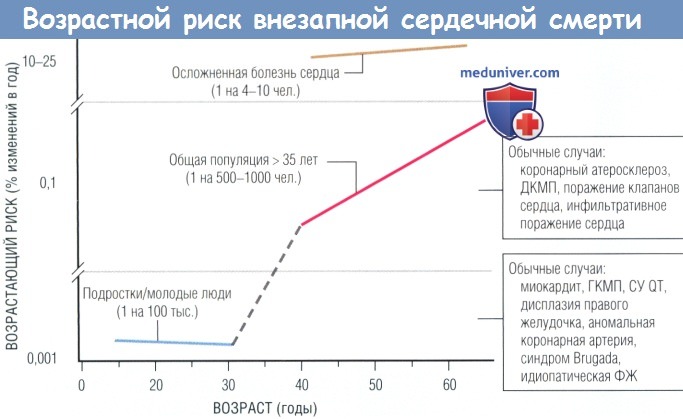
Возрастной и связанный с болезнью риск внезапной сердечной смерти (ВСС). Для общей популяции > 35 лет риск ВСС составляет 0,1-0,2% в год (1/500—1000 чел.).
Среди общей популяции подростков и взрослых < 30 лет общий риск ВСС — 0,001% в год (1/100 тыс. чел.).
Риск ВСС резко увеличивается в возрасте > 35 лет и продолжает увеличиваться до возраста 70 лет. Наибольший темп роста наблюдают в возрастной категории 40-65 лет (вертикальная ось прерывается).
Среди пациентов > 30 лет с установленным структурным поражением сердца и маркерами высокого риска остановки сердца частота событий может превышать 25% в год, а риск, зависимый от возраста, уменьшается.
Среди подростков и молодых людей, подверженных ВСС из-за конкретных причин, трудно определить индивидуальный риск в связи с меняющейся клинической картиной заболевания.
Основной риск — электрический, а конкурирующий риск — механическая дисфункция сердца; выраженная ИБС и ДКМП значительного вклада в риск ВСС не вносят.
Таким образом, эффективные электрофизиологические вмешательства, как ожидают, должны снизить общий уровень смертности.
Общий уход дома после реанимации из-за остановки сердца. Общее ведение пациентов, выживших после остановки сердца, определяется конкретной этиологией и патофизиологией основного процесса. Для пациентов с ИБС, составляющих 80% случаев остановки сердца, ведение зависит от мероприятий по профилактике ишемии миокарда, оптимальной терапии дисфункции ЛЖ, а также от общего клинического состояния пациента.
Есть данные, что реваскуляризация может уменьшить количество рецидивов и ОС у выживших после внебольничной остановки сердца. В проспективных неконтролируемых исследованиях эти данные были проверены в отношении КШ и ЧКВ. В рандомизированном исследовании CABG-PATCH (Coronary Artery Bypass Graft Patch Trial) сравнивали лечение с помощью имплантируемых с профилактической целью дефибрилляторов с обычным лечением пациентов с низкой ФВ, перенесших операцию КШ, при отсутствии в анамнезе остановки сердца или других жизнеугрожающих аритмий или их маркеров.
Результаты этого исследования не свидетельствовали о снижении показателей смертности при имплантации дефибрилляторов после реваскуляризации. Показаниями для реваскуляризации после остановки сердца являются только общепринятые показания к ангиопластике или хирургическому вмешательству, в т.ч. (но не только) документально зарегистрированный ишемический механизм остановки сердца.
Отсутствуют результаты плацебо-контролируемых исследований по определению пользы различных видов антиишемической терапии (в т.ч. бета-АБ) для долгосрочного ведения пациентов после перенесенной внебольничной остановки сердца, однако катетерно-интервенционную или хирургическую антиишемическую терапию (а не антиаритмическую) считают, как правило, основной в долгосрочном ведении пациентов с внебольничной остановкой сердца и преходящей ишемией миокарда в качестве провоцирующего фактора.
Кроме того, в неконтролируемых наблюдениях при сравнении выживших после остановки сердца и когда-либо принимавших бета-АБ с теми пациентами, кто не получал препараты, значительное улучшение отдаленных результатов наблюдается в группе с терапией бета-АБ. Необходима дальнейшая оценка роли реваскуляризации и антиишемической лекарственной терапии после внебольничной остановки сердца.
Некоторые исследования были посвящены долгосрочному лечению дисфункции ЛЖ с помощью обычных средств — препаратов дигиталиса и постоянного использования диуретиков. Результаты исследования MRFIT (Multiple Risk Factor Intervention Trial) свидетельствуют о более высокой смертности в группе вмешательства с использованием мочегонных препаратов и снижением уровня К+ и других данных о связи между снижением К+ и аритмией. В связи с этим назначение диуретиков желательно сопровождать тщательным мониторированием уровня электролитов.
Использование дигоксина у выживших после внебольничной остановки сердца должно быть обосновано конкретными показателями дисфункции ЛЖ.
Различные фармакологические стратегии (например, применение ИАПФ, спиронолактона, карведилола и других бета-АБ), обеспечивающие клиническое преимущество и уменьшающие смертность пациентов с дисфункцией ЛЖ как с СН, так и без СН, продемонстрировали снижение показателей ВСС в сочетании со снижением общей смертностиОС. Степень успеха при ВСС для выживших после остановки сердца остается неопределенной, однако в некоторых исследованиях по первичной профилактике такой успех возможен.
- Читать "Меры профилактики остановки сердца и внезапной сердечной смерти"
Оглавление темы "Внезапная сердечная смерть (ВСС)":- Механизм остановки сердца при брадикардии и асистолии
- Механизм остановки сердца при электрической активности без пульса (электромеханической диссоциации
- Симптомы и клиника приближения внезапной сердечной смерти (ВСС)
- Характеристика пациентов после внезапной остановки сердца и их прогноз
- Эффективность первой помощи при остановке сердца
- Схема первой помощи при остановке сердца
- Расширенные мероприятия неотложной помощи при остановке сердца
- Ведение пациента после реанимации из-за внезапной остановки сердца
- Домашнее лечение пациентов после реанимации из-за внезапной остановки сердца
- Меры профилактики остановки сердца и внезапной сердечной смерти
