Основное лечение инфаркта миокарда в больнице (в отделении неотложной помощи)
Оценивая состояние больного в отделение неотложной помощи (ОНП), врач сталкивается со сложными задачами: необходимо быстро выявлять пациентов, которым показана немедленная реперфузионная терапия; определять лиц с низким риском для направления их в соответствующие отделения больнинии зафиксирован подъем сегмента ST > 1 мм в 2 смежных отведениях и более или регистрируется предположительно вновь возникшая блокада левой ножки пучка Гиса (БЛНПГ), необходимо немедленно начать реперфузионное лечение. При выборе метода реперфузии следует принять во внимание и оценить несколько факторов:
(1) время от начала болевого синдрома;
(2) ассоциированный с ИМ↑ST риск;
(3) риск назначения ФАТ;
(4) время, необходимое для начала инвазивного лечения. Продолжаются дискуссии о преимуществах того или иного метола реперфузии.
Важность сокращения временного периода до начала реперфузионной терапии обусловила обсуждение вопроса об изменении работы всей системы оказания медицинской помощи. Исходными данными, которые используют для анализа качества работы системы медицинской помощи, являются временные параметры «дверь-игла» < 30 мин до начала ФАТ, а также «дверь-баллон» < 90 мин до начала чрескожной коронарной перфузии. С усовершенствованием систем оказания НМП становится возможным начать оценку выполнения реперфузионной стратегии еще до того, как пациент поступит в ОНП. Для тех пациентов, которых транспортируют бригады НМП, целью медицинской помощи является сокращение продолжительности интервала времени «НМП-игла» < 30 мин до начала ФАТ и интервала «НМП-баллон» < 90 мин до начала ЧКВ.
Значительно упростить оказание помощи пациентам с ИМ↑ST поможет также организация специализированных районных центров для лечения пациентов с острой ИБС.
Для открытия таких центров нужно разработать законопроект, учитывающий особенности системы здравоохранения, что, безусловно, является сложной задачей, однако, но мнению многих, жизненно необходимым шагом на пути совершенствования медицинской помощи пациентам с ИМ↑ST.
Пациенты, у которых при регистрации на ЭКГ определяется новая или предположительно новая депрессия сегмента ST и/или инверсия зубца Т, не являются канди-латами на проведение ФАТ, но должны получать лечение как при ИМ↓ST или НС (уточнение диагноза происходит на основании регистрации ЭКГ в динамике и анализов крови на кардиоспецифичные маркеры сыворотки).
Пациентам с ИМ↑ST в анамнезе и неинформативной ЭКГ при поступлении (отсутствуют отклонения сегмента ST или инверсия зубца Т) за время пребывания в ОНП необходимо зарегистрировать несколько ЭКГ. Персонал отделения должен отслеживать внезапное разви тие подъема сегмента ST с помощью прикроватного монитора, постоянной регистрации сегмента ST или сигнала тревоги, возникающего при отклонении сегмента ST выше заданных значений. В случаях неинформативной ЭКГ помощь в диагностике могут оказатькомпьютерные диагностические алгоритмы, идентификация факторов высокого риска, быстрое определение биохимических маркеров некроза миокарда, выполнение ЭхоКГ для выявления нарушения локальной сократимости миокарда, а также радионуклидные методы диагностики.
С целью улучшения экономической эффективности медицинской помощи пациентам с болью в груди, неинформативной ЭКГ и низкой вероятностью наличия ИМ, у которых при поступлении полностью исключить ИБС нельзя, во многих лечебных учреждениях были разработаны специальные протоколы наблюдения таких пациентов в отделении для коронарных больных (ОКБ), а также диагностики ИМ в течение < 12 час.
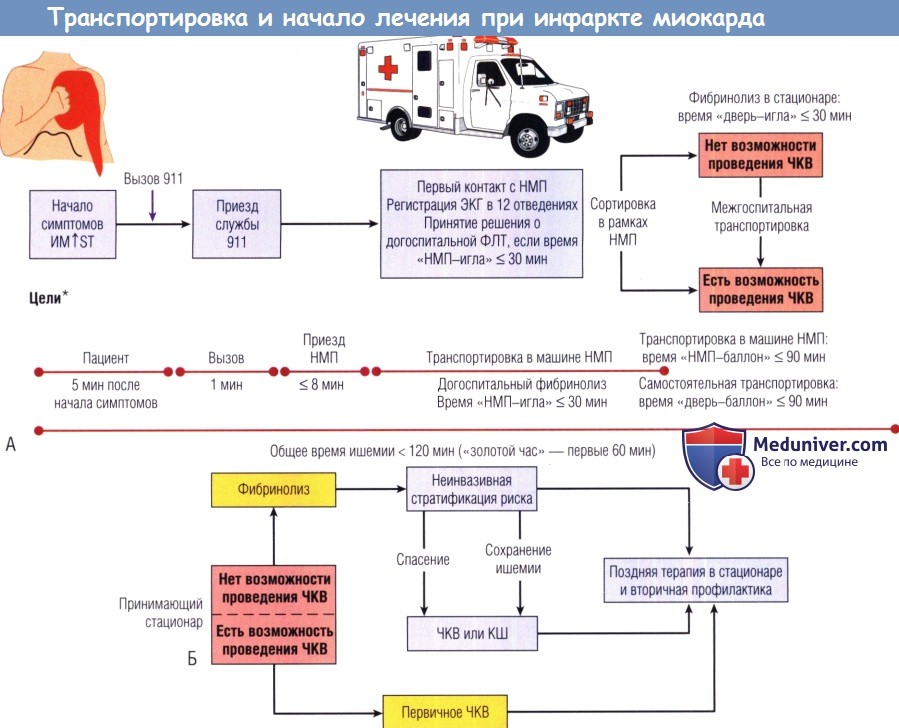
Выбор конкретной стратегии зависит от способа транспортировки пациента и возможностей принимающего стационара.
(А) Пациента транспортирует неотложная медицинская помощь (НМП) после звонка в службу 911. Время транспортировки в больницу варьирует, но цель — не превысить общее время ишемии 120 мин.
Существует три варианта:
(1) если бригада НМП оснащена оборудованием для фибринолитической терапии (ФЛТ) и препаратами и пациент подходит для проведения этой терапии, необходимо начать фибринолиз на догоспитальном этапе в течение 30 мин от прибытия бригады НМП на место события;
(2) если бригада НМП не имеет возможности проводить догоспитальный фибринолиз, а пациента транспортируют в стационар, где невозможно выполнение НКВ, время «дверь-игла» в стационаре должно составлять < 30 мин для пациентов, которым показана ФЛТ;
(3) если бригада НМП не имеет возможности провести догоспитальный фибринолиз, а пациента транспортируют в стационар, где возможно выполнение НКВ, время «дверь-баллон» должно быть < 90 мин.
Межгоспитальная транспортировка. Необходим перевод пациента в другую клинику, в которой возможно выполнение НКВ, для проведения механической реваскуляризации, если:
(1) существуют противопоказания к ФЛТ;
(2) НКВ может быть начато незамедлительно (< 90 мин после поступления пациента в первый стационар или < 60 мин, считая от времени, когда мог быть начат фибринолиз в первом стационаре;
(3) ФЛТ была проведена, но оказалась неэффективной, поэтому необходимо спасительное НКВ.
При развитии рецидивирующей ишемии возможен несрочный вторичный перевод из стационара в стационар (Б).
Самостоятельная транспортировка. Самостоятельное поступление больных стараются предотвращать. Если пациент поступает в стационар, где нет возможности провести НКВ, время «дверь-игла» должно составлять < 30 мин.
Если пациент поступает в клинику, где есть возможность выполнить НКВ, время «дверь-баллон» должно составлять < 90 мин. Лечебные мероприятия и рекомендации после госпитализации такие же.
(Б) Пациентам, которым выполнен фибринолиз, рекомендуется провести стратификацию риска неинвазивными методами с целью определения необходимости проведения спасительной НКВ (после неуспешного фибринолиза) или НКВ при наличии признаков ишемии. Независимо от первичного метода реперфузии всем пациентам следует назначить лечение в стационаре, а также вторичную профилактику ИМ↑ST. КШ — коронарное шунтирование; ЭКГ — электрокардиография.
* Целью системы здравоохранения является выявление и лечение больных ИМ↑ST, чтобы время «дверь-игла» (или «НМП-игла») составляло до 30 мин, а время «дверь-баллон» (или «НМП-баллон») — до 90 мин. Эти временные показатели следует рассматривать как максимальные в условиях отдельно взятой системы. Нужно стремиться достичь еще более коротких временных промежутков при ИМ↑ST.



Основные лечебные мероприятия при инфаркте миокарда
а) Аспирин. Этот препарат используют не только в профилактике сердечно-сосудистых осложнений, он доказал свою эффективность также при лечении ОКС и входит в схему неотложной терапии при ИМ↑ST. Аспирин ингибирует циклооксигеназу и блокирует синтез тромбоксана А2 (ТХА2) в тромбоцитах. При приеме аспирина в низких дозах (40-80 мг) антитромбоцитарный эффект развивается только через несколько суток, поэтому в неотложной ситуации препарат необходимо назначать как можно раньше в дозе от 162 до 325 мг. Для достижения скорейшего эффекта пациенту следует таблетку разжевать, тогда всасывание препарата начинается через слизистую полости рта.
б) Лечение боли при инфаркте миокарда. Обезболивание — важный этап терапии пациентов с ИМ↑ST в ОНП. Отмечается тенденция к использованию обезболивающих препаратов в низких дозах в связи с опасением развития у пациента непредсказуемой реакции в ответ на антиишемическую и реперфузионную терапию. Такой подход не оправдан, т.к. боль приводит к симпатикотонии, которая является ведущим звеном в развитии ИМ↑ST на ранней стадии. Купирование ангинозной боли обычно достигается комбинированной терапией нитратами, анальгетиками (например, морфином), кислородотерапией, а также применением бета-АБ. Такой же подход используют при лечении коронарных больных в ОКБ, где пациентам часто продолжают терапию, начатую в ОНП.
Поскольку боль, которую испытывает пациент с ИМ↑ST, связана с продолжающейся ишемией миокарда, многие лечебные вмешательства, которые улучшают соотношение доставка-потребление кислорода (за счет увеличения доставки или снижения потребности) также оказывают функциональное анальгетическое действие.
1. Анальгетики. В терапии ИМ↑ST используют разнообразные анальгетические препараты, включая меперидин, пентазоцин и морфин, только морфин остается препаратом выбора, кроме ситуаций, когда у пациента есть документально подтвержденная гиперчувствительность к морфину. Морфин необходимо вводить в/в в дозе от 4 до 8 мг, далее от 2 до 8 мг повторно с интервалом 5-15 мин до полного купирования болевого синдрома или появления симптомов передозировки (гипотензии, угнетения дыхания или неукротимой рвоты, что исключает дальнейшее введение препарата). У некоторых пациентов существует толерантность к морфину, что приводит к необходимости введения высоких суммарных доз препарата (от 2 до 3 мг/кг).
Уменьшение чувства страха смерти после введения морфина снижает беспокойство у пациента и активность вегетативной нервной системы, что приводит к снижению метаболических потребностей миокарда. Положительный эффект морфина в лечении пациентов с отеком легких может быть связан с дилатацией периферического артериального и венозного сосудистого русла (особенно у пациентов с выраженной симпатоадреналовой активностью), уменьшением экскурсии грудной клетки, а также со снижением ЧСС вследствие угнетения тонуса симпатической нервной системы и усиления тонуса блуждающего нерва.
Гипотензию, развивающуюся в ответ на введение нитроглицерина и морфина (САД < 100 мм рт. ст.), можно стабилизировать горизонтальным положением пациента с приподнятыми ногами. Такое положение тела нежелательно при наличии отека легких, однако в данных обстоятельствах морфин редко вызывает гипотензию. Одномоментное введение атропина в дозе от 0,5 до 1,5 мг устраняет избыточный вагомиметический эффект морфина, особенно при наличии гипотонии и брадикардии. При выраженном болевом синдроме и отеке легких угнетение дыхания — нетипичное осложнение терапии морфином, однако с улучшением показателей сердечнососудистой деятельности может произойти нарушение дыхания, которое можно купировать в/в ведением налоксона в лозе от 0,1 до 0,2 мг с повторным введением через 15 мин при необходимости.
В результате введения больших доз морфина также могут развиться тошнота и рвота, которые можно купировать введением фенотиазина.
2. Нитраты. Благодаря своей способности увеличивать коронарный кровоток посредством дилатации КА и снижать преднагрузку за счет увеличения емкости венозного русла, сублингвальные формы нитратов показаны большинству пациентов с ОКС. В настоящее время противопоказанием к применению нитроглицерина у пациентов с ИМ↑ST является подозрение на ИМ ПЖ или выраженная гипотензия (САД < 90 мм рт. ст.), особенно при наличии брадикардии.
После исключения гипотензии пациенту необходимо дать таблетку нитроглицерина сублингвально и продолжать наблюдение гемодинамики. Если начальную дозу пациент перенес хорошо и отмечается положительный эффект, необходимо назначить нитраты и в дальнейшем мониторировать показатели жизнедеятельности. Даже малые дозы нитроглицерина способны вызвать внезапное развитие гипотонии и брадикардии, что может угрожать жизни пациента, однако эту ситуацию довольно просто купировать в/в введением атропина (если быстро удается определить эго состояние). На раннем этапе ИМ↑ST необходимо избегать использования пролонгированных форм нитратов из-за нестабильности гемодинамики. В/в введение нитроглицерина эффективно у пациентов с длительным болевым синдромом, но необходим постоянный мониторинг АД.
3. Бета-адреноблокаторы. Эти препараты облег чают боль и у многих пациентов уменьшают потребность в анальгетиках, а также снижают частоту развития жизнеугрожающих аритмий и ограничивают размер поражения при ИМ. У пациентов с недостаточностью кровообращения, соответствующей классу Killip II, от использования в/в бета-АБ следует воздержаться в связи с угрозой разви тия кардиогенного шока. При назначении β-АБ часто придерживаются следующих правил:
(1) у пациентов с выраженной СН (с влажными хрипами в легких на уровне 10 см выше диафрагмы), гипотензией (САД < 90 мм рт. ст.), брадикардией (ЧСС < 60 уд/мин) или нарушением проводимости (интервал PR > 0,24 сек) от применения β-АБ необходимо воздержаться;
(2) метопролол назначают в виде в/в инъекций трехкратным болюсом по 5 мг дробно;
(3) пациента необходимо наблюдать в течение 2-5 мин после каждого в/в введения; если отмечается снижение ЧСС < 60 уд/мин или САД < 100 мм рт. ст., дальнейшее введение препарата следует прекратить;
(4) если в течение 15 мин после последнего в/в введения препарата пациент остается гемодинамически стабильным, прием мегопролола продолжают в дозе 50 мг per os каждые 6 час в течение 2 сут, затем увеличивают дозу до 100 мг 2 раза в день. Пациентам с относительными противопоказаниями к назначению β-АБ, которым необходимо снижение ЧСС, можно назначить β-АБ ультракороткого действия эсмолол (в дозе от 50 до 250 мг/кг/мин).
4. Кислород. У пациентов с ИМ↑ST возможно развитие гипоксемии, которая обычно является результатом нарушения вентиляционно-перфузионного соотношения на фоне левожелудочковой недостаточности. Пневмония и другие заболевания легких также могут быть причинами развития гипоксемии. Всем пациентам с ИМ↑ST необходима оксигенотерапия в течение 24-48 час. Применение кислорода — стандартная практика, основанная на эмпирическом заключении о наличии гипоксии, а также на доказательствах, что увеличение концентрации кислорода во вдыхаемом воздухе оказывает кардиопротективное действие. Кроме того, такой метод лечения не требует больших материальных затрат.
У пациентов без гипоксемии увеличение концентрации кислорода во вдыхаемом воздухе не оказывает значимого влияния на доставку кислорода. Более того, это вмешательство может увеличить ОПСС и АД и, следовательно, несколько уменьшить сердечный выброс.
После оценки сатурации кислорода с помощью пульс-оксиметрии (метод, который становится все доступнее) при нормальных показателях от применения оксигенотерапии можно воздержаться. С другой стороны, кислород необходим пациентам с ИМ↑ST в случае клинических проявлений артериальной гипоксемии или после инструментального ее подтверждения (например, SaO2 < 90%). У таких пациентов с целью оценки адекватности проводимой терапии можно провести анализ газового состава крови в динамике.
Для большинства пациентов с умеренной гипоксемией достаточно ингаляции 100% кислородом через маску или назальный катетер со скоростью от 2 до 4 л/мин и длительностью от 6 до 12 час. Если при таком режиме артериальная оксигенация остается сниженной, интенсивность потока можно увеличить, но следует рассмотреть другие возможные причины развития гипоксемии.
Пациентам с отеком легких могут понадобиться эндотрахеальная интубация и контролируемая искусственная вентиляция легких (ИВА) под положительным давлением.
Учебное видео тромболизис при инфаркте миокарда
- Читать "Ограничение размера поражения при инфаркте миокарда"
- Возврат в раздел сайта "кардиология"
Оглавление темы "Инфаркт миокарда.":- Кардиологическое обследование при инфаркте миокарда (ИМ)
- Сывороточные маркеры инфаркта миокарда в анализе крови
- Дополнительные анализы крови при инфаркте миокарда (ИМ)
- Электрокардиография при инфаркте миокарда. ЭКГ при инфаркте
- Рентгенография при инфаркте миокарда
- Эхокардиография (ЭхоКГ) при инфаркте миокарда
- КТ и МРТ при инфаркте миокарда
- Методы оценки размера инфаркта миокарда
- Оказание медицинской помощи при инфаркте миокарда до госпитализации (на догоспитальном этапе)
- Основное лечение инфаркта миокарда в больнице (в отделении неотложной помощи)
