Операции при перемежающей хромоте из-за заболевания периферических артерий (ЗПА)
а) Чрескожная транслюминальная ангиопластика и стентирование. Вмешательства на периферических сосудах с кате теризацией показаны пациентам с перемежающей хромотой (ПХ), влияющей на качество жизни, несмотря на попытки реабилитации с физической тренировкой (ФТ) и лекарственную терапию. Кроме того, эндоваскулярное вмешательство следует рассматривать у больных с перемежающей хромотой (ПХ) с симптоматикой и клиническими доказательствами нарушения притока крови, проявляющегося на уровне ягодиц или бедра, и ослаблением пульса на бедренной артерии.
Анатомия сосудистого русла пациента должна быть пригодной для эндоваскулярного вмешательства, а вероятность облегчения симптомов должна быть достаточной при условии минимального риска. Эндоваскулярное вмешательство также показано пациентам с критической ишемией конечностей, сосудистая анатомия которых позволяет провести катетер. У пациентов с нарушениями притока и оттока в первую очередь нужно лечить поражение, ответственное за нарушение притока. Эндоваскулярное вмешательство не показано в отсутствие симптомов.
Успешность и надежность эндоваскулярных вмешательств связаны с морфологией поражения и клиническими особенностями пациента. Чаще удается достичь долгосрочного сохранения проходимости больших артерий, чем мелких, а также при менее протяженных окклюзиях и при наличии одного поражения, чем при нескольких. Показатели сохранения проходимости сосуда у пациентов с СД и ПН меньше. Более подробную информацию о показаниях и эффективности эндоваскулярных вмешательств на периферических артериях можно найти в отдельных статьях на этом сайте - пользуйтесь формой поиска в боковой колонке меню.
б) Хирургические вмешательства на периферических артериях при перемежающей хромоте (ПХ). Хирургическая реваскуляризация, как правило, показана пациентам с инвалидизирующей перемежающей хромоты (ПХ) на максимальной лекарственной терапии для улучшения качества жизни и пациентам с критической ишемией конечностей, не поддающейся чрескожному вмешательству, для облегчения боли в покое и сохранения жизнеспособности конечностей.
В конкретной ситуации следует учитывать анатомическое расположение поражений и наличие сопутствующих заболеваний. Хирургическое вмешательство планируют после обследования места артериальной окклюзии с помощью какого-либо метода визуализации для гарантии достаточного артериального притока и оттока от шунта для сохранения проходимости. Необходимо проводить дооперационную оценку степени риска сосудистой хирургии, т.к. многие из этих пациентов имеют сопутствующую ИБС.
Аорто-бифеморальное шунтирование — наиболее частая операция у пациентов с поражением аорто-подвздошного сегмента. Как правило, протезы из дакрона или политетрафторэтилена (ПТФЭ) проксимальными концами соединяют с Ао, а дистальными — с обеими общими бедренными артериями. Иногда в качестве дистального конца анастомоза используют подвздошную артерию для поддержания антеградного кровотока по крайней мере по одной подчревной артерии.
Неанатомическими хирургическими реконструктивными вмешательствами при поражении аорто-подвздошного сегмента являются подмышечно-бифеморальное шунтирование, подвздошно-бифеморальное шунтирование и феморально-феморальное шунтирование. При этих операциях шунты из дакрона или ПТФЭ обходят Ао и подвздошные артерии. Хирургическое вмешательство, как правило, выполняют пациентам высокого риска с критической ишемией конечностей. Шансы долгосрочного сохранения проходимости ниже, чем при аорто-бифеморальном шунтировании.
Сохранение проходимости в течение 5 лет после подмышечно-бифеморального шунтирования находится в диапазоне от 50 до 70%, а феморально-феморального шунтирования — от 70 до 80%. Уровень интраоперационной смертности неанатомического шунтирования составляет от 3 до 5%, что частично связано с серьезной сопутствующей патологией и выраженным атеросклерозом у многих пациентов, подвергавшихся этим процедурам.
Реконструктивная хирургия при поражении артерий ниже пахового сегмента включает бедренно-подколенное, бедренно-большеберцовое или бедренно-малоберцовое шунтирование. Для таких вмешательств используют аутологичные шунты in situ или инвертированные аутологичные из подкожных вен либо синтетические шунты из ПТФЭ. Частота сохранения проходимости выше для аутологичных шунтов из подкожной вены, чем для шунтов из ПТФЭ. Кроме того, шансы сохранения проходимости выше после операции, при которой дистальный анастомоз формируют на подколенной артерии выше колена по сравнению с уровнем ниже колена.
Первичное сохранение проходимости в течение 5 лет после бедренно-подколенной реконструкции у больных с перемежающей хромотой (ПХ) составляет 80 и 75% для аутологичных венозных шунтов и шунтов из ПТФЭ соответственно, а у пациентов с критической ишемией конечностей 65 и 45% соответственно. При шунтировании от бедренной артерии до уровня ниже колена, в т.ч. реконструкции артерий берцового сегмента, сохранение проходимости в течение 5 лет для трансплантатов из подкожной вены у больных с ПХ или критической ишемией конечностей сравним с таковым для бедренно-подколенного шунтирования выше уровня колена и составляет 60-80%. Сохранение проходимости в тот же период у шунтов из ПТФЭ ниже уровня колена значительно хуже и составляет 65% у пациентов с ПХ и 33% — у пациентов с критической ишемией конечностей. Уровень интраоперационной смертности при таких вмешательствах равен 1-2%.
Стенозы шунтов могут возникать в результате:
(1) технических ошибок во время операции (сохранение створок клапанов, наличие лоскутов интимы или повреждений вальвулотомом);
(2) фиброзной гиперплазии интимы, как правило, в течение 6 мес после операции;
(3) атеросклероза, развивающегося в венозном шунте, как правило, через 1-2 года после операции.
Появление протоколов рутинных наблюдений за состоянием шунтов с использованием цветового дуплексного ультразвукового сканирования позволяет выявлять стенозы шунтов на ранней стадии и избегать полного стенозирования, что улучшает показатели проходимости шунтов. Кроме того, антитромботические средства, включая антитромбоцитарные препараты и производные кумарина, улучшают проходимость трансплантата. В некоторых исследованиях было показано, что антитромбоцитарные препараты более эффективны для сохранения проходимости шунтов из синтетических материалов, в то время как производные кумарина более эффективны для венозных шунтов.
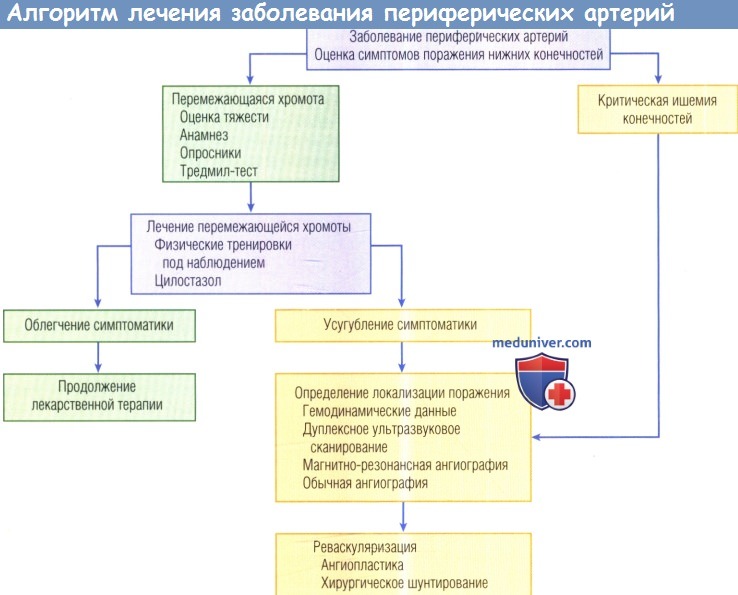
Алгоритм проведения терапевтических мероприятий при симптоматическом заболевании периферических артерий (ЗПА) проиллюстрирован на рисунке ниже.
- Читать "Облитерирующий тромбангиит (болезнь Buerger) - причины, клиника, диагностика, лечение"
Оглавление темы "Болезни периферических артерий.":- Лекарства от перемежающей хромоты из-за заболевания периферических артерий (ЗПА)
- Физические тренировки при перемежающей хромоте из-за заболевания периферических артерий (ЗПА)
- Операции при перемежающей хромоте из-за заболевания периферических артерий (ЗПА)
- Облитерирующий тромбангиит (болезнь Buerger) - причины, клиника, диагностика, лечение
- Фиброзно-мышечная дисплазия артерии - причины, клиника, диагностика, лечение
- Синдром сдавления подколенной артерии - причины, клиника, диагностика, лечение
- Острая ишемия конечности - причины, клиника, диагностика, лечение
- Атероэмболия - причины, клиника, диагностика, лечение
- Аспирин и другие антиагреганты для профилактики инсульта
- Варфарин и другие антикоагулянты для профилактики инсульта
