Осложнения операции степлерной геморроидопексии (PPH) по поводу геморроя
Для разнообразия материал в этой статье представлен несколько иначе. Сначала мы рассмотрим обычные осложнения после РРН, а потом необычные, более интересные (то есть те осложнения, которые возникают редко или крайне редко после геморроидэктомии).
Список обычных осложнений довольно длинный, что косвенно отражает повышенный интерес к результатам степлерной геморроидопексии в литературе за последнее десятилетие. В настоящее время она используется всё реже, поскольку результаты различных метаанализов показали, что эта операция связана с большим, чем после геморроидэктомии, количеством рецидивов геморроя, а также с такими осложнениями (будут обсуждаться далее), которые заставляют хирурга использовать РРН с особой осторожностью.
Хирургам, до сих пор использующим РРН, приведенная в этом разделе информация поможет снизить частоту послеоперационных осложнений. В раннем послеоперационном периоде у каждого четвертого больного всегда развиваются осложнения (Knight et al., 2008), но если их удается избежать, то РРН — идеальная операция. Отсутствие хирургической раны в анальном канале существенно снижает, иногда даже до нуля, частоту послеоперационных проблем, включая те, которые наиболее часто беспокоят пациентов после геморроидэктомии.
а) Кровотечение. Кровотечение, требующее повторной операции, возникает в 2-5% случаев, а кровотечение, требующее экстренной госпитализации больного для ревизии раны под наркозом в операционной, составляет 8% (следует отметить, что, по данным Guenin et al. (2005), частота подобного осложнения только 0,4%). Knight et al. (2008) сообщили о тяжелых кровотечениях в 5,9% из 695 оперированных пациентов.
Риск серьезного кровотечения существенно снижается, если на линию скрепочных швов накладывается ручной шов. Были поразительные случаи, когда аппарат резал, но не прошивал, — иными словами, срабатывал неправильно.
Женщина, которую я осматривал амбулаторно, оперировалась в Шотландии; она перенесла операцию Гартмана из-за сильного кровотечения после РРН. Шесть лет спустя ей было выполнено закрытие стомы, и потом снова пришлось оперироваться по поводу геморроя. Однако, по моему мнению, ни один из метаанализов, основанных на проспективных рандомизированных исследованиях и сравнивающих РРН и геморроидэктомию, не показал, что кровотечение чаще возникает после степлерной геморроидопексии. На основании систематического обзора литературы (на один шаг ниже метаанализа) Laughlan et al. (2009) утверждают, что после РРН кровотечений меньше. Данные для исследования были предоставлены компанией, которая и производит степлер РРН.
Brown et al. (2006) пришлось повторно госпитализировать четверых из 52 больных, которым была выполнена РРН в стационаре одного дня, с массивным ректальным кровотечением. Два фактора снижают риск этого осложнения: использование степлера РРН03, который обеспечивает лучший гемостаз, и максимальное сжатие степлерного механизма перед «выстреливанием» скрепки.
Более современный вариант этой операции — лапароскопически ассистированная РРН, предложенная Bozdag et al. (2004). Данный подход позволяет улучшить визуализацию, но повышает риск кровотечения, которое произошло у пяти из 18 больных (27,8%). Следует отметить, что примерно треть этих пациентов с тяжелым кровотечением пришлось оперировать повторно.
По поводу повторных операций после РРН Brusciano et al. (2004) отмечали, что, если пациент, который перенес геморроидопексию, повторно оперируется, риск послеоперационного кровотечения у него повышается.
Наконец, заслуживает упоминания бразильское исследование нового аппарата для РРН (Regadas, 2005). Несильное кровотечение отмечено в 11% из 85 случаев; при этом перианальная гематома отмечалась только в 3,5% случаев.
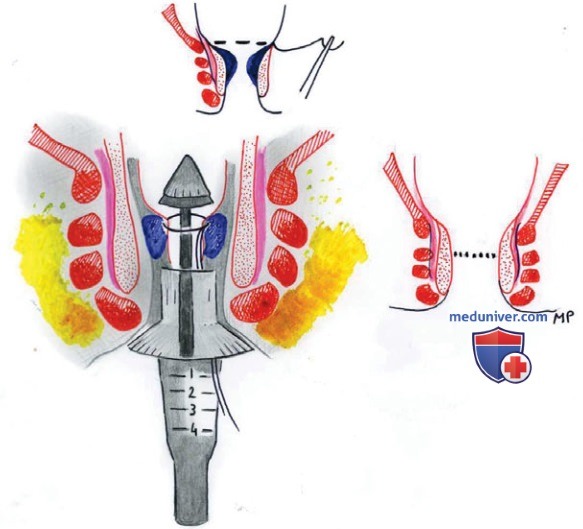
б) Другие осложнения. В отношении анального стеноза есть результат проспективного исследования, проведенного Senagore et al. (2004), которые сравнивали РРН и геморроидэктомию Фергюсона и поддержали использование операции Фергюсона (хотя без статистической достоверности). Частота стенозов была равна нулю после геморроидэктомии по Фергюсону, тогда как после РРН достигала 2,6%. Два ретроспективных исследования сообщили о стенозе после РРН в 1,6—8,8% случаев (Ng, 2004; Oughriss, 2005), однако только 1,4% больных со стенозом потребовалась хирургическая коррекция (2006) (рисунок 1).

Инконтиненция обычно минимальна и может быть связана с небольшими повреждениями внутреннего сфинктера, которые выявила группа исследователей Seow-Choen при помощи трансанального ультразвука с вращающимся датчиком. Эти результаты не подтвердились в схожем исследовании, проведенном Altomare et al. и Gravie et al. (2005), которые выявили случаи подтекания у 10% своих оперированных больных после РРН в течение года наблюдения после операции. Knight et al. (2008) сообщили только об 1,1% подтекания в их серии случаев. В метаанализе Giordano et al. (2009) выявлен 1,1% подтекания после РРН в отличие от 2,6% после геморроидэктомии, но разница была статистически недостоверна.
По данным Carriero et al. (2001), не было случаев недержания кала среди 127 больных, которым была выполнена РРН с расширителем ануса Lone Star и с использованием маленьких эластичных крючков, служащих для лучшей экспозиции выпадающей геморроидальной ткани и слизистой оболочки прямой кишки и при этом не травмирующих анальный сфинктер.
Pigot et al. (2006) сделали вывод, что удаление геморроидальных узлов с использованием РРН, или, иными словами, слишком низкое наложение кисетного шва, когда швы оказываются внутри анального канала, приводит к более высокому риску недержания (рисунок 2)
Анальная трещина после РРН возникает довольно редко: 0,2% по данным Slawik (2007) и 0,9% по данным Knight et al. (2008) — и может быть связана с травмой внутрианального эпителия при введении степлера. Согласно обоим исследованиям, это редкое осложнение, но в метаанализе, проведенном Giordano et al. (2009), выявлено в 2,8% случаев, почти как после геморроидэктомии (2,3%).
Острая задержка мочи не зависит от хирургической техники, а связана с другими факторами. В многоцентровом английском исследовании (Knight et al., 2008), посвященном осложнениям после РРН, задержка мочи отмечалась наиболее часто и составляла 2,8%. Установлено, что риск острой задержки мочи после операции повышают следующие факторы: спинномозговая анестезия, возраст (старше 50 лет), мужской пол (мужчины чаще женщин), внутривенное введение растворов во время наркоза, большое количество удаленных геморроидальных узлов (более одного), предшествовавшие эпизоды нарушения мочеиспускания, а также установка тампона в анальный канал во время операции (Toyonaga et al., 2006).
Формирование абсцессов и свищей прямой кишки — довольно редкое явление после операции РРН; его частота варьирует от 0 до 3% в различных исследованиях (Hetzer et al., 2002; Senagore et al., 2004; Ortiz et al., 2005; Huang et al., 2007).
В публикациях по этой теме нет настораживающих сообщений о боли в послеоперационном периоде, за исключением статьи хирургов из Госпиталя Святого Марка (Cheethame et al., 2000), которые сообщали о том, что вынуждены были прервать сравнительное исследование РРН и геморроидэктомии потому, что у семи из 12 больных, оперированных по РРН, возникла тяжелая послеоперационная прокталгия.
В Сингапуре было выполнено проспективное исследование для сравнения послеоперационной боли у 54 больных, оперированных как по методу РРН, так и THD. У всех пациентов наблюдалась 3-я стадия геморроя (Ong et al., 2010). В первую неделю после операции случаев боли зафиксировано меньше в группе THD (0 против 3), причем удовлетворенность от операции у пациентов была существенно выше.
В защиту РРН должно быть сказано, что хирурги в Сингапуре выполняют не рутинную геморроидопексию, а, скорее, степлерную геморроидэктомию; поэтому процедура носит более радикальный характер. Кисетный шов накладывается ими ниже, чем в стандарте для РРН, и поэтому линия швов после пересечения тканей находится в верхней части анального канала. Соответственно, большее число их пациентов имели боли в этом послеоперационном периоде, чем после стандартной РРН. Однако лишь 1,6% из них потребовали повторной госпитализации в связи с сильным болевым синдромом (Ng et al., 2006).
О боли после степлерной геморроидопексии писали не только сингапурские врачи. Некоторые авторы предложили решение этой проблемы выполнением стандартной аналгезии. В недавней статье Imbellone et al. (2008) высказывают уверенность, что выполнение двусторонней блокады срамных нервов эффективно для снижения боли после геморроидэктомии (но не после РРН). В 2009 году Tegon et al. предположили, что местное применение опиоидов в конце операции геморро-идэктомии может снизить боль после операции. Подобная стратегия или методы лечения могут помочь и в редких случаях интенсивной боли после степлерной геморроидопексии.
Теоретически анальный спазм не должен быть главной причиной боли после РРН. Повышенный тонус мышцы сфинктера обычно проходит после дилатации анального канала при помощи CAD диаметром 36 мм. Однако сохраняется синдром болезненной дефекации после РРН (он будет обсуждаться далее), при котором боль проходит после лечения нифедипином, расслабляющим внутренний сфинктер. У этих больных, исследованных Thaha et al. (2005), сфинктер был гипертоничен при послеоперационной манометрии, тогда как данное состояние не было выявлено у пациентов Philips et al., о чем можно прочитать в прекрасной статье, опубликованной в журнале Lancet (2000) и наделавшей много шума среди сторонников РРН. Пациенты Thaha et al. отмечали боль только при акте дефекации, а пациенты Philips — постоянные боли. Все пациенты были оперированы по стандартной технологии, как описано Nystrom, экспертом по РРН и одним из соавторов Philips. Собственно, объяснений этому и другим несоответствиям пока нет. Возможно, боль после степлерной геморроидопексии вызывали именно окончания ветвей срамного нерва, раздраженные скрепками, а не спазмированный внутренний сфинктер.
Читатель может спросить, почему я не упомянул наиболее частую причину боли после РРН: механический шов, ошибочно наложенный слишком низко в анальном канале, а не в прямой кишке. Если кисетный шов наложен ниже, чем это должно быть, то есть в области аноректального перехода, а не в дистальной части прямой кишки, то эта техническая ошибка определенно объяснит послеоперационную боль. Операция сама по себе не должна считаться причиной таких осложнений.
Тем не менее имеется информация более чем о 5000 успешных случаев с минимальными болевыми ощущениями, соответствующими уровню 3 по 10-балльной визуальной аналоговой шкале (ВАШ), и все они были сообщены группой Eu et Ng из Сингапура. Во всех 5000 случаев кисетный шов накладывался сразу над аноректальным переходом и скрепки были в анальном канале, поэтому операция скорее была геморроидэктомией, чем геморроидопексией.
Очевидно, что много еще предстоит понять в отношении некоторых аспектов боли после хирургии по поводу геморроя, особенно РРН.
Существует меньшее количество проблем с выделениями из ануса после операции, анальным зудом и вялым заживлением ран после РРН, чем после традиционной геморроидэктомии, как показано различными метаанализами (например, Tjandra and Chan, 2007). Это означает, что период выздоровления после РРН короче и легче, чем после ручной геморроидэктомии. Только 1,6% больных, оперированных Knight et al. (2008), страдали зудом ануса после операции (58% больных с 3-й стадией геморроя и 42% с 4-й стадией геморроя).
Образование грубой рубцовой ткани после РРН менее вероятно, чем после геморроидэкто-мии, по двум причинам: во-первых, потому что используется двухрядный шов, а наложение добавочных швов для гемостаза происходит поверх первого ряда; во-вторых, потому что хирургическая рана после резекции выпадающей слизистой прямой кишки не окружена внутренним сфинктером и мышечный спазм не препятствует образованию крепкого рубца.
Резкие неудержимые позывы на стул и тенез-мы — явления нередкие после операции РРН и возникают в 3-25% случаев в различных группах наблюдений. В обзоре, представленном хирургами ASCRS, эта частота достигла 40%, что заставило Khubachandani et al. (2009) назвать последнюю статью «Есть ли РРН-синдром?». Важно отметить, что почти половина хирургов в США, практикующих РРН, ответили «Yes it does!» («Да, есть!»), но добавили, что продолжают делать эту операцию, подобно группе хирургов доктора Basdanis из Греции, которые также описали РРН-синдром двумя годами позже в том же журнале. Очевидно, они не считают этот синдром серьезной проблемой.
Более того, ясно, что существует также «синдром после мануальной геморроидэктомии», который состоит из боли в анусе, дискомфорта в течение нескольких дней (а то и недель), выделений, зуда, небольшого кровотечения из прямой кишки, медленного заживления ран и пр. Мы по-прежнему продолжаем выполнять геморроидэктомию; при этом эксперты утверждают, что именно она является золотым стандартом в лечении геморроя (см. метаанализ Nisar et al., 2004). По мнению Northover из Госпиталя Святого Марка, лучшей операцией по поводу геморроя является та, которую врач может выполнить наилучшим образом у конкретного больного. Подобное утверждение и предыдущий параграф однозначно вступают в некоторый конфликт с доказательной медициной.
По данным проведенного метаанализа Giordiano et al. (2009), риск тенезмов существенно выше после РРН, чем после геморроидэктомии (13,9% против 0, р < 0,001). Проблема вызвана тем, что резервуар прямой кишки после мукозэктомии уменьшается и вокруг скрепок формируется фиброз. Он может раздражать или хронически возбуждать нервные окончания. Эти нервные окончания идут к срамному нерву и затем через спинной мозг в головной мозг, попадая в области коры головного мозга и подкорковых нервных центров, которые активируются (светятся) на динамическом МРТ-исследовании (Bittorf et al., 2006).
Прямая кишка имеет адаптационный рефлекс, который позволяет отложить дефекацию за счет адаптации к каловому объему, и позывы на стул временно стихают. Это нарушается, если скрепки или фиброз повреждают рефлекторные дуги. В результате появляются резкие позывы к дефекации (иными словами, требуется «бежать» в туалет). Лечение в тяжелых случаях непростое. Оно состоит в удалении скрепок и повторном наложении слизисто-слизистого анастомоза в прямой кишке, что представляет собой довольно травматичную операцию.
1. Прямокишечные ретенционные кисты. Это осложнение описано Raymond et al. (2008) и De Nardi et al. (2008) и состоит из пальпируемого, болезненного и плотного околопрямокишечного узла, обычно заполненного секретом. Линия швов остается интактной. Образование должно удаляться трансанально.
2. Ректовагинальный свищ. В серии клинических случаев Angelone et al. (2006), которые я приводил в обзоре литературы (2008), частота ректовагинальных свищей составила только 0,2%. McDonald et al. из Госпиталя Святого Марка сообщили о подобном случае в 2004 году. Такие свищи иногда требуют повторной операции. Я однажды наблюдал случай почти бессимптомного свища, который закрылся самостоятельно.
Как формируется ректовагинальный свищ? Вероятнее всего, это связано не с прямой травмой, которая происходит во время операции, а с образованием области ишемизированной ткани, которая через несколько дней становится отверстием свища. Соответственно, важно защищать влагалище специальным расширителем и тщательно пальпировать заднюю стенку влагалища перед зажатием степлера.
3. Травма пениса при пассивном анальном сексе. Описано несколько случаев травмы пениса при пассивном анальном сексе после операции РРН: два случая у Capomagi (1999), один описан Kekez (2007) и еще один — Mlakar (2007). Травма была нанесена скрепками, оставшимися в прямой кишке. Больные должны быть адекватно информированы о подобной вероятности.
4. Дисплазия и рак. Дисплазия и рак в геморроидальных узлах возникают крайне редко, но тем не менее подобные случаи были описаны Brusciano et al. (2004) в статьях по поводу повторных операций после РРН. Геморроидальные узлы, которые содержат очаги рака, должны быть удалены, а не подтянуты вверх аппаратом РРН. Поэтому я всегда посылаю удаленные геморроидальные узлы на гистологическое исследование. У пациента доктора Annibali (Brusciano et al.) опухоль развилась на уровне слизистого цилиндра, удаленного при РРН степлером.
5. Ретроректальная гематома. В одном клиническом случае ретроректальной гематомы, описанном Vasudevan et al. (2007), она вызвала полную непроходимость прямой кишки и потребовала наложения колостомы.
Тринадцать случаев ретроректальной гематомы были описаны в исследовании, проведенном Naldini (2011) по поводу осложнений после РРН и STARR (46 из них были тяжелыми). Гематома около сигмовидной кишки, которая потребовала повторной операции, была описана De Santis et al. (2011). Если такая гематома не может быть задренирована, то должна быть выполнена либо резекция прямой кишки, либо лапаротомия с лигированием внутренних подвздошных артерий.
Интересно отметить, что почти сразу после публикации статьи Vasudevan и одновременной публикации статьи Naldini, в том же журнале вышел обзор литературы о результатах операции РРН (Burch et al., 2009); в сопровождающем публикацию комментарии «приглашенного специалиста», несмотря на то что журнал ранее давал тревожные сообщения о результатах РРН, Ronan O’Connell написал следующее: «Первоначальные сведения о потенциально опасных послеоперационных осложнениях (после РРН) оказались неоправданными».
Несколькими месяцами ранее в Corriere della Sera, известной миланской газете, было опубликовано интервью доктора Longo, взятое Pappagallo, в котором РРН преподносилась как «аккуратная» и «бесшовная» методика. Комментарий Boffi к этому интервью, опубликованный сразу после него в журнале Techniques in Coloproctology (2009), подчеркнул, насколько ошибочно подобное мнение. Его замечание дало толчок к серии писем под общим названием «Этические вопросы и инновации» различных авторов, включая президентов и редакторов международных обществ и журналов (Seow-Choen, Amato, Gupta, Madoff, Zbar, Kodner). Среди выводов, которые они делают, следующие:
1) существуют компании, которые очень внимательны к этичности своих действий;
2) около половины статей, где авторы отрицают какой-либо конфликт интересов, на самом деле были субсидированы производителями;
3) для защиты пациентов от неправильной информации научные сообщества не должны позволять принимать участие в научных конференциях/конгрессах никому, кто дает неправильную информацию в публикациях.
В добавление надо сказать, что руководство Итальянского общества колоректальных хирургов (SICCR) написало директору газеты соответствующее письмо и опубликовало дебаты по теме «Этические вопросы и инновации» на веб-сайте общества www.siccr.org.
Я упомянул об этом, дабы продемонстрировать, что риски и осложнения могут недооцениваться некоторыми людьми, уполномоченными предоставлять точную информацию. Больные и хирурги, которые недостаточно настороженно относятся к потенциальным проблемам данной операции и утверждают, будто она проста и безопасна, пренебрегают необходимой подготовленностью, что приводит к повышению риска осложнений. Заключение: корректная информация об осложнениях является необходимой для их эффективной профилактики.
6. Тромбоз нижней полой вены. Описан один случай в докладе Nemati Fard в 2006 году. Пациенту пришлось выполнить нефрэктомию.
- Ознакомтесь далее со статьей "Хроническая боль после удаления геморроя степлерной геморроидопексией (PPH)"
Редактор: Искандер Милевски. Дата публикации: 10.6.2021
- Осложнения операции по поводу геморроя (геморроидэктомии по Фергюсону и Миллигану — Моргану)
- Осложнения операции THD/DGHAL-мукопексии (допплер-контролируемой, лазер-ассистированной) по поводу геморроя
- Осложнения операции степлерной геморроидопексии (PPH) по поводу геморроя
- Хроническая боль после удаления геморроя степлерной геморроидопексией (PPH)
- Оставленные скрепки и кровоточащие полипы после степлерной геморроидопексии (PPH)
- Пневмоперитонеум, пневмомедиастинум и эмфизема шеи после степлерной геморроидопексии (PPH)
- Полная облитерация просвета прямой кишки после степлерной геморроидопексии (PPH)
- Дивертикул прямой кишки (синдром кармана прямой кишки) после степлерной геморроидопексии (PPH)
- Гемоперитонеум после степлерной геморроидопексии (PPH)
- Перфорация прямой кишки при степлерной геморроидопексии (PPH)
