Диагностика туберкулезного плеврита
Объективное обследование при туберкулезном плеврите дает очень важную информацию. При осмотре грудной клетки отмечается отставание в акте дыхания одного из гемитораксов, выбухание межреберных промежутков, увеличение объема нижнего отдела грудной клетки при больших выпотах.
Пальпаторно над экссудатом определяется ослабленное или отсутствующее голосовое дрожание. Притупление или тупость легочного звука при сравнительной перкуссии определяются при количестве экссудата не менее 500 мл.
Топографическая перкуссия на стороне поражения выявляет изменение границ легкого и подвижность нижнего легочного края. При этом перкуторно по верхней границе тупости определяется линия Эллис—Дамуазо. Она идет от позвоночника вверх к лопаточной или к задней подмышечной линиям, а затем опускается вниз к передней подмышечной линии и дальше. Выше тупости определяется тимпанический оттенок легочного звука — зона Шкоды. Перкуторно определяются два треугольника: Гарланда и Раухфуса—Грокко.
Треугольник Гарланда очерчен следующим образом: позвоночник, задний отдел линии Эллис—Дамуазо и горизонтальной линией, которая соединяет вершину линии Эллис—Дамуазо с позвоночником. Треугольник Раухфуса—Грокко определяется при большом количестве экссудата в плевральной полости, когда происходит смещение органов средостения в здоровую сторону. В нижних отделах на здоровой стороне в связи с перемещением экссудата и образуется этот треугольный участок тупости, прилежащий к позвоночнику, диафрагме и продолжению линии Эллис—Дамуазо.
При выраженных левосторонних плевральных выпотах перкуторно перестает определяться полулунное пространство Траубе. Аускультативно над экссудатом отмечается ослабленное везикулярное дыхание, а при большом его количестве — отсутствие дыхания. При рассасывании экссудата выслушивается шум трения плевры.
В клиническом анализе периферической крови у больных определяют относительно невысокий лейкоцитоз, умеренный палочкоядерный сдвиг нейтрофилов влево, лимфоцитопению и моноцитоз. СОЭ повышается до 50 мм/ч и более. На высоких цифрах СОЭ держится длительное время. При оценке показателей лейкограмммы в начале заболевания определяются неполноценные типы АР организма: PC, РП, РТН и РАН. Динамическое наблюдение за ними позволяет определить у больного патологическую реактивность (гиперреактивный, парадоксальный, гипореактивный и ареактивный типы).
Туберкулинодиагностика по результатам пробы Манту с 2 ТЕ наиболее информативна у детей и подростков. У них реакции на пробу положительные, чаще гиперергического характера. Это подчеркивает взаимосвязь их с первичным генезом туберкулеза. У взрослых реакции на 2 ТЕ у 80 % больных положительные, а в ряде случаев — высокоинтенсивные и гиперергические. Отрицательные и сомнительные реакции на туберкулин у больных с доказанной другими методами туберкулезной природой заболевания свидетельствуют о снижении иммунитета и общей реактивности организма.
Бактериоскопическими и бактериологическими методами исследования мокроты и экссудата больных туберкулезным плевритом могут выявляться МБТ, что является прямым доказательством туберкулезной этиологии заболевания.
Важную диагностическую информацию имеет рентгенологическое исследование. Благодаря этой методике определяются локализация поражения и наличие свободного выпота в плевральной полости. Локализация выпота может быть верхушечной, медиастинальной, междолевой, паракостальной и диафрагмальной. Иногда выпот может окутывать легкое тонким слоем со всех сторон в виде плаща («плащевидный» плеврит).
Видео техники топографической перкуссии легких
При фибринозном плеврите и в начальной фазе экссудативного плеврита рентгенологически в латеральных отделах гемиторакса определяются малоинтенсивные затенения и уплотнения плевры. Накопление экссудата определяется по степени снижения прозрачности реберно-диафрагмальных синусов. Интенсивная тень свободного выпота в плевральной полости снизу сливается с тенью диафрагмы. Верхняя граница его в виде косой линии поднимается кверху по латеральной стенке гемиторакса.
При большом количестве экссудата (транссудата) органы средостения смещаются в здоровую сторону и отмечается затенение всего легкого. Такого смещения не наблюдается при экссудатах до 1000 мл. При диагностике малого количества выпота проводится рентгенологическое исследование в положении лежа на больном боку (латероскопия, латерография).
Верхушечные плевриты наблюдаются редко. Рентгенологически они проявляются признаком «верхушечной шапочки» — затенением в апикальном отделе легкого.
Двусторонние плевриты характерны для легочно-сердечной недостаточности при cor pulmonale.
При медиастинальных плевритах в верхней и средней 1/3 среднего средостения появляется веретенообразное затенение, а в нижней 1/3 — веретенообразная тень соединяется с тенью диафрагмы. Эти изменения наиболее отчетливо выявляются на боковых рентгенограммах.
Междолевые выпоты на прямых рентгенограммах определяются по интенсивной округлой тени в нижнем легочном поле, а на боковых — по линзообразной, веретенообразной тени в главной или дополнительной междолевых щелях.
При диафрагмальной локализации выпота определяются затенение реберно-диафрагмального синуса и интенсивная тень высотой от 1 до 5 см над диафрагмой. Справа она сливается с тенью печени, а слева под ней определяется газовый пузырь дна желудка.
Осумкование плеврита происходит в период разрешения и его резорбции, когда происходит образование спаечного процесса. Рентгенологически это проявляется наличием большой округлой или овальной тени, которая широким основанием примыкает к грудной стенке. В латеропозиции при этом жидкость не растекается.
Проникновение воздуха в плевральную полость при наличии экссудата (ятрогенный спонтанный пневмоторакс (СП) при плевральных пункциях) имеет характерное рентгенологическое отображение: верхняя граница экссудата имеет горизонтальный уровень.
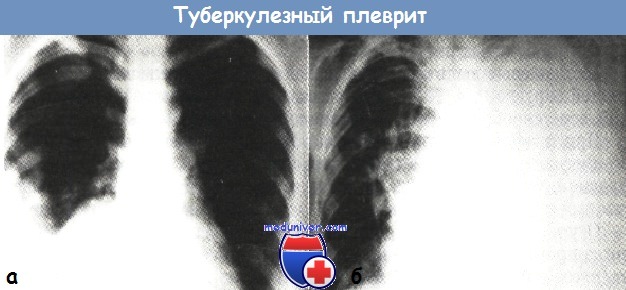
б - левосторонний тотальный туберкулезный экссудативный плеврит со смещением органов средостения вправо
(рентгенограмма органов грудной клетки в прямой проекции)
После эвакуации экссудата или его резорбции в легочной ткани, в органах средостения и на грудной стенке могут выявляться патологические образования, вызвавшие экссудацию, а также остаточные плевральные изменения (ОПИ) в виде плевральных наслоений, спаек, шварт, запаянности реберно-диафрагмальных синусов или фиброторакса.
УЗИ позволяет диагностировать даже небольшое количество экссудата в плевральной полости, которое не выявляется при рентгеноскопии и рентгенографии. Этим методом исследования определяются начало процесса осумкования и толщина плевральных листков при фибринозных плевритах и у больных после резорбции экссудата. При необходимости в диагностических исследованиях используется КТ.
По результатам оценки только плеврального выпота верифицировать диагноз не представляется возможным. Исключение составляют только случаи, когда в нем определяются МБТ. Косвенно в пользу туберкулезной природы заболевания свидетельствуют наличие в экссудате небольшого количества эритроцитов, наличие эозинофилов более 10 %, отсутствие или малое число клеток мезотелия, повышенное содержание ПТАТ при оценке гуморального иммунитета по данным серологического исследования экссудата (РНГА, РПК, РГЛ, РСК).
Значительную информацию в верификации диагноза дают исследования плевры при торакоскопии. При туберкулезном поражении на висцеральной и париетальной плевре выявляют туберкулезные бугорки. Диагноз подтверждается при выявлении гистологическим исследованием туберкулезной гранулемы. Для повышения качества диагностики в последние десятилетия в клиническую практику внедрены пункционная и операционная биопсия париетальной плевры. Пункционная биопсия производится специальными иглами Коупа, Эбрамса и др.
Это дает возможность щадящим методом получать биоптаты париетальной плевры и произвести этиологическую диагностику при экссудативных плевритах.
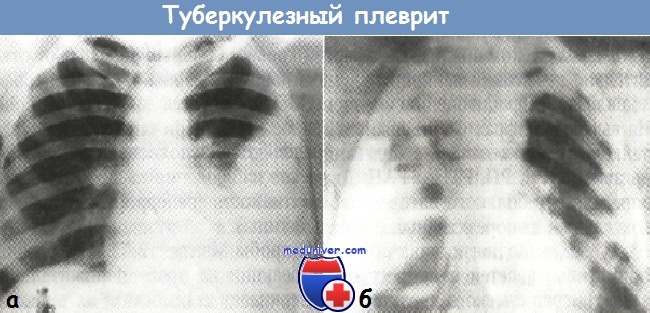
(рентгенограмма органов грудной клетки)
б - двусторонний выпот в плевральную полость при гидротораксе, связанном с патологией сердца
(рентгенограмма органов грудной клетки в прямой проекции)
Биохимические исследования не верифицируют диагноз туберкулезного плеврита. Однако в случаях длительного течения заболевания они выявляют состояние активности воспалительных изменений. С этой целью используются оценка содержания С-реактивного белка, протеинограммы и определение аденазиндезаминазы (АДА). Для активного туберкулезного процесса характерно высокое содержание С-реактивного белка, увеличение крупнодисперсных фракций белка (а2- и у-глобулинов) и повышение АДА более 35 г/л.
Выпот в плевральную полость может наблюдаться при многих воспалительных, новообразовательных, паразитарных заболеваниях и травмах. Диагностировать наличие выпота можно физикальными и рентгенологическими методами. Значительно труднее провести этиологическую и дифференциальную диагностику выпотных плевритов. Наиболее часто приходиться решать эти вопросы в клинике внутренних болезней, при инфекционной и опухолевой патологии. Выпотные плевриты, по современным данным, в 70—80 % имеют туберкулезную природу, в 10—15 % осложняют течение ХНЗЛ и в 5—10 % имеют опухолевое и другое происхождение.
В дифференциальной диагностике выпотных плевритов важным является проведение рентгенологического исследования после удаления экссудата. Если в легочной ткани и в средостении выявляются патологические изменения, проводится дифференциальная диагностика основного заболевания по всем признакам (пневмония, туберкулез, лимфогранулематоз, саркоидоз, инфаркт легкого). В тех случаях, когда патологии в легких и в органах средостения не определено, врач вправе подозревать туберкулез, рак, гидроторакс, системные заболевания соединительной ткани и так называемый «реактивный» плеврит при патологии внутренних органов.
В таких случаях прежде всего решается вопрос о характере выпота — о наличии транссудата или экссудата. Транссудат наиболее часто сопровождает недостаточность кровообращения (цирроз печени, нефротический синдром, гипопротеинемия и др.) и проявляется рентгенологически двусторонними выпотами. Экссудат наблюдается при туберкулезе, пневмонии, ревматизме, раке, системных заболеваниях соединительной ткани и других заболеваниях. В связи с этим необходимо в дальнейшем провести целенаправленный поиск клинико-рентгенологических и лабораторных признаков по данным ДМИ, характерных для той или другой патологии. Для этого уточняют субъективные и объективные данные, характер экссудата.
При серозном или геморрагическом экссудате может быть туберкулезный, раковый плеврит, или природа заболевания не ясна. В последнем случае прибегают к ДМИ (цитология, иммунология, биопсия плевры).
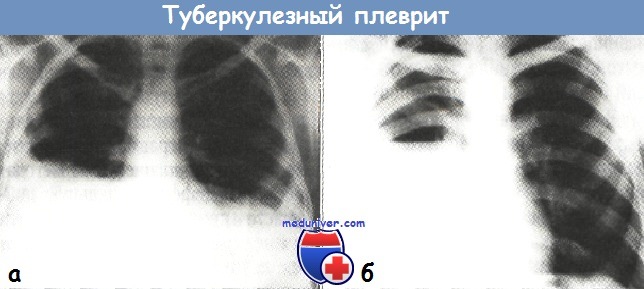
б - правосторонний туберкулезный экссудативный плеврит с ятрогенным пневмотораксом
(горизонтальный уровень экссудата в плевральной полости, рентгенограмма органов грудной клетки в прямой проекции).
При дифференциальной диагностике туберкулезных и опухолевых плевритов наиболее информативными признаками являются наличие «ненасытного» экссудата при раке (число плевральных пункций более 5), «холодное» или инаперцептное течение, повторное обнаружение в экссудате атипичных или опухолевых клеток, длительность заболевания более 6 мес, возраст больных (50 лет и старше), тяжелое общее состояние больного, потеря массы тела и наличие признаков анемии в периферической крови. При проведении дифференциальной диагностики экссудативных плевритов обязательно учитывают данные анамнеза (контакт с больным туберкулезом, перенесенный ранее туберкулез), характер туберкулиновой чувствительности, перенесенный в прошлом ревматизм, переохлаждение, исследование экссудата на МБТ.
Парапневмонические плевриты бывают в 10—50 %. Чаще они осложняют бактериальную инфекцию, реже — вирусную, микоплазменную, риккетсиозную и грибковую. При нижнедолевых пневмониях диагностика выпота затруднена. У таких больных отмечаются высокая температура тела, герпес, торакальная симптоматика (прожилки крови в мокроте, кашель, боли в груди). В периферической крови у них определяются лейкоцитоз, выраженный палочкоядерный сдвиг нейтрофилов влево, высокая СОЭ в течение непродолжительного времени.
При парапневмонических выпотах отмечается высокая частота гнойных экссудатов.
Одним из важных показателей в течении туберкулезного плеврита является время ликвидации интоксикационного синдрома (нормализация температуры тела, ликвидация астеновегетативных симптомов, нормализация гемограммы и СОЭ). Переход экссудативного плеврита в гнойный на фоне противотуберкулезной терапии бывает редко (не более 1 %). Если в период лечения не проводится эвакуация экссудата, то возрастает частота осумкования в плевральной полости. Полное рассасывание экссудата без формирования ОПИ наблюдается редко (до 10 %). У остальных 90 % больных ОПИ бывают в виде плевральных наложений, спаек, шварт, в виде запаянности реберно-диафрагмального синуса и формирования фиброторакса.
В 5—10 % наблюдаются рецидивы заболевания. Они чаще возникают при недостаточном лечении противотуберкулезными препаратами, при низкой реактивности организма и при формировании выраженных ОПИ.
- Рекомендуем вам также статью "Туберкулез бронхов, трахеи и верхних дыхательных путей - клиника, диагностика"
Оглавление темы "Туберкулез и его осложнения":- Туберкулезный плеврит - частота, механизмы развития
- Клиника туберкулезного плеврита
- Диагностика туберкулезного плеврита
- Туберкулез бронхов, трахеи и верхних дыхательных путей - клиника, диагностика
- Профессиональный пылевой туберкулез (кониотуберкулез) - клиника, диагностика
- Спонтанный пневмоторакс при туберкулезе - клиника, диагностика
- Лечение пневмоторакса при туберкулезе
- Кровохарканье и легочное кровотечение при туберкулезе - клиника, диагностика
- Лечение кровохарканья и легочного кровотечения при туберкулезе
- Легочно-сердечная недостаточность при туберкулезе - клиника, диагностика
