Рекомендации по операции при слоновости. Гемостаз
Большое значение необходимо придавать гемостазу, проведение которого на большой раневой поверхности занимает немало времени. Чтобы ускорить этот этап операции, у 5 больных при операциях на нижних конечностях для гемостаза была использована диатермия. Более крупные сосуды были прошиты и перевязаны кетгутовыми лигатурами. В послеоперационном периоде у 4 из 5 больных имелось значительное нагноение раны, которое редко наблюдалось в тех случаях, когда диатермия не применялась. Поэтому мы пришли к выводу о том, что применение диатермии для гемостаза нецелесообразно: электрокоагуляция большой площади раневой поверхности, на которую в последующем укладывается кожный трансплантат, несомненно, отрицательно сказывается на приживлении последнего.
У некоторых больных сосуды перевязывались тонким шелком, который оказался менее пригодным для гемостаза, чем кетгут, так как вызывает более выраженную реакцию окружающих тканей с последующим образованием в этих местах грубых рубцов. В отдельных случаях, где имелись очаговые некрозы кожного лоскута, подкожные шелковые лигатуры являлись причиной долго незаживающих язв. Поэтому кетгут является наиболее пригодным для гемостаза.
Необходимо отметить, что венозное кровотечение во время операции наиболее выражено на стопе, поэтому здесь до снятия жгута очень тщательно следует производить гемостаз. После гемостаза жгут снимается. Кровотечение на раневой поверхности, как правило, незначительное. Дополнительно приходится прошить и перевязать только единичные вены и мелкие артериальные веточки.
Учитывая значительную продолжительность пребывания жгута на конечности (иногда до 2 часов и больше) в дальнейшем мы несколько изменили последовательность этапов операции. В настоящее время тщательный гемостаз производим до снятия жгута сразу же после отделения кожи с подкожной клетчаткой и фасцией от подлежащих тканей. Вслед за этим снимается жгут, производится дополнительный гемостаз. Параллельно готовится кожный лоскут. Таким образом, жгут остается на конечности непродолжительное время.
Кожный лоскут пришивается к подлежащим тканям в большинстве случаев лишь по боковым поверхностям голени или плеча и предплечья и реже — на стопе. По задней поверхности кожа не подшивается, так как равномерное давление на кожный трансплантат обеспечивается тыльной гипсовой лонгетой. Только в единичных случаях швы накладываются по задней поверхности в области подколенной ямки, где наблюдается недостаточное прилегание кожи к подлежащим тканям, а также по боковым поверхностям ахиллова сухожилия. Подшивание кожи к подлежащим тканям лучше производить до сшивания краев кожного лоскута, так как при этом возможен контроль за случайным повреждением сосудов и кровотечением, которые могут привести к образованию подкожных гематом.
Большое значение имеет хорошая адаптация краев раны, так как от этого в значительной степени зависит заживление и тем самым наличие или отсутствие краевых некрозов. Это особенно важно при сшивании краев кожи на стопе, где швы должны накладываться на расстоянии не более 1 см друг от друга, так как они одновременно являются дополнением гемостаза.
Для зашивания ран используется тонкий шелк, причем швы обязательно накладываются с захватыванием подлежащих тканей.
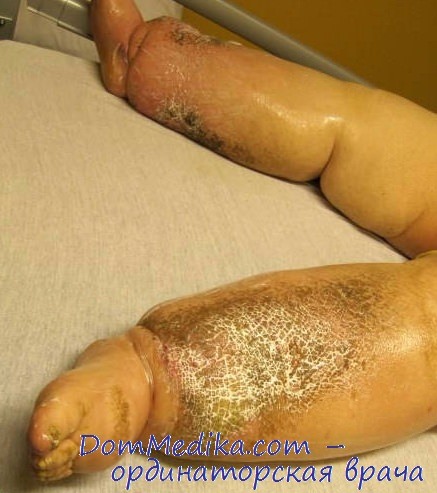
Перфорации кожного лоскута при операциях по этой методике производились редко, в местах, где не удавалось достичь хорошего прилегания его к подлежащим тканям. Такими местами чаще всего являются основание пальцев, задние поверхности лодыжек и область подколенной ямки. Перфорации длиной не более 0,2—0,3 см наносились скальпелем. Следует однако отметить, что у некоторых больных перфорации заметно не отразились на приживлении кожных трансплантатов. В указанных выше местах очаговые некрозы наблюдались в одинаковой степени и в случаях, когда перфорации производились, и тогда, когда их не делали. Таким образом, создавалось впечатление, что перфорации кожи не достигают цели.
У большинства больных, оперированных по поводу слоновости нижних конечностей, в конце операции производилась паравазальная новокаиновая блокада. При этом 60—80 мл 0,5% раствора новокаина вводилось в область сосудисто-нервного пучка в верхней трети бедра. Некоторым больным вместе с новокаином вводился пенициллин или стрептомицин (иногда — внутриартериально). Паравазальная новокаиновая блокада является мероприятием, снимающим сосудистый спазм на оперированной конечности и, следовательно, способствующим лучшему ее кровоснабжению и лимфооттоку по глубоким лимфатическим сосудам, что имеет весьма важное значение для приживления лоскута.
Уменьшение болей отмечалось у больных, которым в первые два дня после операции блокады повторяли. После блокады наступало некоторое повышение температуры кожи и уменьшение отека, по-видимому, в результате улучшения артериального кровообращения и лимфатического оттока.
После операций, которые производились в клинике до 1959 г., в большинстве случаев накладывались асептические повязки, иногда орошаемые растворами антибиотиков, и лишь в единичных случаях применялись мазевые повязки.
При операциях, когда толстые кожные лоскуты перфорировались, несомненно лучшей являлась асептическая повязка, которую меняла уже на 2—3-й день после операции; применение мазевой повязки препятствовало бы оттоку раневого экссудата.
В настоящее время кожа голени и стопы после операции обмывается физиологическим раствором или новокаином и смазывается стерильным вазелином, затем накладывается ватно-марлевая повязка. Мазевая повязка является более щадящей, легко и безболезненно снимается.

У всех больных, которым операции производятся на голени и стопе или на всей нижней конечности, последняя после операции иммобилизуется тыльной гипсовой лон-гетой в средне-физиологическом положении с установкой стопы под прямым углом.
Стопа после операции имеет тенденцию к подошвенной флексии, что в последующем может отразиться на функции конечности.
С накоплением опыта нами, как уже указывалось, вносились некоторые изменения в выполнение отдельных этапов операции, менялась их последовательность. При этом преследовалась цель — добиться как можно лучшего приживления кожного трансплантата и благоприятного косметического эффекта.
Отрицательным моментом заднего доступа, примененного нами у 2 первых больных, оперированных по указанной методике, кроме неудобств, связанных с его выполнением, является то, что швы при наложении их по средней линии лежат на ахилловом сухожилии; это крайне нежелательно, так как в подобных случаях приживление кожного трансплантата ухудшается.
При всех последующих операциях по разработанной методике разрез производился по медиальной поверхности голени, а при операциях на бедре или на всей нижней конечности — по латеральной поверхности.
По этой методике с 1959 по 1966 г. в клинике оперировано. 80 больных с различными формами и степенями слоновости верхних и нижних конечностей.
Части больных с начальными стадиями заболевания рекомендовано консервативное лечение; 8 больных со слоновостью нижних конечностей отказались от предлагаемой им операции.
Аналогичные непосредственные результаты получены у остальных больных со слоновостью нижних конечностей.
Следует отметить, что в случаях врожденной слоновости конечностей приживление кожных лоскутов значительно хуже, чем при других формах заболевания. В подобных случаях целесообразнее производить операции в один этап на всей конечности, а кожный лоскут для пересадки готовить возможно более тонким. Оставление фиброзно измененной дермы, хотя бы в незначительном количестве, является, во-первых, причиной плохого приживления кожи, а во-вторых, не исключает возможности последующего ее разрастания, что приводит к заметному утолщению кожи, образованию келлоидных рубцов, а может быть, и к рецидивам. По-видимому, кожа при врожденной слоновости обладает особой склонностью к гипертрофическому росту.
У 1 больной со вторичной слоновостью левой нижней конечности из-за тяжелой хронической экземы нельзя было использовать для пересадки кожу пораженной голени и стопы, в связи с чем была применена операция по способу Ф. А. Гергенредера.
- Перейти в раздел "хирургия"
Оглавление темы "Лечение слоновости":- Консервативное лечение слоновости. Препараты
- Хирургическое лечение слоновости. Операции
- Операции по созданию путей оттока лимфы при слоновости. Техника
- Операции по созданию путей оттока лимфы из надфасциальных лимфатических сосудов в подфасциальные. Техника
- Операции на симпатической нервной системе, лимфатической системе при слоновости. Техника
- Операции на коже при слоновости. Пластика
- Операции удаления кожи при слоновости. Модификации
- Операции при слоновости по методу Караванова и Трошкова. Техника
- Пересадка сетчатых кожных лоскутов при слоновости. Плюсы и минусы
- Рекомендации по операции при слоновости. Гемостаз
