Показания к операции при посттромбофлебитической болезни. Выбор метода хирургического лечения
Показания к хирургическому лечению определяют в два этапа. На первом (догоспитальном) этапе врач решает вопрос о проведении хирургического лечения или продолжении консервативного лечения. Решение этого вопроса основано на клинической картине заболевания и сроке после острого флеботромбоза.
В период до 1,5 года посттромбофлебитической болезни проведение любого хирургического вмешательства часто нецелесообразно. Во-первых, впутрисосудистые изменения в это время нестабильны. Процесс организации тромботических масс имеет различную продолжительность и зависит от эндогенных и экзогенных (лечебных) факторов, как правило, он завершается к 1—2-му году. Во-вторых, в течение этого срока формируется наиболее рациональный коллатеральный кровоток.
Оба процесса приводят к улучшению клинической картины посттромбофлебитической болезни у подавляющего большинства больных. Причина отсутствия улучшения, как правило, либо ретромбоз глубоких магистральных вен, либо тромбоз коллатеральных путей оттока. Хирургическое лечение в этот период может осложнить течение естественного адаптационного процесса.
В более позднем периоде посттромбофлебитической болезни (от 3 до 5 лет) показания к операции связаны с вторичными изменениями венозной системы — сбросом по перфорантным венам, развитием не только эктазии поверхностных вен, но и их варикозного расширения, изменением цвета кожи в нижней трети голени. Клиническую картину рассматривают в качестве показания к хирургическому лечению только при первичном осмотре больного. В дальнейшем необходима тоническая диагностика при ультразвуковом дуплексном сканировании, при котором определяют:
• характер поражения глубоких вен;
• распространенность патологических изменений глубоких и поверхностных вен;
• вено-венозное шунтирование.
Наиболее тяжелая клиническая форма посттромбофлебитической болезни — тотальная окклюзия всех глубоких вен на протяжении от стопы до нижней полой вены — противопоказание к любому хирургическому лечению.
Полная противоположность окклюзионной форме — реканализованная форма посттромбофлебитической болезни. Операция при этом показана всем больным с вторичными изменениями венозной системы, но ее объем различен. Состояние функции мышечно-венозной помпы голени определяет выбор операции. Если глубокие берцовые вены реканализованы на всем протяжении с выраженным сбросом не только по прямым, но и по непрямым перфорантным венам, которые соединяют мышечные и подкожные вены, то показана тотальная перевязка перфорантных вен голени и резекция задних большеберцовых вен в дистальном отделе.
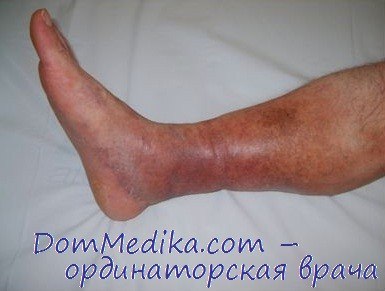
Выполнение только первой части операции без второй приводит к рецидиву трофических расстройств, «спустившихся» после операции с нижней трети голени на подлодыжечную область. Оптимален для такой операции субфасциальный доступ по задней поверхности голени, позволяющий избежать рассечения кожи в зоне трофических расстройств.
Если клапаны дистального отдела большеберцовых вен не повреждены, что обнаруживают при ультразвуковом ангиосканировании у более одной трети больных с посттромбофлебитической болезнью, резекция задних большеберцовых вен противопоказана. При этом эндоскопическая диссекция перфорантных вен оптимальна.
Если реканализованы не только берцовые вены, но и бедренная, во время диастолы отмечают обратный кровоток в мышечно-венозную помпу — фактор, снижающий эффективность ее работы. Для его ликвидации резекция подколенной или бедренной вены нецелесообразна, так как окклюзия выходного отдела помпы приводит к самому значительному нарушению ее функции. Более разумно замещение реканализованных вен аутовеной с сохраненными клапанами, создание искусственных интравазальных и экстравазальных клапанов и переключение кровотока с поверхностной вены на глубокую вену бедра.
Наиболее сложен выбор операции у больных со смешанной формой посттромбофлебитической болезни нижних конечностей. Многообразие сочетаний патологических изменений венозной системы велико. Один из вариантов смешанной формы посттромбофлебитической болезни — реканализация берцовых вен сочетается с облитерацией подколенной или дистальной трети бедренной вены — блокада выходного отдела мышечно-венозной помпы голени. Возникающий при этом выраженный сброс крови по перфорантным венам голени играет положительную роль. Их ошибочная тотальная перевязка приведет к полной перекачке крови по реканализованным венам в стопу.
Прежде чем выполнить операцию на перфорантных венах, необходимо наложить венозный шунт (сафено-тибиальный, сафено-подколенный) или соединить подколенную вену с глубокой веной бедра свободным аутотрансплантатом. Если шунтирование невыполнимо, то остается один выход — оставить сброс по перфорантным венам верхней трети голени, перевязав все более дистальные перфоранты. Всякое другое вмешательство бесперспективно. Ликвидировав сброс по недостаточным перфорантным венам, необходимо выполнить дистальную резекцию задних большеберцовых вен, если они реканализованы.
Непроходимость проксимального отдела бедренной вены крайне отрицательно влияет на функцию мышечно-венозной помпы голени, так как блокирован отток крови из всей нижней конечности. Необходимость включения этого сегмента в кровообращение вполне естественна. Однако здесь возможности хирургов очень ограничены. Во-первых, идея обходного шунтирования нереальна: ни одна из аутовен не равноценна общей бедренной вене. Большая подкожная вена может быть анастомозирована с себе подобной на противоположной нижней конечности. Однако в функциональном отношении такой шунт слаб, так как он соединяет лишь поверхностные венозные системы. Для разгрузки глубоких вен необходимо к этому добавить анастомоз между большой подкожной и бедренной веной на пораженной нижней конечности.
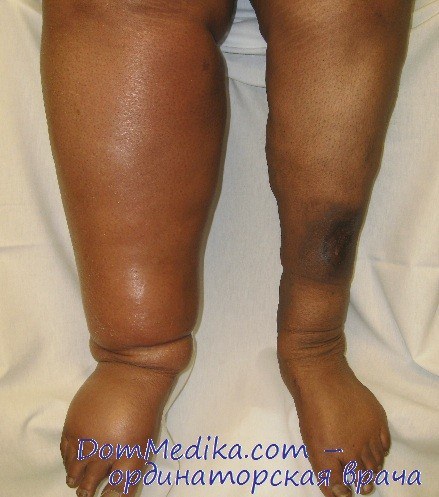
Однако и в этом случае его пропускная мощность остается ниже желаемого уровня. Во-вторых, исполнение даже таких шунтирующих операций затруднено из-за множества коллатералей в подкожной клетчатке и мышцах, делающих любое вмешательство очень травматичным. Все это позволяет признать, что пока хирурги не имеют реальной возможности успешно реконструировать проксимальный отдел бедренной вены, а успех шунтирующих операций зависит от опыта врачей, выполняющих их, и пока его достигают редко.
Непроходимость подвздошных вен меньше сказывается на функции мышечно-венозной помпы голени, при этом шунтирование наружной подвздошной вены рекомендуют чаще, чем общей, которая имеет больше коллатеральных путей оттока. Между тем при их декомпенсации вследствие варикозных изменений показания к шунтированию становятся более очевидными. В настоящее время практически отказались от внутрибрюшных обходных анастомозов. Большинство хирургов выполняют перекрестное бедренно-бедренное шунтирование — операцию Пальма—Д'Эсперона, используя большую подкожную вену здоровой нижней конечности.
Большую подкожную вену пораженной ноги можно использовать в тех случаях, когда в ней сформирован выраженный ретроградный кровоток. При этом не только достигают цели шунтирования, но и ликвидируют патологический сброс в поверхностные вены пораженной нижней конечности, усугубляющий гемодинамические нарушения в ней.
Вследствие того что «чистая» окклюзия подвздошных вен либо отсутствует, либо проходит бессимптомно (зарегистрированы единичные наблюдения), вряд ли целесообразно только перекрестное шунтирование без корректирующих вмешательств на мышечно-венозной помпе голени.
Окклюзия нижней полой вены, как правило, протекает очень тяжело. Попытки проведения реконструктивных операций искусственными трансплантатами неудачны. Однако не всегда больные с синдромом нижней полой вены неоперабельные. Как и у всех больных, для них обязательны принципы коррекции мышечно-венозной помпы голени и сохранения функции подкожных вен. Перекрестное бедренно-бедренное шунтирование абсолютно исключено. Выбор правильного в тактическом отношении плана хирургического вмешательства, носящего, безусловно, паллиативный характер, позволяет добиться клинического эффекта у больных с окклюзией нижней полой вены.
Таким образом, выбор операции лишь тогда оптимален, когда он носит индивидуальный характер, учитывает состояние всей венозной системы пораженной нижней конечностей, в некоторых случаях (при тазовой локализации) и здоровой, включает только методы, надежность которых обеспечена существующими условиями и опытом хирурга. Как правило, ухудшение состояния больного после операции связано с шаблонным подходом к решению вопроса о коррекции нарушений. Максимум знаний о топографии патологических изменений венозной системы у каждого конкретного больного, осторожность в выборе метода хирургической коррекции и отработанная техника операций на сосудах — составные успеха в хирургии посттромбофлебитической болезни.
Роль амбулаторного хирурга в решении судьбы больного с посттромбофлебитической болезнью благодаря внедрению в практику ультразвукового дуплексного сканирования значительно выросла. На догоспитальном этапе он может определить не только показания к хирургическому лечению, но и противопоказания к нему. Более важно участие хирурга поликлиники в долечивании больного с острым тромбозом глубоких вен и постоянном наблюдении за ним в дальнейшем, что позволяет предупредить неблагоприятное течение заболевания или остановить его прогрессирование в начальной стадии. К сожалению, многие операции при посттромбофлебитической болезни нельзя рекомендовать для выполнения в амбулаторных условиях.
- Ознакомтесь далее со статьей "Консервативное лечение посттромбофлебитической болезни. Лекарства и лечебный трикотаж"
Оглавление темы "Амбулаторная флебология":- Операции при трофических расстройствах кожи. Техника
- Лечение варикозных вен без операции. Компрессионная терапия
- Посттромбофлебитическая болезнь. Клиника и диагностика
- УЗИ и радиофлебография в диагностике посттромбофлебитической болезни
- Рентгенофлебография в диагностике посттромбофлебитической болезни
- Лечение посттромбофлебитической болезни. Принципы
- Показания к операции при посттромбофлебитической болезни. Выбор методы хирургического лечения
- Консервативное лечение посттромбофлебитической болезни. Лекарства и лечебный трикотаж
- Физиотерапия при посттромбофлебитической болезни. Санатории и курорты
- Режим дня и трудоустройство при посттромбофлебитической болезни. Рекомендации
