Принципы чрескожной аортальной вальвулопластики (МВП) и ее эффективность
В западных странах наиболее частой формой пороков сердца стал приобретенный стеноз аортального клапана (АК) вследствие его кальцификации. В отличие от стеноза МК, при котором происходит срастание створок, причиной приобретенного стеноза АК является ригидность клапана в результате кальцификации. Во время чрескожной аортальной вальвулопластики (АВП) кальцифицированные створки клапана разделяют, что повышает их подвижность, а также немного расширяет аорту (Ао).
Однако при прогрессировании процесса и дальнейшей кальцификации створок даже умеренное улучшение гемодинамических параметров, достигнутое с помощью этого вмешательства, очень быстро сходит на нет (в течение нескольких дней или недель). Это ограничивает возможность достижения длительного положительного эффекта после чрескожной аортальной вальвулопластики (АВП) у больных со стенозом АК из-за кальцификации клапана.
В связи с этим чрескожную аортальную вальвулопластику (АВП) обычно выполняют взрослым пациентам с критическим стенозом АК, обусловленным кальцификацией клапана, имеющим значимую сопутствующую патологию, которая не позволяет выполнить операцию по замене клапана. Особые ситуации представляют кардиогенный шок, когда процедура является «мостом» к хирургической коррекции, и выраженная дисфункция АЖ («малый выброс, малый градиент»), когда сложно предвидеть результат имплантации искусственного клапана. В отсутствие этих ситуаций следует проводить операцию по замене клапана, а не чрескожную АВП даже у пожилых пациентов.
Чрескожная аортальная вальвулопластика (АВП) у больных с врожденным стенозом АК рассмотрена в отдельных статьях на сайте (рекомендуем пользоваться формой поиска на сайте).
Для чрескожной аортальной вальвулопластики (АВП) наиболее часто используют ретроградный доступ через бедренную артерию. После прохода проводника через поверхность АК очень жесткий катетер размером 0,038 дюйма фиксируют в области верхушки АЖ, чтобы стабилизировать баллон во время его раздувания.
У пациентов с тяжелым поражением периферических артерий можно использовать доступ через плечевую артерию или антероградный доступ с пункцией перегородки, при этом длинный катетер проводят через полость АЖ и АК в нисходящую аорту. Затем отверстие в межпредсердной перегородке расширяют с помощью периферического баллона и проводят баллон Inoue (используемый для МВП), который раздувают в области АК. Во время процедуры очень важно сохранить контур, направленный к верхушке ЛЖ, чтобы не повредить переднюю створку МК проводником, при этом частая электрическая стимуляция желудочков (220 импульсов в минуту) способствует уменьшению антероградного выброса и угрозы смещения баллона во время раздувания.
Градиент давления на АК должен снизиться сразу после вмешательства, хотя СВ обычно практически не меняется. После успешно выполненной процедуры у 25-47% больных площадь клапана будет > 1 см2, однако в 22-39% случаев не удается увеличить площадь отверстия АК > 0,7 см2. После чрескожной АВП госпитальная летальность колеблется от 3,5 до 13,5%, у 20-25% пациентов на госпитальном этапе возникает как минимум одно осложнение, в т.ч. связанное с сосудистым доступом, а также эмболические цереброваскулярные события и аортальная регургитация (АР), а при использовании баллонов большого размера возможен разрыв кольца АК.
Предикторами высокой периоперационной смертности являются пожилой возраст, высокий ФК СН по NYHA, наличие сопутствующей КБС, ХСН, низкое САД в АЖ до вмешательства, маленькая площадь АК после процедуры, низкий исходный СВ и развитие осложнений в ходе вмешательства.
Основной недостаток чрескожной аортальной вальвулопластики (АВП) — быстрый рецидив симптомов у большинства пациентов. Частота поздних рестенозов составляет 36-80% в течение первого года. У 205 пациентов оценивали факторы, определяющие прогноз после чрескожной аортальной вальвулопластики (АВП). В течение среднего периода наблюдения 24 мес (от 1 до 47 мес) события (рецидив симптомов, повторная АВП или замена АК) отсутствовали у 18% пациентов.
Факторами, способствующими улучшению прогноза, были ФВ ЛЖ, САД в ЛЖ и Ао до процедуры, а также степень уменьшения градиента давления на АК; ДЗЛА имело обратную корреляцию с прогнозом. Прогноз выживаемости без развития значимых событий в целом по группе составил 50% в течение 1 года и 25% в течение 2 лет, но вероятность отсутствия событий в течение 1 года колебалась от 23 до 65% после стратификации больных по трем независимым ФР: САД в Ао, ДЗЛА и степени снижения максимального градиента давления на АК.
Наилучшие отдаленные результаты после вальвулопластики были отмечены среди тех пациентов, у которых также был бы отличный результат после операции по замене клапана. Повторную чрескожную аортальную вальвулопластику (АВП) можно выполнить при возобновлении симптомов.
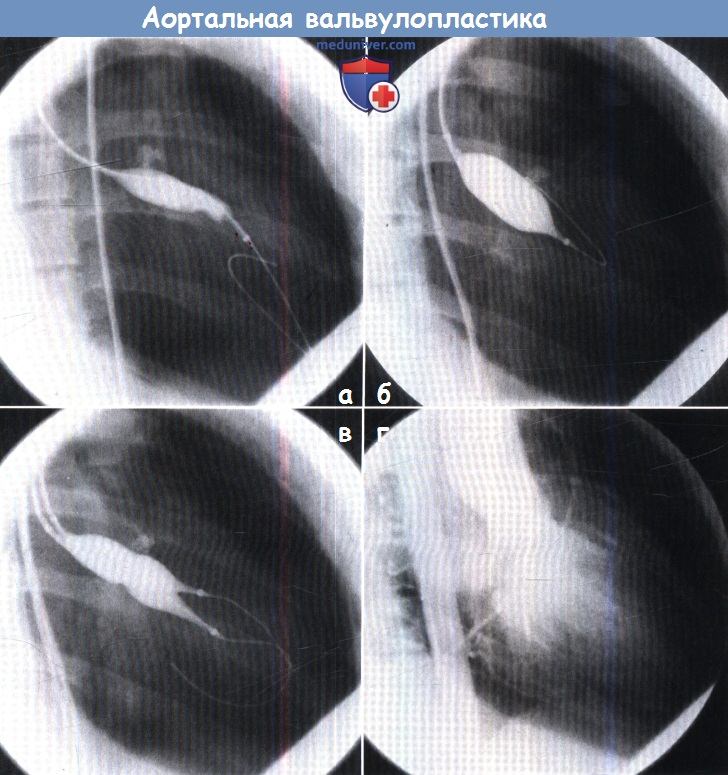
Баллон диаметром 16 мм раздувают в области аортального клапана (А) и заменяют баллоном диаметром 24 мм (Б) из-за постоянного градиента давления.
(В) Для большего снижения градиента давления на аортальном клапане два баллона для вальвулопластики диаметром 16 мм проводят через область аортального клапана.
(Г) Поскольку размеры баллона превышают площадь аортального кольца, возникает аортальная регургитация.
- Читать "Чрескожная замена аортального клапана и ее эффективность"
Оглавление темы "Чрескожное коронарное вмешательство (ЧКВ).":- Антикоагулянты после стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
- Результаты и прогноз стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
- Принципы чрескожной митральной вальвулопластики (МВП) и ее эффективность
- Принципы чрескожного восстановления митрального клапана и его эффективность
- Принципы чрескожной аортальной вальвулопластики (МВП) и ее эффективность
- Чрескожная замена аортального клапана и ее эффективность
- Показания для чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Вспомогательные технологии чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Ведение пациентов после чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Профилактика и лечение рестеноза после чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Классификация клиник и врачей чрескожного коронарного вмешательства по рекомендациям ACC/AHA
