Кардиогенный шок при инфаркте миокарда и его лечение
Наиболее острым проявлением левожелудочковой недостаточности является кардиогенный шок. Такое состояние при ИМ↑ST развивается в случае поражения > 80% миокарда. Как правило, присутствует механический дефект в виде разрыва МЖП или папиллярной мышцы либо обширный ИМ ПЖ. Данные прошлых лет свидетельствуют о развитии кардиогенного шока у 20% больных ИМ↑ST.
Однако анализ результатов современных исследований показал, что кардиогенный шок при ИМ↑ST развивается в 7% случаев. Кардиогенный шок характеризуется низким СВ, высоким давлением наполнения ЛЖ, системной гипотензией, а также признаками гипоперфузии жизненно важных органов [нарушением сенсорных функций, холодными конечностями, олигурией, ацидозом).
Как правило, кардиогенный шок развивается у пожилых, имеющих ИМ или эпизоды декомпенсации СН в анамнезе, на фоне переднего ИМ. Хотя распространенность кардиогенного шока среди больных ИМ↑ST оставалась относительно стабильной в течение многих лет, начиная с середины 1970-х гг. частота ранней смертности снизилась с 70-80 до 50-60% в 1990-х. Кардиогенный шок является причиной смерти у 60% больных, которым проводят ФАТ при ИМ↑ST.
а) Патологические признаки. На вскрытии умерших из-за кардиогенного шока в 70% случаев выявляют стенозы > 75% всех трех основных КА, как правило включая ЛПНА. Практически у всех больных с кардиогенным шоком выявляют также тромботическую окклюзию инфаркт-связанной артерии и потерю массы миокарда ЛЖ > 40%.
У пациентов, которые умирают из-за кардиогенного шока, часто обнаруживают «ступенчатый» некроз — некроз миокарда, прогрессирующий в направлении от края ИМ к границе зоны ишемии. Как правило, такой ИМ ассоциирован с постоянным повышением сердечных биомаркеров. Раннее нарушение функции ЛЖ вторично по отношению к размеру поражения при ИМ и в некоторых случаях может произойти в связи с увеличением зоны некроза в отсутствие продолжения истинного некротического процесса. Развивающиеся во время систолы гемодинамические силы могут оказывать повреждающее воздействие на некротизированные ткани, в частности на мышечные пучки, вызывая расширение и истончение акинетичных участков миокарда, что, в свою очередь, приводит к еще большему нарушению функции ЛЖ.
Другими причинами кардиогенного шока у больных ИМ↑ST могут стать механические повреждения — разрывы МЖП, папиллярной мышцы или свободной стенки с последующей тампонадой сердца. Также причинами кардиогенного шока являются ИМ ПЖ и выраженное снижение преднагрузки на фоне гиповолемии.
б) Патофизиологический механизм. Кардиогенный шок у больных ИМ↑ST развивается в результате действия механизмов, представленных на рисунке ниже.
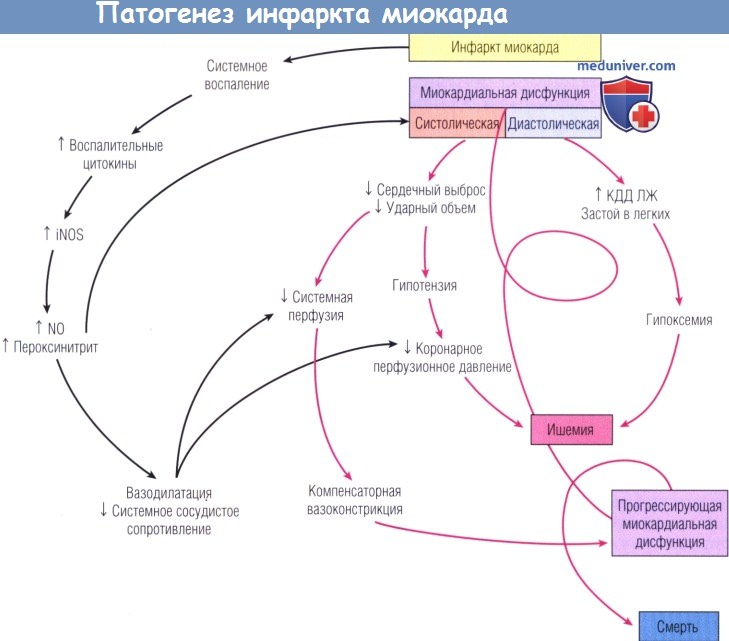
Влияние воспалительного ответа, вызываемого обширным инфарктом миокарда, показано красными стрелками.
iNOS — индуцируемая синтаза оксида азота; NO — оксид азота; КДД — конечное диастолическое давление; ЛЖ — левый желудочек.
в) Диагностика. Кардиогенный шок характеризуется значительным и продолжительным снижением АД (в течение > 30 мин), САД < 80 мм рт. ст., а также выраженным снижением СИ (как правило, < 1,8 л/мин/м2). При этом отмечается повышенное давление наполнения ЛЖ (ДЗЛА > 18 мм рт. ст.). Измерения давления наполнения ЛЖ могут оказаться неточными, поскольку они основаны на измерении ДЗЛА, а при выраженной МР v-волна, отражающая колебание давления в ЛП (а следовательно, и ДЗЛА), увеличивает показатель среднего давления, делая его больше КДД.
Таким образом, до подтверждения диагноза «кардиогенный шок» на фоне угнетения функции ЛЖ необходимо исключить МР и такие механические повреждения, как ДМЖП, аневризма желудочка и псевдоаневризма. У всех больных ИМ↑ST с резким нарушением гемоциркуляции необходимо подозревать механические повреждения. Всем больным с кардиогенным шоком необходимо в срочном порядке выполнить ЭхоКГ и ангиографию и оценить гемодинамику. Очень важно исключить механические повреждения, поскольку они в первую очередь требуют экстренного хирургического вмешательства с поддержкой кровообращения с помощью ВАБК.
г) Лекарственная терапия кардиогенного шока при инфаркте миокарда. При отсутствии механических повреждений причиной кардиогенного шока является недостаточность функции ЛЖ. Введение допамина или добутамина улучшает гемодинамику, однако ни один из этих препаратов не влияет на выживаемость больных. Была предпринята попытка использовать с целью повышения СВ и снижения давление наполнения ЛЖ вазодилататоры. Однако, снижая и так уже значительно пониженное давление коронарной перфузии, можно добиться еще большего нарушения коронарного кровотока, что приведет к развитию порочного круга.
Тем не менее вазодилататоры можно применять в сочетании с баллонной контрпульсацией и инотропными препаратами с целью повышения СВ на фоне поддержки или увеличения коронарного перфузионного давления.
У больных с кардиогенным шоком, как правило, наблюдается повышенное ОПСС, но иногда сопротивление бывает в норме, а в некоторых случаях даже преобладает вазодилатация. Если ОПСС у больных с кардиогенным шоком не повышено (т.е. < 1800 дин/сек/см5), для увеличения ДАД, поддержания перфузии коронарного русла и улучшения сократимости миокарда можно проводить терапию норадреналином, который обладает как альфа-, так и бета-адренергической стимулирующей активностью (в дозе от 2 до 10 мкг/мин). Норадреналин следует применять только в тех случаях, когда остальные методы лечения, включая ВАБК, оказались неэффективными в плане поддержания уровня ДАД > 50-60 мм рт. ст. у больного, у которого до развития ИМ была нормотония.
Применение таких препаратов, как фенилэфрин и метоксамин, у больных с кардиогенным шоком противопоказано (кроме случаев, когда центральное АД крайне снижено). В качестве возможной дополнительной терапии кардиогенного шока рассматривали ингибиторы NO-синтазы, однако их эффективность не доказана.
в) Внутриаортальная балонная контрпульсация (ВАБК). ВАБК применяют для лечения больных ИМ↑ST в трех ситуациях:
(1) при нестабильной гемодинамике, когда необходима поддержка кровообращения до катетеризации сердца и ангиографического исследования с целью оценки повреждений и определения дальнейшей тактики лечения;
(2) когда отсутствует эффект лечения кар-диогенного шока с помощью лекарственных препаратов;
(3) крайне редко в случаях, когда сохраняются ишемические приступы, не купируемые ингаляцией 100% кислорода, применением бета-АБ или нитратов. К сожалению, если среди больных с кардиогенным шоком и наблюдается улучшение состояния, то, как правило, временное, а на фоне постоянной контрпульсации развивается «баллонная зависимость». У пациентов с кардиогенным шоком подобный метод лечения может оказаться успешным только в случае периодического его применения. Кроме того, контрпульсация в качестве монотерапии не оказывает положительного воздействия на общую выживаемость у таких больных независимо от того, проводили ли при этом хирургическую коррекцию поражения.
г) Осложнения. Осложнения развиваются нечасто, однако возможны повреждение или перфорация стенки аорты (Ао), дистальная ишемия, тромбоцитопения, гемолиз, эмболия в почечные сосуды, а также механическое повреждение или разрыв баллона. Группу наиболее высокого риска составляют больные с ЗПА, пациенты старшего возраста, а также женщины невысокого роста. Данные факторы необходимо принимать во внимание до установки баллонного контрпульсатора. В связи с потенциальным риском сосудистых кровотечений наблюдается снижение количества процедур у больных после выполнения ФЛТ.
Тем не менее, несмотря на повышенный риск кровотечений, при неблагоприятном исходе у больных с развившимся шоком после проведения тромболизиса (как правило, речь идет о неуспешном тромболизисе) следует помнить о возможности проведения ВАБК у отдельных пациентов, которые являются кандидатами на инвазивную реваскуляризацию.
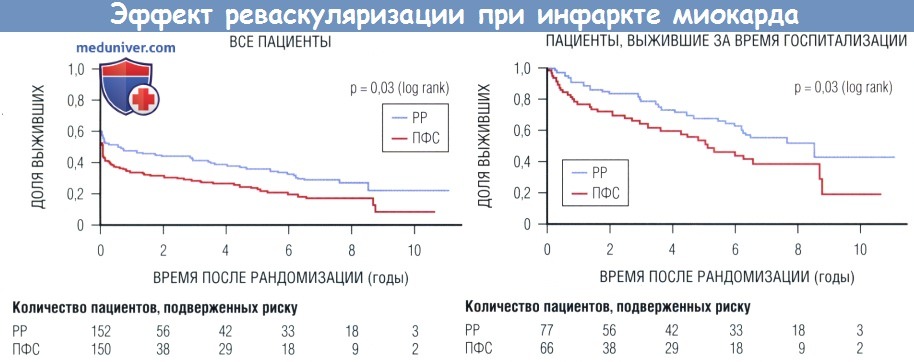
В группах ранней реваскуляризации (РР) и первичной фармакологической стабилизации (ПФС) доля выживших составила, соответственно, 41,4% vs 28,3% за 3 года и 32,8% vs 19,6% за 6 лет.
При исключении 8 больных с расслоением аорты, тампонадой или выраженной митральной регургитацией, выявленными вскоре после рандомизации, расхождение кривых выживаемости оставалось достоверным (р = 0,02),
а абсолютное различие в выживаемости за 6 лет составило 14%.
Среди больных, переживших госпитализацию, выживаемость за 3 года в группах РР и ПФС составила 78,8% vs 64,3%, а за 6 лет — 62,4% vs 44,4%.
log rank — логарифмическая шкала.
д) Реваскуляризация при кардиогенном шоке. Если рассматривать все 5 методов терапии кардиогенного шока (вазопрессоры, ВАБК, фибринолиз, ЧКВ и КШ), следует учитывать, что первые два метода являются временным решением. Хирургическое лечение больных с кардиогенным шоком (помимо коррекции механических нарушений) можно выполнять в объеме шунтирования окклюзированных и выраженно стенозированных сосудов. Окклюзия основного сосуда может спровоцировать развитие левожелудочковой недостаточности и гипотонии, что в дальнейшем приведет к нарушению перфузии и ишемии миокарда, снабжаемого остальными сосудами. Улучшения функции ЛЖ можно добиться путем устранения ишемии с помощью реваскуляризации.
В исследовании SHOCK оценивали результаты лечения больных с кардиогенным шоком на фоне ИМ с помощью ранней реваскуляризации. Пациенты, у которых шоковое состояние развилось на фоне ИМ↑ST, были рандомизированы в группу неотложной реваскуляризации (n = 152) в виде КШ или ЧКВ и в группу лекарственной терапии (n = 150), стабилизирующей состояние в ранние сроки ИМ. В обеих группах 86% больных выполняли ВАБК. Первичной конечной точкой была ОС в течение 30 сут; в качестве вторичной конечной точки оценивали смертность в течение 6 мес.
В течение 30 сут общая смертность (ОС) составила 46,7% в группе реваскуляризации, что незначительно отличалось от этого показателя в группе лекарственной терапии, где смертность составила 56% (р = 0,11). При анализе результатов было выявлено, что особенное преимущество реваскуляризации (т.е. снижение смертности в течение 6 мес) имели пациенты < 75 лет с ИМ в анамнезе и те, которых включили в исследование в течение 6 час с момента развития ИМ. Отдаленная выживаемость больных с кардиогенным шоком значительно улучшалась в группе ранней реваскуляризации.
е) Рекомендации по ведению кардиогенного шока. До принятия решения о необходимости «агрессивной» терапии рекомендуется оценить состояние больного и индивидуальные факторы риска (т.е. возраст, психический статус, сопутствующие заболевания). Пациентам, которым можно выполнить реваскуляризацию, необходимо в срочном порядке установить внутриаортальный баллонный контрпульсатор и направить их на коронарную артериографию.
Пациентам, у которых анатомия поражения позволяет провести вмешательство, необходимо выполнить реваскуляризацию путем КШ или ЧКВ в максимально возможном объеме. Ранее были получены вселяющие надежду результаты о применении устройства для механической поддержки ЛЖ как «моста» к реваскуляризации. Правильно отобранным больным в качестве лечения кардиогенного шока была успешно выполнена неотложная трансплантация сердца.
- Читать "Инфаркт миокарда правого желудочка и его лечение"
Оглавление темы "Осложнения инфаркта миокарда.":- Кардиогенный шок при инфаркте миокарда и его лечение
- Инфаркт миокарда правого желудочка и его лечение
- Разрыв свободной стенки левого желудочка при инфаркте миокарда
- Разрыв межжелудочковой перегородки сердца при инфаркте миокарда
- Разрыв папиллярной мышцы при инфаркте миокарда
- Дифференциация разрыва межжелудочковой перегородки и митральной регургитации при инфаркте миокарда
- Лечение разрыва межжелудочковой перегородки и митральной регургитации при инфаркте миокарда
- Нарушения ритма сердца при инфаркте миокарда
- Преждевременные желудочковые комплексы при инфаркте миокарда
- Желудочковая тахикардия при инфаркте миокарда
