Варианты коронарного шунтирования при стабильной стенокардии напряжения
В 1964 г. Garrett, Dennis и DeBakey впервые выполнили коронарное шунтирование (КШ) в качестве спасительного вмешательства. Широко использовать этот метол стали в конце 1960-х Favoloro, Johnson и соавт. Шунтирование с использованием внутренней маммарной артерии (ВМА) впервые выполнили Kolessov (1967 г.) и Green и соавт. (1970 г.).
В США в период 1979-1997 гг. наблюдалось неуклонное увеличение числа ежегодно выполняемых операций КШ (до 227%). В 2003 г. КШ было выполнено у 268 тыс. больных (на 26% меньше, чем в 1997 г., что связано с широким распространением ЧКВ). Тем не менее КШ остается в США наиболее распространенным вмешательством, и ежегодные затраты на него составляют $50 млрд.
При стабильной КБС операция коронарного шунтирования (КШ) дает превосходные краткосрочные и среднесрочные результаты; отдаленные результаты зависят от состояния венозных шунтов. Сведения об отдаленных результатах полной артериальной хирургической реваскуляризации малочисленны.
а) Технические соображения. Если решение о проведении коронарного шунтирования (КШ) принято, прием β-АБ, нитратов и антагонистов кальция продолжают до момента операции. Принципиально важно свести до минимума объем повреждения в процессе операции и защитить миокард. Наиболее часто используемыми техническими приемами являются однопериодное поперечное пережатие аорты с прерывистой инфузией холодного кардиоплегического раствора. Наиболее часто применяемые технические модификации традиционной методики КШ, такие как уменьшение величины разреза, отказ от применения аппарата искусственного кровообращения (АИК) или их сочетание, направлены на снижение травматичности операции.
Согласно оценкам, в 2004 г. по меньшей мере 20% коронарное шунтирование (КШ) выполнили без применения АИК, и доля таких вмешательств увеличивается. Другие технические проблемы касаются методов выделения и подготовки материала для шунта, использования приспособлений для бесшовного анастомоза и способов проведения кардиоплегии, если таковую используют.
б) Малоинвазивное коронарное шунтирование. Менее инвазивные или минимально инвазивные подходы подразделяют на 4 категории в зависимости от характера доступа и применения аппарата искусственного кровообращения (АИК):
(1) коронарное шунтирование (КШ) с доступом через порт (Port access CABG), т.е. без вскрытия грудной клетки, с периферическим разрезом ограниченного размера, бедренно-бедренным подключением АИК и искусственной остановкой сердца;
(2) в настоящее время также с доступом через порт выполняют полностью эндоскопическое роботизированное КШ ТЕСАВ (totally endoscopic robotically assisted CABG) на остановленном сердце;
(3) коронарное шунтирование (КШ) без АИК ОРСАВ (off-pump coronary artery bypass) выполняют, применяя стандартную срединную стернотомию, как правило, с небольшим разрезом кожи и использованием стабилизирующих устройств для уменьшения подвижности оперируемого сосуда в то время, когда накладывают анастомоз;
(4) малоинвазивное прямое коронарное шунтирование (КШ) MIDCAB (minimally invasive direct coronary artery bypass) без применения АИК выполняют через левую переднюю торакотомию с выделением левой внутренней маммарной артерии под прямым контролем зрения. Таким образом, к методам КШ без АИК относятся ОРСАВ и MIDCAB.
Потенциальными преимуществами малоинвазивных подходов являются уменьшение послеоперационног о дискомфорта, минимизация риска инфицирования и сокращение периода выздоровления. Отказ от АИК способствует снижению риска кровотечения, системной тромбоэмболии, ПН, станнирования миокарда, МИ и неврологических нарушений, особенно у пожилых с выраженным кальцинозом аорты (Ао). Дополнительным преимуществом, влияющим на клинические исходы, служит снижение интенсивности общего воспалительного процесса, связанного с операцией КШ и применением АИК.
По мере освоения метода малоинвазивного коронарного шунтирования (КШ) появились сообщения о случаях развития ранней несостоятельности шунта. Необходимо подчеркнуть, что при традиционной хирургической технике имеются отличные ранние показатели проходимости анастомоза внутренней маммарной артерии (98,7% в большой серии исследований). Краткосрочные результаты клинического и ангиографического обследований позволяют надеяться, что при применении малоинвазивных методов будет достигнута эффективность, сопоставимая с традиционным КШ.
Дальнейшее совершенствование новейших позиционирующих и стабилизирующих устройств позволит осуществлять шунтирование всего коронарного русла посредством ОРСАВ, а окончательная оценка эффективности этих нетрадиционных подходов к КШ будет зависеть от отдаленных результатов оценки состояния шунтов.
К нестандартным методам реваскуляризации можно отнести коронарное шунтирование (КШ) в сочетании с ЧКВ, при котором малоинвазивная методика шунтирования ЛПНА сочетается с ЧКВ на остальных сосудах. Необходимы дальнейшие исследования для определения адекватных критериев отбора больных, а также для решения вопроса, имеет ли данная стратегия преимущества перед обычным многососудистым шунтированием.

и стабилизирующего устройства для уменьшения подвижности оперируемого сосуда во время выполнения анастомоза без аппарата искусственного кровообращения.
1. Коронарное шунтирование с доступом чере порт. Инновационным подходом к проведению коронарной реваскуляризациии является метод доступа через порт, при котором КШ выполняют при минимальной торакотомии. АИК подключают на периферии с помощью катетеризации паховой области (бедренно-бедренное подключение) и внутриаортального баллона для окклюзии Ао. Данные двух крупных одноцентровых исследований и первого отчета Port Access International Registry о 555 коронарных вмешательствах являются обнадеживающими.
Результаты немногочисленных исследований по сравнению технологии доступа через порт с традиционным коронарным шунтированием (КШ) свидетельствуют о похожих краткосрочных результатах этих вмешательств. Ограничениями применения этого метода являются атеросклеротическое поражение дуги аорты и риск разрыва Ао, высокая стоимость и большая длительность вмешательства, что обусловлено технической сложностью процедуры. В связи с этим метод доступа через порт в настоящее время не имеет широкого распространения. Тем не менее он дает возможность выполнения вмешательства ТЕСАВ и по мере развития данной технологии может получить более широкое распространение .
2. Малоинвазивное прямое коронарное шунтирование. MIDCAB выполняют через ограниченную левую торакотомию на бьющемся сердце без применения АИК, чаще всего с анастомозом между левой внутренней маммарной артерией и ЛПНА. По данным ангиографии, показатель проходимости шунтов на ранних сроках после операции, равный 98%, сопоставим с таковым при традиционном КШ. Дальнейшее накопление опыта способствует уменьшению числа периоперационных осложнений. В рандомизированном исследовании (n=220) сравнительной эффективности MIDCAB и стентирования при изолированном поражении ЛПНА частота летальных исходов или ИМ в обеих группах не различалась (3% при стентировании vs 6% при MIDCAB, р = 0,5).
Необходимость последующей реваскуляризации в течение 6 мес была достоверно выше у больных, подвергнутых коронарному стентированию (29 vs 8%, р = 0,003). В этом исследовании повторная операция в связи с ранней несостоятельностью анастомоза потребовалась 3% больных, а переход к полной стернотомии — 5%. Через 6 мес все шунты были проходимы. По данным наблюдения в течение 5 лет были отмечены тенденция к достижению более низких показателей смертности или частоты ИМ среди больных, первоначально подвергнутых стентированию, а также достоверное уменьшение необходимости реваскуляризации и более благоприятная клиническая симптоматика у больных, перенесших MIDCAB.
К ограничениям метода относятся требования к состоянию пациента (оно должно позволять перенести вентиляцию только одного легкого) и возможность выполнения реваскуляризации, как правило, только в области ЛПНА в связи с меньшей доступностью ЛОА и ПКА. Последнее ограничение можно с успехом преодолеть, комбинируя два метода: MIDCAB — для шунтирования ЛПНА и ЧКВ — для реваскуляризации других пораженных артерий. Эффективность данного подхода оценивали преимущественно в небольших наблюдательных исследованиях; вместе с тем преимущества так называемой комплексной коронарной реваскуляризации в сравнении с общепринятой стратегией требуют более адекватного изучения.
3. Коронарное шунтирование без искусственного кровообращения. Альтернативным подходом к реваскуляризации на бьющемся сердце является метод ОРСАВ, при котором применяют стандартную срединную стернотомию и механические отсасывающие стабилизирующие системы. По сравнению с MIDCAB метод ОРСАВ позволяет увеличить хирургический доступ и особенно целесообразен, если планируют многососудистое шунтирование. Большинство хирургов рассматривают в качестве противопоказания только гемодинамическую нестабильность или плохое состояние шунтируемого сосуда.
Несмотря на то что в некоторых исследованиях была отмечена плохая проходимость шунтов, считается возможным достижение хороших показателей ангиографически подтвержденной состоятельности анастомозов на уровне 99% на момент выписки из стационара через 1 мес и 95% через 6 мес.
Метаанализ наблюдательных и рандомизированных исследований, посвященных сравнению ОРСАВ и операций с применением АИК, показал, что, несмотря на близкие результаты этих вмешательств, ОРСАВ не имеет заметных преимуществ перед операциями с АИК в отношении показателей смертности и серьезных осложнений. Тем не менее при ОРСАВ риск послеоперационных осложнений ниже, а также существует недостоверная тенденция к более низким показателям смертности и частоты ИМ или МИ. Данные рандомизированных и наблюдательных исследований в целом указывают на сопоставимые показатели полноты реваскуляризации, но более низкую кровопотерю и/или необходимость в трансфузии, меньшую частоту послеоперационных инфекций и ФП, меньшую степень повреждения миокарда, более короткий период искусственной вентиляции легких (ИВЛ) и более ранние сроки выписки из стационара при ОРСАВ.
Несмотря па очевидную тенденцию к меньшей частоте развития нейрокогнитивных нарушений, до сих пор нет данных о существенном снижении риска развития МИ или отдаленных когнитивных расстройств при ОРСАВ по сравнению с традиционным КШ. Частота перехода от ОРСАВ к операции с применением АИК в процессе вмешательства составляет 8%.
4. Кардиоплегия. Хорошее состояние функции желудочков в послеоперационном периоде в значительной мере зависит от оптимальной интраоперационной защиты миокарда. Ранние методы кардиоплегии заключались в холодовой кристаллоидной кардиоплегии для инициации и поддержания интраоперационной остановки сердца. Однако при кровяной кардиоплегии по сравнению с кристаллоидной улучшается аэробный метаболизм миокарда, сохраняются запасы высокоэнергетических фосфатов, снижается выработка лактата. Усилению кардиоплегии способствуют использование метаболических субстратов, применение теплой (37°С) или прохладной (29°С) кровяной кардиоплегии и альтернативной доставки, например ретроградной и/или антеградной, а также проведение постоянной кардиоплегии вместо прерывистой.
В настоящее время изучают новые способы дополнительной защиты миокарда с раздельным применением таких добавок, как ингибиторы обмена Na+/Н+, L-аргинин, инсулин или аденозин. Сообщают, что применение акадезина, повышающего концентрацию аденозина, приводит к снижению смертности от постперфузионного ИМ. Дальнейший прогресс может быть связан с изучением медиаторов повреждения миокарда в процессе кардиоплегии и разработкой альтернативных подходов к кардиоплегии.
У больных с сохранной функцией сердца в пооперационном периоде многие подходы позволяют получать прекрасные результаты. В противоположность этому у больных со снижением функции ЛЖ (как острым, так и хроническим) более очевидны преимущества специализированных протоколов, например методов кардиоплегии на основе крови, в т.ч. с субстратом и без него.
5. Венозное шунтирование коронарных артерий (КА). Подкожные вены ноги используют в качестве шунтов главным образом для дистальных ветвей ПКА и огибающей КА, а также лля последовательного шунтирования этих сосудов и диагональных ветвей. В экстренных ситуациях многие хирурги отдают предпочтение подкожной вене ноги перед ВМА из-за возможности более быстрого получения материала и наложения анастомоза.
Если на ноге отсутствуют подкожные вены большого размера, можно использовать вены меньшего размера или вены верхних конечностей, в большинстве случаев — подкожную латеральную и медиальную вены руки.
Однако шунты, полученные из вен руки, не так эффективны, как взятые из ВМА или подкожных вен ноги. Эндоскопический способ выделения подкожной вены ноги позволяет добиться лучшего косметического эффекта и имеет меньше осложнений, чем открытый метод. Есть немногочисленные данные, которые указывают на сопоставимое макроскопическое качество вен, выделенных с помощью малоинвазивной методики.
Применяют также замороженные шунты из гомологичных вен и пупочные вены, обработанные глутаровым альдегидом, проходимость которых неоптимальна, поэтому эти вены следует использовать только при отсутствии альтернативных.
Недавно разработаны коннекторы, соединяющие аорту (Ао) с трансплантатом из подкожной вены, позволяющие хирургам накладывать проксимальные анастомозы без зажима боковой стенки Ао, с чем обычно связан риск повреждения Ао и внутриоперационного МИ. Ранее при использовании бесшовных коннекторов отмечалась высокая частота развития стеноза через 6 мес после вмешательства, тем не менее эти устройства имеют хорошую перспективу в связи с развитием малоинвазивного КШ, но необходимы дополнительное изучение и оценка отдаленных результатов.
6. Шунтирование с использованием внутренней маммарной артерии (ВМА). ВМА, называемая также внутренней грудной артерией, обычно не поражается атеросклеротическим процессом, особенно у пациентов < 65 лет. При использовании ее для шунтирования КА (рис. 54-е4 на web-сайте) не развивается гиперплазия интимы, что практически всегда происходит в венозных аортокоронарных шунтах, и функциональная способность артерии (т.е. ЭЗВД) остается интактной.
Диаметр шунта из ВМА обычно в большей степени соответствует диаметру КА реципиента, чем диаметр подкожной вены ноги.
В соответствии с современными стандартами шунтирования рекомендуется рутинное применение ВМА для вмешательств на ЛПНА и дополнительных венозных шунтов — для реваскуляризации других КА. В настоящее время преимущество одиночного шунта ВМА над одиночным венозным шунтом не вызывает разногласий, однако нет единого мнения относительно преимущества билатерального шунтирования с использованием ВМА перед одиночным шунтом ВМА в сочетании с одиночным венозным шунтом.
Первоначальный энтузиазм по поводу использования билатерального шунтирования ВМА заметно уменьшился в связи с данными о высокой частоте послеоперационных осложнений, в частности кровотечений и раневых инфекций, а также необходимостью более продолжительной ИВЛ. Частота раневых инфекций, имеющих особенно важное значение, остается на невысоком уровне (< 3%), за исключением больных с ожирением, СД и пациентов, находящихся на длительной ИВЛ.
Последующие нерандомизированные исследования показали, что при билатеральном шунтировании ВМА по сравнению с одиночным шунтированием наблюдаются меньшая частота рецидивов стенокардии, повторных операций, ИМ и лучшая выживаемость больных, а также (по данным одного из исследований) приблизительно такой же риск развития раневой инфекции. Препятствием для более широкого применения билатерального шунтирования ВМА является более высокая техническая сложность и увеличение времени операции, однако, если будут накоплены данные о лучшей выживаемости больных, указанные трудности могут быть преодолены.
Осложнения. В периоперационном периоде шунтирования ЛПНА или ее диагональных ветвей с использованием ВМА редко отмечается неадекватная величина кровотока с развитием ишемии миокарда. Основной причиной является периоперационный спазм, который можно устранить введением нитропруссида натрия или комбинации нитроглицерина и верапамила.
7. Другие шунты коронарных артерий (КА). Успехи шунтирования с использованием ВМА пробудили интерес к другим источникам материала для артериальных шунтов, особенно при хирургических вмешательствах у больных более молодого возраста, с наличием СД, ГЛП и при невозможности использования подкожных вен ноги. Источниками для артериальных шунтов могут служить лучевая, правая желудочно-сальниковая, нижняя надчревная и, очень редко, подлопаточная, межреберная, селезеночная и желудочно-двенадцатиперстнокишечная артерии. Первоначальный энтузиазм, связанный с возможностью использования лучевой артерии, значительно уменьшился после сообщений о высокой частоте повторных окклюзий.
Результаты более поздних исследований, в которых особое внимание уделялось устранению спазма путем минимизации объема вмешательства и применения антагонистов кальция, более благоприятны. Анастомозы с использованием лучевой артерии реже сопровождаются периоперационными осложнениями и по этой причине имеют преимущество перед правой ВМА в качестве второго артериального шунта. Возник интерес к проведению полной артериальной реваскуляризации с использованием обеих ВМА и свободных шунтов из лучевой или других артерий.
Рандомизированное исследование по сравнению реваскуляризации с применением левой ВМА и дополнительных венозных шунтов с полной артериальной реваскуляризацией не выявило различий в количестве шунтированных сосудов, времени пребывания больного на АПК или частоте послеоперационных осложнений при средней длительности наблюдения за больными в течение 12 мес. При этом у больных, подвергнутых полной артериальной реваскуляризации, немного реже отмечались рецидивы стенокардии или возникала потребность в дополнительной реваскуляризации.
Правую желудочно-сальниковую артерию можно получить с помощью продления срединной стериотомии в направлении к пупку. Эту артерию часто используют в качестве шунта для ПКА, однако ее можно также применять для шунтирования огибающей артерии и ЛПНА. Шунты имеют хорошую проходимость, однако результаты отдаленных наблюдений малочисленны. Также используют шунты из бычьей ВМА, дакрона и политетрафторэтилена, но при среднесрочном наблюдении они имеют более низкие показатели проходимости (50-60%). Такие шунты следует использовать в последнюю очередь.
8. Дистальная сосудистая сеть. Для результатов шунтирования решающее значение имеет состояние дистальных участков КА. Показатель поздней проходимости шунтов зависит от степени увеличения артериального кровотока, которая определяется диаметром КА в месте наложения анастомоза, размерами дистального участка сосудистого русла и тяжестью атеросклеротического процесса на периферии. Наилучшая проходимость шунта достигается в случаях, когда сосуд дистальнее места наложения анастомоза имеет просвет > 1,5 мм, составляет большой участок сосудистого русла и не имеет атероматозной обструкции > 25%. При использовании подкожных вен ноги оптимальной проходимости шунта достигают при диаметре просвета > 2 мм.
- Читать "Осложнения и прогноз коронарного шунтирования при стабильной стенокардии напряжения"
Оглавление темы "Лечение стабильной стенокардии напряжения.":- Варианты коронарного шунтирования при стабильной стенокардии напряжения
- Осложнения и прогноз коронарного шунтирования при стабильной стенокардии напряжения
- Показания и отбор больных для коронарного шунтирования (КШ)
- Частота ослабления стенокардии после коронарного шунтирования
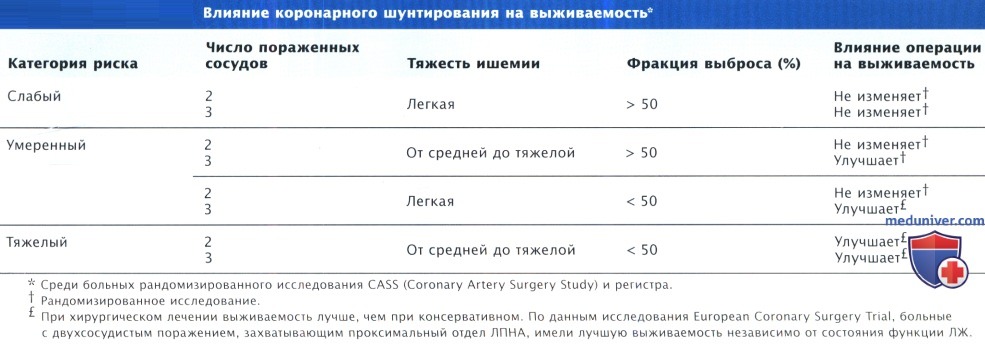
- Выживаемость и смертность после коронарного шунтирования
- Результаты коронарного шунтирования при стенозе левой главной коронарной артерии (ЛГКА)
- Результаты коронарного шунтирования при сниженной функции левого желудочка
- Результаты коронарного шунтирования при гибернации миокарда
- Особенности коронарного шунтирования у женщин
- Особенности коронарного шунтирования у молодых и пожилых пациентов
