Частота ослабления стенокардии после коронарного шунтирования
В 1972 г. комитет АНА указал, что наиболее частым показанием для хирургической реваскуляризации была «значительная недееспособность, обусловленная наличием умеренной и тяжелой стенокардии при оптимальном консервативном лечении».
Через более чем 30 лет благодаря развитию стентирования (чрескожного коронарного вмешательства, ЧКВ), усовершенствованию методов консервативной терапии КБС и КШ, накоплению информации, что КШ способствует увеличению продолжительности жизни в подгруппах больных с минимальными, мягкими или умеренными симптомами, возникло понимание того, что основной целью реваскуляризации должна являться ишемия, а не только симптоматика как таковая.
Тяжелая ишемия и/или обратимая дисфункция ЛЖ открыли «окно возможностей» для улучшения выживаемости (по сравнению с консервативным лечением), в результате увеличилась частота назначения КШ больным нестабильной стенокардией и выжившим после ОИМ. Дисфункцию ЛЖ, которая первоначально была относительным противопоказанием, в настоящее время рассматривают в качестве основного показания к операции. Однако так же, как и 30 лет назад, одним из наиболее частых показаний к коронарной реваскуляризации (ЧКВ или КШ) остается наличие тяжелой или даже умеренной симптоматики, ухудшающей качество жизни больного, несмотря на адекватное консервативное лечение.
Коронарное шунтирование (КШ) имеет высокую эффективность и полностью устраняет приступы стенокардии у некоторых больных и уменьшает тяжесть симптоматики в большинстве других случаев. Например, в одной серии наблюдений сообщается о полном отсутствии стенокардии в течение 1 года у 90% больных с только венозными шунтами. За последующие 4 года частота рецидивов стенокардии составляла 3% в год, а далее — 5% в год.
Через 5 лет стенокардия полностью отсутствовала у 78% больных, через 10 и 15 лет этот показатель снизился до 52 и 23% соответственно. Применение современной практики наложения 1 артериального шунта или более позволяет добиться таких же или даже лучших показателей полного прекращения приступов стенокардии в краткосрочном и среднесрочном периодах. Во всех крупных рандомизированных исследованиях отмечено преимущество хирургического вмешательства над консервативной терапией в отношении ослабления стенокардии, улучшения переносимости нагрузок и снижения потребности в антиангинальной терапии в течение 5 лет после операции.
После 5 лет уменьшаются различия в выраженности симптомов среди больных, получавших консервативное или хирургическое лечение, вероятно, в связи с большой частотой направления на хирургическое лечение больных, у которых на фоне консервативной терапии сохранялись приступы стенокардии, и в результате прогрессирования патологического процесса в венозных анастомозах и нешунтированных сосудах у пациентов в группе хирургического лечения. По данным рандомизированных исследований, у больных, перенесших ЧКВ и КШ, частота рецидивов стенокардии после КШ составляла от 21,5 до 34% при длительности наблюдения от 2 до 3 лет, однако стенокардия III или IV ФК CCS через 2,5 года встречалась только в 6% случаев.
Потребность в повторной операции в связи с возобновлением стенокардии составляла 6-8% в год. Независимыми предикторами рецидива стенокардии были женский пол, ожирение, дооперационная АГ и невозможность использования шунтов ВМА. У больных с трехсосудистым поражением, подвергнутых КШ, важным фактором, от которого зависело ослабление симптомов через 1 год и более 5 лет, являлась полнота реваскуляризации.
Таким образом, можно ожидать, что через 5 лет 75% больных, подвергнутых хирургическому лечению, не будут иметь ишемических событий, ВС, ИМ или рецидивов стенокардии; у 50% больных этот эффект будет сохраняться 10 лет, а у 15% больных > 15 лет. Наиболее полная реваскуляризация позволяет добиться стабильного улучшения симптоматики.
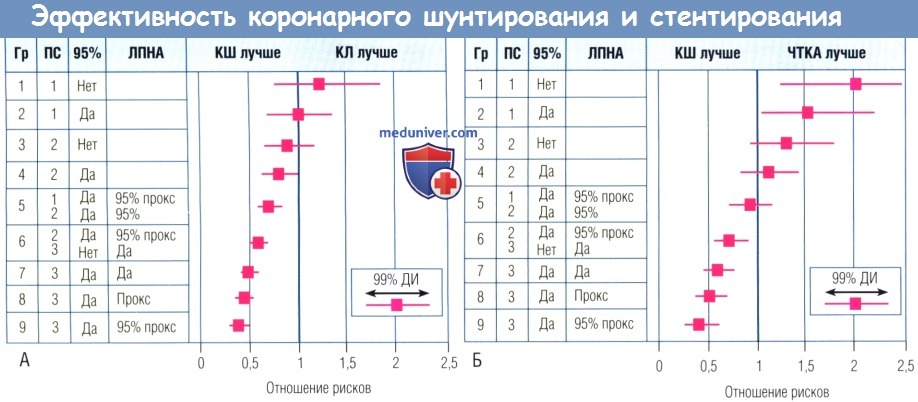
и консервативного лечения (КЛ) в 9 анатомических группах (Гр) с различной степенью тяжести поражения КА в соответствии с числом пораженных сосудов (ПС),
наличием или отсутствием 95% проксимального (проке) стеноза и вовлеченности левой передней нисходящей артерии (ЛПНА).
(Б) Скорректированные коэффициенты риска смерти при сравнении КШ и чрескожной транслюминальной коронарной ангиопластики (ЧТКА)
в 9 анатомических группах в соответствии с числом пораженных сосудов, наличием или отсутствием 95% проксимального стеноза и вовлеченности ЛПНА.
У больных с наименьшей тяжестью поражения 5-летняя выживаемость лучше после ЧТКА (однососудистое поражение без проксимального стеноза и вовлечения ЛПНА),
тогда как у больных с трехсосудистым поражением и с наиболее сложным и тяжелым двухсосудистым поражением выживаемость лучше после операции.
Среди других подгрупп больных с двухсосудистым поражением различия в выживаемости после КШ и ЧТКА отсутствовали,
многие из этих больных, вероятно, имеют сходство с включенными в рандомизированные исследования.
ДИ—доверительный интервал.
- Читать "Выживаемость и смертность после коронарного шунтирования"
Оглавление темы "Лечение стабильной стенокардии напряжения.":- Варианты коронарного шунтирования при стабильной стенокардии напряжения
- Осложнения и прогноз коронарного шунтирования при стабильной стенокардии напряжения
- Показания и отбор больных для коронарного шунтирования (КШ)
- Частота ослабления стенокардии после коронарного шунтирования
- Выживаемость и смертность после коронарного шунтирования
- Результаты коронарного шунтирования при стенозе левой главной коронарной артерии (ЛГКА)
- Результаты коронарного шунтирования при сниженной функции левого желудочка
- Результаты коронарного шунтирования при гибернации миокарда
- Особенности коронарного шунтирования у женщин
- Особенности коронарного шунтирования у молодых и пожилых пациентов
