Показания и отбор больных для коронарного шунтирования (КШ)
Целью коронарного шунтирования (КШ) является улучшение качества и/или продолжительности жизни больного. Возможность проведения коронарной реваскуляризации следует рассматривать у больных с недостаточно эффективным контролем стенокардии при использовании консервативных методов лечения или при неприемлемых побочных эффектов (ПЭ).
Решение о проведении стентирования (чрескожного коронарного вмешательства, ЧКВ) или коронарного шунтирования (КШ) зависит, в частности, от анатомии КА, функции ЛЖ или наличия сопутствующих заболеваний, влияющих на риск вмешательства, а также от предпочтений больного.
Развитие технологий позволило расширить контингент больных с одно- или многососудистым поражением, подлежащих стентированию (чрескожному коронарному шунтированию, ЧКВ). Тем не менее большинство больных с двух- или трехсосудистым поражением, захватывающим ЛПНА, подлежат КШ. Если больному показано ЧКВ и он не имеет анатомических особенностей, требующих хирургической коррекции (например, поражения ЛГКА или тяжелого трехсосудистого поражения с дисфункцией ЛЖ), ЧКВ является процедурой выбора.
Однако, если консервативное лечение неэффективно (например, симптоматика носит тяжелый характер или ухудшает качество жизни) и больной не является хорошим кандидатом для первичного или повторного ЧКВ, следует рассмотреть возможность проведения КШ. Это вмешательство, независимо от симптомов, показано также больным КБС, у которых существует реальная возможность увеличения продолжительности жизни, и в случаях, когда неинвазивное тестирование указывает на наличие высокого риска.
При принятии решения о проведении реваскуляризации важно оценить, насколько может измениться прогноз в результате операции. Первоначальным шагом является стратификация больных в группы риска в случае продолжения консервативного лечения, основанная на анализе данных клинического обследования и неинвазивного исследования, а у некоторых больных и ангиографического исследования. У больных хронической стабильной стенокардией, получающих консервативное лечение, определяют показания к реваскуляризации и КАГ, а также выбирают более предпочтительный способ реваскуляризации (ЧКВ или КШ).
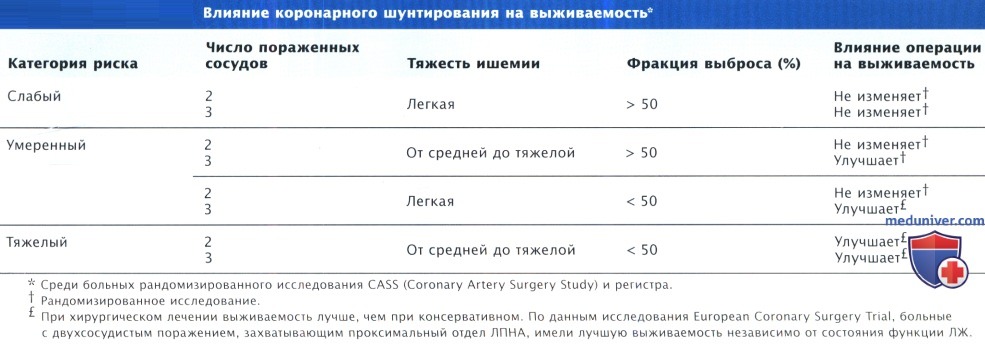
Риск коронарного шунтирования (КШ) обусловлен четырьмя основными факторами: распространенностью ишемии, количеством пораженных сосудов, функцией ЛЖ и электрическим субстратом. Основной эффект реваскуляризации связан с влиянием на ишемию, преимущество этого вида лечения над консервативным возрастает при наличии дисфункции ЛЖ, особенно в присутствии обратимо ишемизированного миокарда в зоне риска. В таком контексте стратификация больных в группы риска может осуществляться в соответствии с ожидаемым преимуществом оперативного лечения над консервативным.
У больных с тяжелой и распространенной КБС преимущество коронарного шунтирования (КШ) перед консервативным лечением особенно велико. Отбор больных для хирургического лечения основывается на клинических и ангиографических данных и результатах неинвазивного тестирования, которые можно рассматривать в качестве маркеров или, в ряде случаев, суррогатов трех основных предикторов — ишемии, функции ЛЖ и, в меньшей степени, аритмии. К другим факторам, которые всегда надо учитывать, относят общее состояние здоровья и некоронарные коморбидные состояния.
Все больше внимания уделяется адекватности проведения инвазивных кардиоваскулярных вмешательств. В связи с этим важно отметить, что не соответствующими международным требованиям признаются < 4% коронарной ангиографии (КАГ) и операций коронарного шунтирования (КШ).
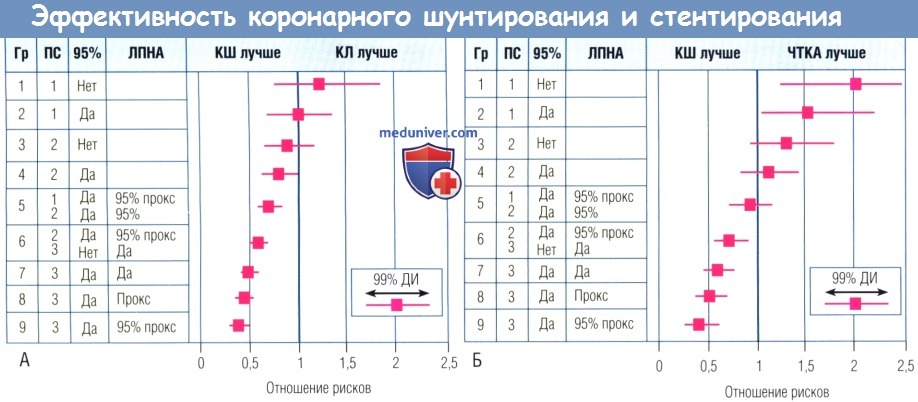
и консервативного лечения (КЛ) в 9 анатомических группах (Гр) с различной степенью тяжести поражения КА в соответствии с числом пораженных сосудов (ПС),
наличием или отсутствием 95% проксимального (проке) стеноза и вовлеченности левой передней нисходящей артерии (ЛПНА).
(Б) Скорректированные коэффициенты риска смерти при сравнении КШ и чрескожной транслюминальной коронарной ангиопластики (ЧТКА)
в 9 анатомических группах в соответствии с числом пораженных сосудов, наличием или отсутствием 95% проксимального стеноза и вовлеченности ЛПНА.
У больных с наименьшей тяжестью поражения 5-летняя выживаемость лучше после ЧТКА (однососудистое поражение без проксимального стеноза и вовлечения ЛПНА),
тогда как у больных с трехсосудистым поражением и с наиболее сложным и тяжелым двухсосудистым поражением выживаемость лучше после операции.
Среди других подгрупп больных с двухсосудистым поражением различия в выживаемости после КШ и ЧТКА отсутствовали,
многие из этих больных, вероятно, имеют сходство с включенными в рандомизированные исследования.
ДИ—доверительный интервал.
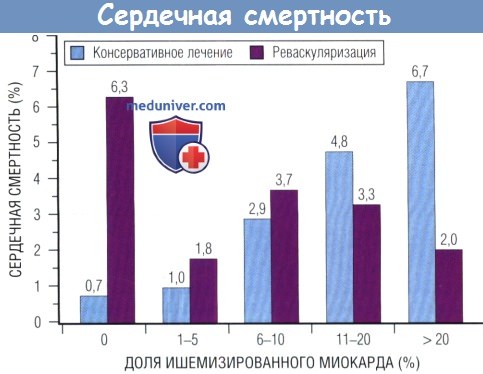
стратифицированных в соответствии с долей ишемизированного миокарда по данным нагрузочной сцинтиграфии.
Всего 10 627 больных, ранее не переносивших ИМ или реваскуляризацию, наблюдали в среднем 1,6 года после перфузионной сцинтиграфии миокарда с ФН или аденозином.
Смертность среди больных с наличием умеренной или тяжелой ишемии, перенесших чрескожную или хирургическую реваскуляризацию в течение 60 дней после нагрузочной сцинтиграфии, была ниже, чем при консервативном лечении (р < 0,0001).
Однако у больных без ишемии или с легкой ишемией реваскуляризация не оказывала лучшего эффекта в отношении выживаемости.
- Читать "Частота ослабления стенокардии после коронарного шунтирования"
Оглавление темы "Лечение стабильной стенокардии напряжения.":- Варианты коронарного шунтирования при стабильной стенокардии напряжения
- Осложнения и прогноз коронарного шунтирования при стабильной стенокардии напряжения
- Показания и отбор больных для коронарного шунтирования (КШ)
- Частота ослабления стенокардии после коронарного шунтирования
- Выживаемость и смертность после коронарного шунтирования
- Результаты коронарного шунтирования при стенозе левой главной коронарной артерии (ЛГКА)
- Результаты коронарного шунтирования при сниженной функции левого желудочка
- Результаты коронарного шунтирования при гибернации миокарда
- Особенности коронарного шунтирования у женщин
- Особенности коронарного шунтирования у молодых и пожилых пациентов
