Эффективность лечения метаболического синдрома при коронарной болезни сердца
а) Связанный с метаболическим синдромом риск. Метаболический синдром представляет собой кластер метаболических нарушений, который включает инсулинорезистентность (ИР), дислипидемию (ДЛП), артериальную гипертензию (АГ), состояние провоспаления и избыточную массу тела (МТ), особенно абдоминальное ожирение.
Распространенность синдрома в США: 27% взрослых и 10% подростков в возрасте 12-19 лет соответствуют критериям метаболического синдрома (МС). Лица с МС имеют повышенный риск смерти от сердечно-сосудистого заболевания (ССЗ). Не все пациенты с метаболическим синдромом (МС) имеют одинаковый риск развития сахарного диабета 2 типа (СД-2) или сосудистых событий; результаты нескольких исследований свидетельствуют, что есть и другие факторы, например воспаление, которые могут определять подгруппы высокого риска.
б) Польза лечения метаболического синдрома (МС). Два рандомизированных клинических исследования показали, что пациентам с метаболическим синдромом (МС) или нарушением толерантности к глюкозе (НТГ) заметную пользу приносит изменение образа жизни. В исследовании Finnish Diabetes Prevention Study 522 чел. с избыточной массой тела (МТ) и нарушением толерантности к глюкозе (НТГ) не подвергались никакому вмешательству либо получили индивидуальную консультацию в отношении снижения массы тела, потребления общего жира и увеличения физической активности (ФА).
Через 3,2 года наблюдения снижение массы тела (МТ) было значительно более выраженным в группе активного вмешательства, частота случаев СД-2 снизилась с 23 до 11%, а риск — на 60% (р < 0,001). С помощью такого простого вмешательства лечение в течение 5 лет 5 пациентов с нарушением толерантности к глюкозе (НТГ) позволит предупредить 1 случай СД-2.
Дальнейшее подкрепление этой гипотезы было получено в ходе выполнения Diabetes Prevention Program, в которой 3234 пациента без СД, но с нарушенным метаболизмом глюкозы были случайным образом разделены на группу по изменению образа жизни, направленному на снижение МТ и повышение ФА, группы метформина или плацебо. В этом исследовании выполнение программы по изменению образа жизни привело к снижению на 58% случаев СД-2 по сравнению с группой плацебо, в то время как метформин снизил риск на 31%. Важно, что изменение образа жизни привело к значительно большему снижению риска, чем лекарственная терапия.
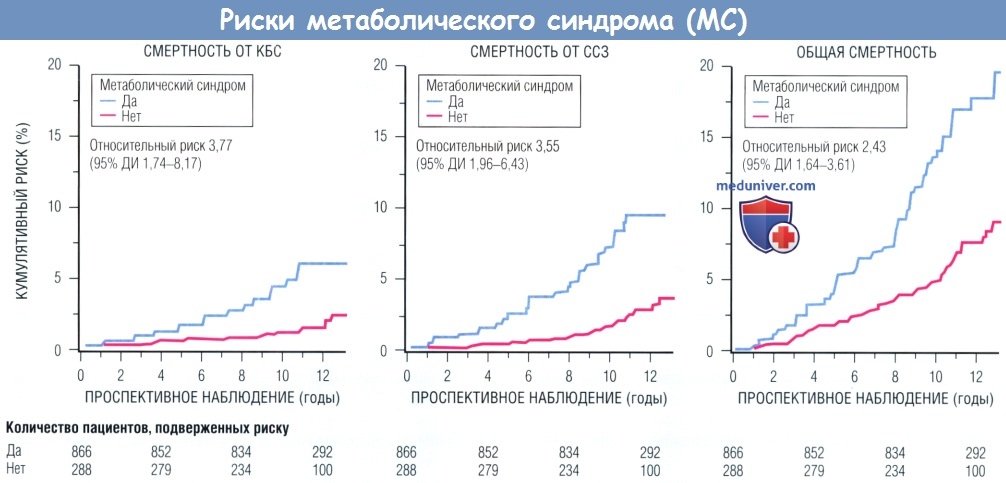
сердечно-сосудистых заболеваний (ССЗ) и общей смертности среди лице наличием или отсутствием метаболического синдрома.
ДИ — доверительный интервал.
Эти два исследования показали, что СД-2 можно предупредить или отсрочить, что, в свою очередь, снизит атеросклеротические осложнения в этой группе высокого риска.
Однако точные оценки снижения сердечно-сосудистых событий (СССоб) неизвестны, поэтому данных об отношении стоимость-эффективность нет.
Вмешательства, связанные с модификацией образа жизни, могут иметь большое влияние на популяцию. В проспективном исследовании женщин СД развился в > 90% случаев у тех, кто не стал заниматься физическими упражнениями, имел ИМТ > 25 кг/м2 и плохие пищевые привычки, а также курил.
Влияние упражнений нельзя недооценивать, т.к. у 30% больных СД отмечали минимальную ФН в течение жизни. Более того, хотя определение гликемии через 2 час после ФН обладает лучшей чувствительностью при оценке риска у пациентов без СД по сравнению с определением уровня глюкозы натощак, клиническая польза этого подхода остается весьма скромной.
в) Рекомендации. Руководства ATP III и JNC-7 относятся к метаболическому синдрому (МС). Пациентов классифицируют как имеющих метабоический синдром (МС) при наличии > 3 следующих признаков:
• объем талии > 102 см у мужчин и > 88 см у женщин;
• АД > 135/85 мм рт. ст.;
• уровень ХС ЛВП < 40 мг/дл у мужчин и < 50 мг/дл у женщин;
• уровень ТГ > 150 мг/дл;
• уровень глюкозы натощак > 100 мг/дл.
Основная цель терапии — это лежащая в основе заболевания инсулинорезистентность (ИР). Наиболее безопасной и эффективной стратегией снижения инсулинорезистентности (ИР) является снижение массы тела (МТ) и повышение физической активности (ФА). Хотя разработаны лекарства, способные улучшить ИР, нет четких доказательств, что они снижают риск КБС у пациентов с МС. Лекарственная терапия, направленная на улучшение липидного профиля, снижение АД и лечение протромботического состояния, снижает сердечный риск в этой популяции.
Учебное видео нарушения и нормы толерантности к глюкозе
- Возврат в раздел сайта "кардиология"
Оглавление темы "Эффективность профилактики коронарной болезни сердца (КБС)":- Оценка риска коронарной болезни сердца (КБС) в офисе
- Классификация факторов риска коронарной болезни сердца - классы ФР
- Эффективность отказа от курения при коронарной болезни сердца (КБС)
- Эффективность контроля уровня холестерина при коронарной болезни сердца (КБС)
- Эффективность контроля артериального давления при коронарной болезни сердца (КБС)
- Эффективность приема аспирина при коронарной болезни сердца (КБС)
- Эффективность приема β-адреноблокаторов при коронарной болезни сердца
- Эффективность приема ингибиторов АПФ и прямых антикоагулянтов при коронарной болезни сердца
- Эффективность лечения диабета при коронарной болезни сердца
- Эффективность лечения метаболического синдрома при коронарной болезни сердца
