Эффективность лечения диабета при коронарной болезни сердца
а) Рапространенность сахарного диабета (СД). В США 21 млн (или 7%) населения страдают СД, причем в 90% случаев это СД-2. Приблизительно 30% больных СД не знают, что они больны. Распространенность СД увеличилась в течение последних 10 лет, что может быть следствием увеличения ИМТ. Другой тревожной тенденцией является рост СД-2 (ранее называвшегося СД взрослых) среди детей; число новых случаев на некоторых территориях США составляет > 30%. Если такие тенденции сохранятся, то больше чем у 1 из 3 чел., родившихся в 2000 г., в течение их жизни разовьется СД-2 .
б) Ассоциированный риск. Диабет является мощным ФР атеросклеротических заболеваний, их осложнений и кардиоваскулярной смерти. Среди лиц в возрасте 40 лет КБС является ведущей причиной смерти мужчин и женщин, страдающих СД.
Исследование репрезентативной национальной когорты взрослых больных СД показывает, что в 69% свидетельств о смерти указана болезнь сердца. В течение 10-летнего наблюдения в рамках исследования Health Professionals Follow-Up Study относительные многофакторные риски фатальной КБС составили 3,84 (95% ДИ 3,12-4,71) для тех, у кого был только СД, 7,88 (95% ДИ 6,86-9,05) — для тех, кто перенес только ИМ, и 13,41 (95% ДИ 10,49-17,16) — для тех, у кого были оба заболевания, по сравнению с тем, у кого на начало наблюдения не было ни СД, ни ИМ.
Аналогичные, хотя не столь выраженные ассоциации наблюдались у женщин в исследовании Nurses' Health Study с периодом наблюдения 20 лет. СД у женщин оказывает более сильный эффект на риск КБС, чем у мужчин; женщины с СД имеют более высокий риск смерти от коронарной болезни сердца (КБС).
Согласно данным, риск фатального исхода КБС у лиц, страдающих СД, но не имеющих задокументированной КБС, столь же высок, как и у лиц с задокументированной КБС, но без СД. Однако этот факт остается предметом споров, за исключением, пожалуй, одного исследования, показавшего, что у мужчин наличие КБС свидетельствует о более высоком риске смерти от КБС, чем от СД, тогда как у женщин с СД более высокий риск ассоциируется с КБС.
Таким образом, больных СД следует рассматривать как лиц с высоким риском КБС, несмотря на наличие или отсутствие других ФР; более того, больные СД с хорошо контролируемым уровнем HbA1C имеют более низкий сосудистый риск, чем лица с плохим контролем этого показателя.
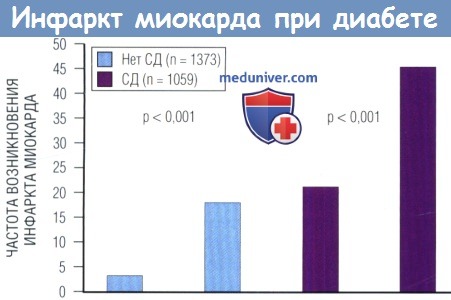
Данные наблюдения в течение 7 лет в ходе популяционного исследования в Финляндии демонстрируют значительное повышение риска первого или повторного инфаркта миокарда (ИМ) у пациентов с СД по сравнению с лицами без СД.
У пациентов с СД без инфаркта миокарда в анамнезе риск первого инфаркта миокарда почти такой же, как у пациентов без СД, перенесших инфаркт миокарда.
Эти данные подтверждают рекомендации America Diabetes Association, что лечить пациентов с диабетом надо так же, как пациентов, уже имеющих заболевания коронарных артерий.
в) Польза лечения сахарного диабета (СД). Поддержание нормогликемии может снизить риск микроваскулярных поражений почек и глаз. Однако данных, свидетельствующих о снижении риска коронарной болезни сердца (КБС) с помощью жесткого контроля гликемии, недостаточно. В исследовании DCCT очевидное снижение числа коронарных событий среди пациентов с СД-1, которым была назначена интенсивная терапия, не достигло статистической значимости при проведении обновленного анализа, возможно вследствие относительно небольшого числа событий в относительно молодой когорте.
При СД-2 гипогликемические препараты per os и инсулин могут улучшить гликемический контроль, но их роль в снижении риска макрососудистых осложнений остается неясной. Исследования ASCOT-BPLA и НОРЕ показали, что лечение ИАПФ может снизить появление новых случаев СД, но это не было подтверждено в проспективном исследовании DREAM, которое было призвано прямо ответить на этот вопрос. С другой стороны, в том же исследовании было выявлено, что росиглитазон (препарат, обычно используемый для лечения СД-2) может замедлить начало явного СД, хотя долговременная польза такого подхода остается неизвестной.
«Агрессивные» многофакторные вмешательства при СД эффективны в снижении событий КБС. В исследовании 160 пациентов с СД-2 и МАУ, которым была назначена обычная или интенсивная терапия (изменение образа жизни и фармакологические вмешательства были направлены на поддержание НЬА1C. < 6,5%, ОХС < 175 мг/дл, ТГ < 150 мг/дл и АД < 130/80 мм рт. ст.), частота СССоб снизилась на > 50% за период наблюдения > 8 лет (ОР 0,47; 95% ДИ 0,24-0,73).
Учитывая благоприятные результаты у больных СД, принимавших участие в исследованиях по снижению сердечно-сосудистого события (СССоб) с помощью статинов, аспирина и ИАПФ, все же необходимо подчеркнуть важность изменения образа жизни. Необходимо также улучшение скрининга, если мы хотим, чтобы больные СД получили пользу от этих достижений. В исследовании Medicare у 50% больных СД не оценивали уровень липидов [91]. Наиболее важным в отношении ССЗ является анализ подгрупп в больших плацебо-контролируемых исследованиях ХС- и ТГ-снижающей терапии, которые показали, что польза такой терапии одинакова как у больных СД, так и у пациентов без СД.
г) Руководства и рекомендации по контролю сахарного диабета (СД). Диета и физические тренировки являются интегральными компонентами лечения больных СД. У многих пациентов с СД-2 гликемический контроль может быть достигнут путем умеренного снижения массы тела с помощью диеты и повышения физической активности (ФА).
В противоположность больным СД-1 у больных СД-2 вероятность наличия множественных кардиоваскулярных ФР значительно выше, чем в общей популяции. Таким образом, больным СД нужна «агрессивная» модификация ассоциированных ФР, включающая лечение АГ, снижение уровня ХС и массы тела, а увеличение физической активности является чрезвычайно важным в снижении риска коронарной болезни сердца (КБС).
В руководстве American Diabetes Association рекомендуется лечить больных СД с АГ до целевого уровня АД < 130/80 мм рт. ст. Пациентам с пограничными значениями (САД < 139 мм рт. ст. или ДАД < 89 мм рт. ст.) необходимо рекомендовать изменение образа жизни и поведенческую терапию в течение 3 мес.
Если САД > 140 мм рг. ст. или ДАД > 90 мм рт. ст., нужна лекарственная терапия ИАПФ или БРА. Современные рекомендации NCEP считают СД эквивалентом КБС. Таким образом, для больных СД даже без КБС целевой уровень ХС ЛИП < 100 мг/дл. Сначала нужно изменить образ жизни, а затем назначить статины (при необходимости), которые при исходном уровне ХС ЛИП > 130 мг/дл могут быть назначены сразу. Если уровень ХС ЛВП < 40 мг/дл, можно использовать фибрат. Снижение массы тела и улучшение гликемического контроля являются начальной терапией при ГТГ. Дополнительной терапией для снижения ТГ могут быть высокие дозы статинов (для лиц с одновременно повышенным уровнями ХС ЛНП и ТГ), фибраты или ниацин. Применение препаратов, угнетающих абсорбцию холестерина в кишечнике, например эзетемиба, также приводит к повышению уровня ХС ЛВП, однако данных о снижении этим препаратом числа СССоб как при монотерапии, так и в комбинации пока нет.
American Diabetes Association также рекомендует ежедневное употребление малых доз аспирина больными СД с признаками заболеваний больших сосудов (например, перенесшими ИМ, сосудистое шунтирование, мозговой инсульт (МИ) или транзиторная ишемическая атака (ТИА), имеющими ЗПА, перемежающуюся хромоту, стенокардию), а также для пациентов > 40 лет без признаков сердечно-сосудистого заболевания (ССЗ) или имеющих высокий ССР вследствие курения, ГХС, АГ или ожирения.
- Читать "Эффективность лечения метаболического синдрома при коронарной болезни сердца"
Оглавление темы "Эффективность профилактики коронарной болезни сердца (КБС)":- Оценка риска коронарной болезни сердца (КБС) в офисе
- Классификация факторов риска коронарной болезни сердца - классы ФР
- Эффективность отказа от курения при коронарной болезни сердца (КБС)
- Эффективность контроля уровня холестерина при коронарной болезни сердца (КБС)
- Эффективность контроля артериального давления при коронарной болезни сердца (КБС)
- Эффективность приема аспирина при коронарной болезни сердца (КБС)
- Эффективность приема β-адреноблокаторов при коронарной болезни сердца
- Эффективность приема ингибиторов АПФ и прямых антикоагулянтов при коронарной болезни сердца
- Эффективность лечения диабета при коронарной болезни сердца
- Эффективность лечения метаболического синдрома при коронарной болезни сердца
