Новые антитромботические препараты
Потенциальные недостатки терапии нефракционированным гепарином (НФГ) зависят от процесса подавления антитромбином III активности тромбина, чувствительности к фактору 4 тромбоцитов, невозможности подавления активности тромбина, связанного с тромбом, различных реакций на терапию у разных больных, а также необходимости частого мониторинга показателя АЧТВ. В попытке преодолеть указанные проблемы терапии НФГ были разработаны новые антитромботические препараты.
а) Гирудин и бивалирудин. При изучении терапии прямыми ингибиторами тромбина, такими как гирудин и бивалирудин, в сравнении с применением нефракционированным гепарином (НФГ), который используют как дополнение к фибринолизу, снижения показателей смертности отмечено не было. При терапии прямыми ингибиторами тромбина вероятность повторного ИМ снижается на 25-30% по сравнению с таковой при лечении гепарином, но данный эффект наблюдается только во время терапии и уменьшается в несколько раз с течением времени. Необходимо также отметить, что применение и гирудина, и бивалирудина на фоне терапии фибринолитиками в сравнении с гепарином чаще вызывает массивные кровотечения.
б) Низкомолекулярные гепарины (НМГ). Низкомолекулярные гепарины (НМГ) имеют ряд преимуществ: стабильный антикоагулянтный эффект, высокую биодоступность, простой путь введения (подкожно), а также высокий коэффициент анги-Ха/анти-IIа, обеспечивающий блокаду коагуляции на ранних этапах, что, в свою очередь, приводит к значительному снижению образования тромбина. В сравнении с НФГ частота ранней (в пределах 60-90 мин) реперфузии инфаркт-связанной КА, диагностированной либо при выполнении КАГ, либо неинвазивным путем, не зависит от применения НМГ.
Тем не менее частота повторной окклюзии инфаркт-связанной КА, рецидива ИМ или возвратной ишемии при применении НМГ снижается.
В исследовании CREATE (Clinical Trial of Reviparin and Metabolic Modulation in Acute Myocardial Infarction Treatment Evaluation) изучали эффекты НМГ ревипарина в сравнении с плацебо у 15 570 больных ИМ, из которых 73% была выполнена ФЛТ (в основном нефибрин-специфичным препаратом). Первичной комбинированной конечной точкой были смерть, повторный ИМ или инсульт. В исследовании отмечено снижение частоты первичной конечной точки на 13% как в течение 7 сут (р = 0,005), так и в течение 30 сут (р = 0,001) при назначении ревипарина. В исследовании AMI-SK (Acute Myocardial Infarction-streptokinase) было показано, что эволюция сегмента ST при регистрации ЭКГ на 90-й и 180-й мин от начала лечения стрептокиназой, а также выявляемая при ангиографии проходимость артерии улучшились при назначении ревипарина по сравнению с плацебо.
Эти наблюдения легли в основу концепции необходимости назначения антитромбиновой терапии при выполнении фармакологической реперфузии, а также показали клиническую эффективность НМГ при ИМ↑ST.
В исследовании ASSENT-3 сравнивали терапию НФГ и эноксапарином — 30 мг в/в болюсно, далее подкожное (п/к) введение в дозе 1 мг/кг каждые 12 час до выписки из стационара. Комбинированная конечная точка включала смерть в течение 30 сут, повторный ИМ или развитие постинфарктной ишемии миокарда во время стационарного лечения. Было отмечено снижение конечной точки на 15,4% в группе НФГ и на 11,4% — в группе эноксапарина (ОР 0,74; 95% ДИ 0,63-0,87). Частота внутричерепного кровоизлияния была одинаковой (0,93% в группе НФГ vs 0,88% в группе эноксапарина, р = 0,98). В исследовании ASSENT-3 PLUS также сравнивали НФГ с эноксапарином, но терапию начинали на догоспитальном этапе.
Комбинированная конечная точка включала смерть в течение 30 сут, развитие повторного ИМ или постинфарктной ишемии миокарда во время стационарного лечения. Было отмечено снижение конечной точки на 17,4% в группе НФГ и на 14,2% — в группе эноксапарина (р = 0,08). Представляют интерес данные об увеличении частоты внутричерепных кровоизлияний в исследовании ASSENT-3 PLUS в группе пациентов, получавших эноксапарин, по сравнению с группой НФГ (2,2% vs 1%, р = 0,05). Увеличение частоты кровоизлияний в исследовании ASSENT-3 PLUS было преимущественно среди пациентов > 75 лет (0,8% в группе НФГ vs 6,7% в группе эноксапарина, р = 0,01).
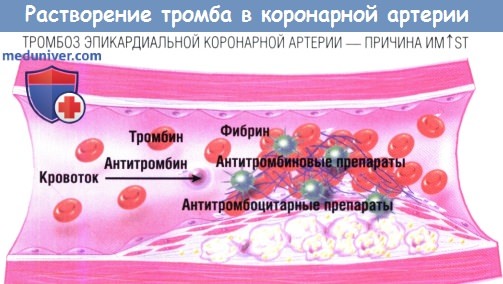
На рисунке показан схематический вид продольного разреза инфаркт-связанной артерии на уровне обструктивного тромбоза.
Вслед за повреждением уязвимой АБ (внизу в центре) активируется каскад коагуляции, который неизменно ведет к осаждению фибриновых волокон (голубые изогнутые линии);
тромбоциты активируются и начинают склеиваться, меняя форму с плоских дисков (неактивное состояние) на шарообразную, с шипами (зеленые сферы), означающую их активацию и агрегацию.
Сеть фибриновых волокон и склеенных тромбоцитов препятствует кровотоку (переход из нормального кровотока в левой части рисунка к обструктивному — в правой части)
в инфаркт-связанной артерии, что соответствует значению TIMI-0 при ангиографии. Фармакологическая реперфузия является комплексным подходом,
который включает применение фибринолитических средств, разрушающих фибрин, антитромбиновых препаратов, которые ингибируют образование тромбина и его активность, и антитромбоцитарную терапию.
ИМ↑ST — инфаркт миокарда с подъемом сегмента ST.
В двойном слепом контролируемом исследовании ExTRACT-TIMI-25 (Enoxaparin and Thrombolysis Reperfusion for Acute Myocardial Infarction Treatment-Thrombolysis in Myocardial Infarction) изучали гипотезу, что назначение эноксапарина в течение периода госпитализации более эффективно, чем стандартная схема лечения НФГ через 48 час после фибринолиза. Терапию эноксапарином подбирали с учетом возраста пациента и состояния функции почек.
Пациентам < 75 лет эноксапарин (или соответствующее плацебо) назначали в стандартной дозе — 30 мг в/в болюсом, далее через 15 мин п/к в дозе 1 мг/кг с поддерживающими дозами каждые 12 час. Пациентам в возрасте > 75 лет в/в болюс не вводили, доза п/к инъекции была уменьшена до 0,75 мг/кг с поддерживающими дозами каждые 12 час.
Первичная конечная точка (смерть или развитие повторного ИМ в течение 30 сут) была зарегистрирована у 12% больных в группе НФГ и у 9,9% — в группе эноксапарина (снижение относительного риска на 17%, р < 0,001). Нефатальный ИМ зарегистрирован у 4,5% пациентов, получавших НФГ, и у 3% — в группе эноксапарина (снижение относительного риска на 33%, р < 0,001).
Умерло 7,5% пациентов в группе НФГ и 6,9% -- в группе эноксапарина (р = 0,11). Комбинированная конечная точка (смерть, нефатальный ИМ или срочная реваскуляризация) была зарегистрирована у 14,5% больных, находившихся на терапии НФГ, и у 11,7% — в группе эноксапарина (р < 0,001); частота массивных кровотечений составила 1,4 и 2,1% соответственно (р < 0,001).
Комбинированная конечная точка, включавшая все случаи смерти и пефагальных внутричерепных кровоизлияний (показатель чистой клинической пользы), отмечена у 12,2% пациентов, получавших НФГ, и у 10,1% — в группе энокса-парипа (р < 0,001).
в) Антагонисты фактора Xa. В исследовании OASIS-6 (Organization to Assess Strategies for Ischemic Syndromes) оценивали эффективность селективного ингибитора фактора Ха фондапаринукса (2,5 мг п/к) у 12 092 пациентов с ИМ↑ST.
Дизайн исследования предусматривал сравнение терапии фондапаринуксом в течение 8 сут с применением плацебо у пациентов, которым не показано назначение НФГ (1-я ветвь исследования), а также сравнение с пациентами, которым по назначению врача вводили НФГ в течение 48 час (2-я ветвь исследования). Первичная конечная точка, включавшая все случаи смерти и рецидивов ИМ, наблюдалась у 14% больных в группе плацебо и у 11,2% — в группе фондапаринукса (1-я ветвь исследования) (ОР 0,79; ДИ 0,68-0,92), а также у 8,7% получавших гепарин и у 8,3% получавших фондапаринукс (ОР 0,96; ДИ 0,81-1,13).
Таким образом, было доказано, что фондапаринукс более эффективен, чем плацебо (1-я ветвь исследования), однако показал схожие результаты с терапией НФГ (2-я ветвь исследования). Исходы у пациентов во 2-й ветви исследования, получавших фондапаринукс, которым была выполнена ЧКВ, были немного хуже, чем у пациентов, находившихся на терапии гепарином, что, вероятно, было обусловлено повышенным риском тромбоза катетера, который возможен, если фондапаринукс назначают без дополнительного применения другого антитромбинового средства, обладающего активностью против фактора IIа.
Острые кровоизлияния в течение 9 сут наблюдались у 1,3% пациентов в группе контроля и у 1% — в группе фондапаринукса (р = 0,13).
- Читать "Советы по проведению антитромбиновой терапии"
Оглавление темы "Лечение инфаркта миокарда.":- Советы по фибринолитической терапии
- Катетерная и химическая реперфузия при инфаркте миокарда
- Выбор метода реперфузия при инфаркте миокарда
- Антитромбиновая терапия при инфаркте миокарда
- Новые антитромботические препараты
- Советы по проведению антитромбиновой терапии
- Антитромбоцитарная терапия при инфаркте миокарда
- Советы по проведению антитромбоцитарной терапии
- Схема лечения инфаркта миокарда в стационаре (отделении для коронарных больных)
- Бета-адреноблокаторы в лечении инфаркта миокарда
