Советы по проведению антитромбиновой терапии
Поскольку тромбин играет ключевую роль в патогенезе ИМ↑ST, антитромбиновая терапия является важным вмешательством. У пациентов, получающих фибринолитическую терапию (ФЛТ), доказана эффективность лечения гепарином в/в по следующей схеме: болюс из расчета 60 ЕД/кг при максимальной общей дозе 4000 ЕД с последующей инфузией со скоростью 12 ЕД/кг/час при максимальной общей дозе до 1000 ЕД/час в течение 48 час.
Однако в/в введение нефракционированного гепарина (НФГ) посредством инфузии неудобно и требует частого контроля АЧТВ для титрования дозы с целью достижения адекватного уровня активности ангикоагуляционной системы. В связи с этим весьма значительный интерес представляют перспективы альтернативной терапии нефракционированным гепарином (НФГ).
Как показали исследования ExTRACT-TIMI-25 и OASIS-6, назначение антитромбина в течение более продолжигельного времени при стационарном лечении имеет больше преимуществ по сравнению с использовавшейся ранее схемой лечения НФГ в течение 48 час, за исключением случаев, когда есть четкие противопоказания в отношении продолжительной антикоагуляции.
Учитывая преимущества схемы лечения эноксапарином в сравнении с применением нефракционированного гепарина (НФГ) в течение 48 час, а также простоту применения эноксапарина (п/к инъекции) и легкость перехода от терапии в клинической практике к терапии во время ЧКВ при ИМ↑ST (эноксапарин можно использовать и при инвазивных процедурах), в настоящее время эноксапарин является наиболее востребованным препаратом из группы антитромбинов, применяемым при фибринолизе.
Преимущества применения эноксапарина в сравнении с нефракционированным гепарином (НФГ) очевидны и не зависят от того, с каким фибринолитиком используют эноксапарин (стрептокиназой или фибрин-специфичным препаратом) и у каких групп пациентов. Пациентам в возрасте < 75 лет эноксапарин следует вводить в/в болюсом 30 мг, затем продолжать п/к введение препарата в дозе 1 мг/кг каждые 12 час. У пациентов > 75 лет от введения начального болюса необходимо воздержаться, поддерживающая доза должна составлять 0,75 мг/кг каждые 12 час.
Если ККр < 30 мл/мин, поддерживающая доза должна быть 1 мг/кг, введение необходимо продолжать с периодичностью 1 раз в 24 час.
Неоднозначным остается значение фондапаринукса в лечении пациентов с ИМ↑ST. Как и предполагалось, фон-дапаринукс показал свое преимущество в сравнении с плацебо, по данным исследования OASIS-6. Однако в условиях современной клинической практики в лечении ИМ↑ST активно применяют антитромбины, поэтому сравнение препарата с плацебо не вполне уместно.
Несмотря на то что возможность вводить препарат 1 раз в день п/к очень привлекательна по сравнению со схемой применения НФГ, необходимость в дополнительном использовании антигромбина с анти-IIа-активностью во время ЧКВ у пациентов, находящихся на терапии фондапаринуксом, значительно усложняет применение этого препарата. Чтобы полностью оценить возможности фондапаринукса в лечении пациентов с ИМ↑ST необходимо получить данные об оптимальных дозах антитромбиновых препаратов, назначаемых дополнительно на время катетеризации, а также изучить отношение риск-польза применения фондапаринукса в комбинации с различными фибринолитиками.
У пациентов, страдающих гепарин-индуцированной тромбоцитопенией, следует рассмотреть возможность применения бивалирудина в сочетании со стрептокиназой в качестве альтернативы лечению гепарином. На основании данных, полученных в исследовании HERO-2 (Hirulog and Early Reperfusion or Occlusion), рекомендована следующая схема терапии: введение болюса из расчета 0,25 мг/кг с последующей в/в инфузией в дозе 0,5 мг/ кг/час в течение 12 час и в дозе 0,25 мг/кг/час в течение 36 час.
Скорость инфузии нужно корректировать в соответствии с показателем АЧТВ; при увеличении АЧТВ > 75 сек в первые 12 час лечения скорость инфузии нужно снизить. В настоящее время показанием к назначению бивалирудина является только проведение антикоагулянтной терапии у пациентов с НС, которым планируют выполнить чрескожную коронарную ангиопластику. Однако в свете ограниченных возможностей при лечении пациентов с гепарин-индуцированной тромбоцитопенией следует помнить о рекомендации по применению бивалирудина.
У пациентов, которым предполагают выполнить Kill, препаратом выбора является НФГ. Если пациент находился на альтернативной антитромбиновой терапии, препарат необходимо отменить заблаговременно, чтобы избежать нарушения коагуляции, когда пациент поступит в операционную и будет введен НФГ.
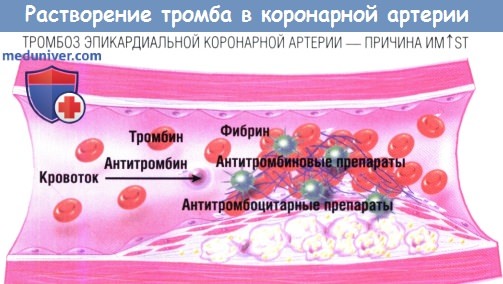
На рисунке показан схематический вид продольного разреза инфаркт-связанной артерии на уровне обструктивного тромбоза.
Вслед за повреждением уязвимой АБ (внизу в центре) активируется каскад коагуляции, который неизменно ведет к осаждению фибриновых волокон (голубые изогнутые линии);
тромбоциты активируются и начинают склеиваться, меняя форму с плоских дисков (неактивное состояние) на шарообразную, с шипами (зеленые сферы), означающую их активацию и агрегацию.
Сеть фибриновых волокон и склеенных тромбоцитов препятствует кровотоку (переход из нормального кровотока в левой части рисунка к обструктивному — в правой части)
в инфаркт-связанной артерии, что соответствует значению TIMI-0 при ангиографии. Фармакологическая реперфузия является комплексным подходом,
который включает применение фибринолитических средств, разрушающих фибрин, антитромбиновых препаратов, которые ингибируют образование тромбина и его активность, и антитромбоцитарную терапию.
ИМ↑ST — инфаркт миокарда с подъемом сегмента ST.
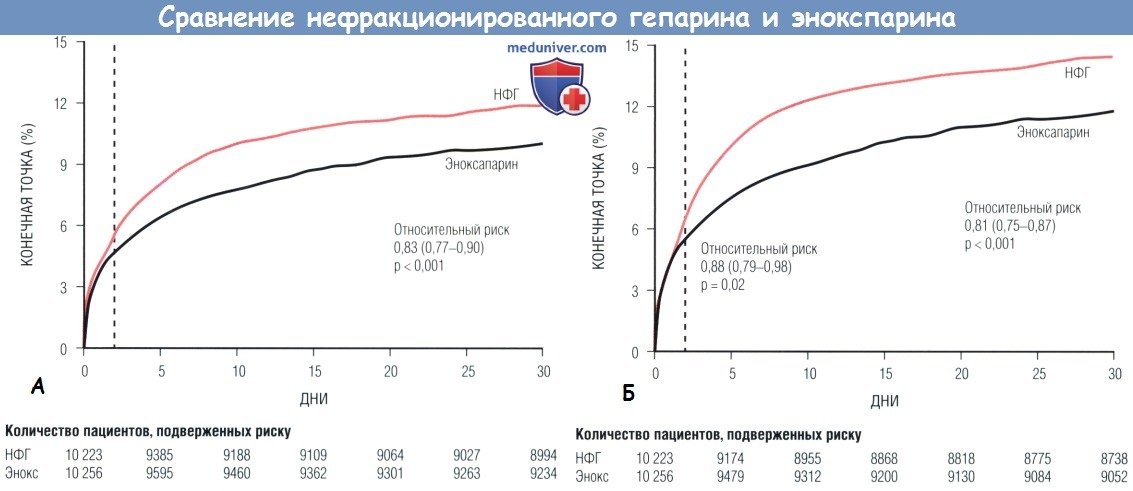
(А) Частота первичных конечных точек (смерть или нефатальный ИМ) за 30 сут была значимо меньшей в группе эноксапарина по сравнению с группой НФГ (9,9% vs 12%, р < 0,001).
Пунктирная вертикальная линия — сравнение показателей на 2-е сут (прямое фармакологическое сравнение). Уже к этому моменту было заметно преимущество эноксапарина.
(Б) Частота основных вторичных конечных точек (смерть, нефатальный ИМ или экстренная реваскуляризация) к 30-м сут была достоверно меньше в группе эноксапарина, чем в группе НФГ (11,7% vs 14,5%, р < 0,001).
Различие было достоверным уже через 48 час лечения (6,1% в группе НФГ vs 5,3% в группе эноксапарина, р = 0,02).
Указанный интервал является временем от рандомизации до развития события или последнего визита во время наблюдения (с интервалами в 24 час).
- Читать "Антитромбоцитарная терапия при инфаркте миокарда"
Оглавление темы "Лечение инфаркта миокарда.":- Советы по фибринолитической терапии
- Катетерная и химическая реперфузия при инфаркте миокарда
- Выбор метода реперфузия при инфаркте миокарда
- Антитромбиновая терапия при инфаркте миокарда
- Новые антитромботические препараты
- Советы по проведению антитромбиновой терапии
- Антитромбоцитарная терапия при инфаркте миокарда
- Советы по проведению антитромбоцитарной терапии
- Схема лечения инфаркта миокарда в стационаре (отделении для коронарных больных)
- Бета-адреноблокаторы в лечении инфаркта миокарда
