Врожденный порок сердца у беременной: тактика ведения, прогноз
В настоящее время большинство болезней сердца у женщин в западных странах имеют врожденный характер, что связано с колоссальным прогрессом в кардиохирургии ВПС за последние 50 лет. Большинство младенцев с ВПС, включая сложные, теперь доживают до зрелого возраста. Некоторые пациентки впервые узнают, что имеют ВПС, при появлении характерных симптомов во время беременности. Другие, которым проводили коррекцию порока, также могут иметь кардиальные проблемы во время беременности. Все пациентки независимо от того, проводили им реконструктивную операцию или нет, должны проходить тщательное обследование и быть предупреждены о возможных рисках при планировании беременности.
а) Дефект межпредсердной перегородки (ДМПП). Вторичный ДМПП — один из наиболее частых ВПС. Пациентки даже с очень большим вторичным ДМПП обычно вынашивают беременность без осложнений в отсутствие ЛГ или ФП. Объемная нагрузка на ПЖ, как правило, переносится хорошо. Пристальное внимание должно быть обращено на вены нижних конечностей беременной, особенно в периродовой период, поскольку ТГВ может вызвать парадоксальную эмболию и инсульт. Предпочтительно перед планированием беременности устранить ДМПП аппаратным или хирургическим способом.
б) Дефект межжелудочковой перегородки (ДМЖП). Пациентки с небольшими дефектами обычно без труда вынашивают беременность. При наличии большого ДМЖП и ЛГ пациентке нужно рекомендовать прервать беременность.
в) Открытый артериальный проток (ОАП). Небольшой ОАП с нормальным или почти нормальным давлением обычно не приводит к гемодинамическим нарушениям во время беременности. При наличии крупного шунта дополнительная нагрузка объемом во время беременности может спровоцировать левожелудочковую недостаточность. В случае ЛГ пациентке необходимо рекомендовать прервать беременность.
г) Аортальный стеноз. Аортальный стеноз у женщин детородного возраста стоит на втором месте по частоте после двухстворчатого АК. До решения вопроса о зачатии следует с помощью двухмерной ЭхоКГ и допплерографии детально оценить состояние клапана и его функцию. Необходимо провести тщательное обследование грудного отдела аорты, поскольку двухстворчатый АК ассоциируется с патологией аорты и даже при нормальной функции клапана возможны расширение аорты и формирование аневризмы ее нисходящего отдела. Беременность противопоказана, если диаметр аорты составляет > 4,5 см.
Небольшой аортальный стеноз пациентки обычно хорошо переносят. Стеноз не имеет симптомов и обеспечивает удовлетворительную ТФН. Умеренный стеноз пациентки иногда переносят хорошо, но их необходимо тщательно обследовать до наступления беременности. В отсутствие симптоматики и изменений интервала ST-T при нагрузочном тесте беременность у пациентки, находящейся под наблюдением, вероятно, будет успешной. Пациенткам с выраженным аортальным стенозом (площадь клапана <1 см2) или средним градиентом давления > 50 мм рт. ст. следует рекомендоват ь отказаться от беременности.
Снижение периферического сопротивления во время беременности увеличивает аортальный градиент и может спровоцировать развитие симптомов. Таким пациенткам назначают постельный режим и β-блокаторы, но может понадобиться и преждевременное родоразрешение. Необходимо сбалансировать риск продолжения беременности и проведения кесарева сечения для будущей матери. Схватки и роды у таких пациенток — особая проблема вследствие резких гемодинамических изменений, в частности быстрого снижения постнагрузки после извлечения младенца. Кровопотери при родах могут вызвать у матери коллапс. Эпидуральную анестезию нужно выполнять очень осторожно и медленно, а спинальной блокады следует избегать из-за потенциального риска гипотензии. Роды проводят с мониторингом центрального венозного давления или с использованием катетера Swan-Ganz, чтобы поддерживать оптимальную гемодинамику. Все эти манипуляции должны быть продолжены но крайней мере в течение 24 час после родов.
В некоторых небольших работах изучали проведение во время беременности чрескожной баллонной аортальной вальвулопластики. Такое вмешательство возможно при соответствующей анатомии клапана и достаточном опыте у интервенционного кардиолога. Лучевую нагрузку на плод можно минимизировать, используя свинцовый экран для защиты брюшной полости и таза беременной. Подобные вмешательства следует проводить в центрах, имеющих большой опыт и хирургическую службу. Если вмешательство выполняют после 26 нед беременности, обязательна акушерская поддержка на случай преждевременных родов.
д) Пульмональный стеноз. Пульмональный стеноз обычно хорошо переносится во время беременности, особенно если давление в ПЖ < 70% от системного давления и сохраняется синусовый ритм. При необходимости выполняют баллонную легочную вальвулопластику с обязательным экранированием плода от излучения.
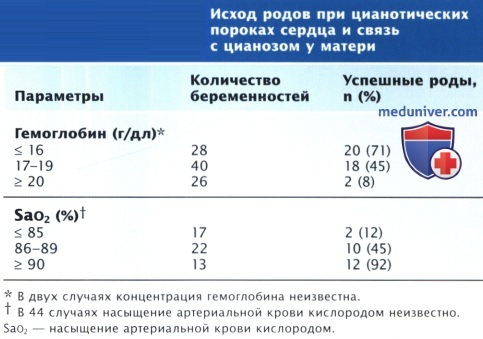
е) Цианотические пороки сердца. Цианоз — риск и для будущей матери, и для плода. Снижение периферического сопротивления, которое происходит во время беременности, усугубляет сброс крови справа налево и может усилить цианоз у матери. Вследствие эритроцитоза, который сопровождает цианоз, повышается риск тромбоза, а женщины, у которых развивается венозный тромбоз, подвержены риску парадоксальной эмболии и инсульта. Гипоксия беременной ведет к выраженной задержке развития плода и снижению выживаемости. Presbitero и соавт. обследовали 44 женщины (96 беременностей), исключая пациенток с синдромом Eisenmenger, и подтвердили выводы более ранних исследований, что цианоз у будущей матери в значительной мере влияет на исходы для плода.
Если насыщение крови кислородом у матери < 85%, выживаемость новорожденных низкая: лишь в 2 случаях из 17 (12%) младенцы рождаются живыми. И наоборот, при насыщении крови кислородом > 90% в 92% случаев беременность завершается успешно. Сердечно-сосудистые осложнения были выявлены только у 14 пациенток (32%). У 8 беременных была СН, у 2 — бактериальный эндокардит, причем во всех случаях они страдали тетрадой Fallot. 2 пациентки имели тромботические осложнения: в 1 случае — легочной локализации, в 1 — церебральной.
Помимо определения степени цианоза у женщин перед наступлением беременности следует обязательно провести оценку функции ПЖ с помощью ЭхоКГ или МРТ. Тип кардиальной патологии у будущей матери также влияет на предрасположенность ребенка к наследованию врожденного заболевания сердца. У женщин с конотрункальными аномалиями (тетрадой или пульмональной атрезией) рекомендуется проводить скрининг на делецию локуса 22qll, имеющую аутосомно-доминантный тип наследования, т.е. потомство в 50% случаев имеет вероятность унаследовать генетический дефект.
1. Тетрада Fallot. Большинству женщин детородного возраста с тетрадой Fallot хирургическую реконструкцию проводят заранее, поэтому они не страдают цианозом. Очень редко встречаются неоперированные взрослые пациентки или те, которым выполнили паллиативное хирургическое шунтирование (например, операцию Blalock-Taussig). В таких случаях беременность может иметь определенный риск в зависимости от степени цианоза. Падение периферического сопротивления усиливает сброс крови справа налево через ДМЖП, усугубляя цианоз, что повышает риск для матери и плода.
У тех пациенток, которым ранее проводили определенные реконструктивные операции, необходимо тщательно оценить любые остаточные нарушения гемодинамики перед тем, как говорить женщине о возможности успешной беременности. Клиническое обследование и ЭхоКГ должны быть нацелены на поиск, например, остаточной пульмональной регургитации, которая часто остается после реконструктивных операций, ведет к дисфункции ПЖ и сочетается с трикуспидальной регургитацией. В этих обстоятельствах женщина может плохо переносить нагрузку объемом, которая отмечается во время беременности, а сопутствующие предсердные и даже желудочковые аритмии могут усиливать гемодинамические сдвиги. Дополнительно следует оценить объемные нарушения типа ДМЖП и АР, а также обструкцию ВОПЖ. Женщинами с успешной хирургической реконструкцией, удовлетворительным объемом выполняемой физической нагрузки и минимальными остаточными проявлениями беременность может переноситься хорошо при условии, что ведение пациентки адекватно ее состоянию.
Генетическую консультацию на предмет делеции 22q11 следует получить до наступления беременности. При отсутствии хромосомных аномалий у родителей и отрицательного семейного анамнеза ВПС риск для ребенка родиться с врожденной кардиальной патологией составляет 5-6% (такой же, как и риск наследования большинства врожденных аномалий сердца).
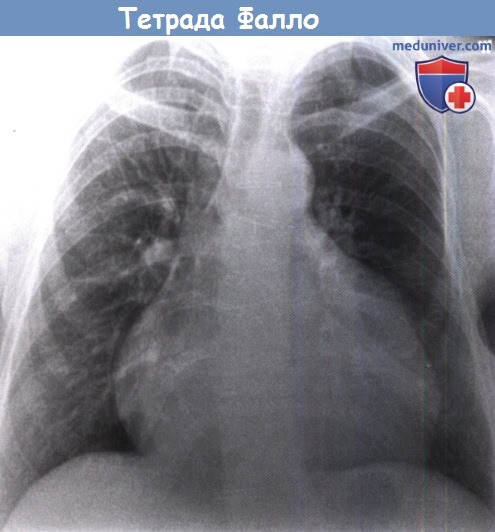
На момент проведения рентгенографии пациентка не знала, что беременна. Отмечались выраженные легочная и трикуспидальная регургитации с короткими эпизодами неустойчивой наджелудочковой тахикардии.
Несмотря на увеличение ПП и ПЖ, беременность завершилась удачно, правда преждевременным родоразрешением.
Впоследствии пациентке провели замену пульмонального клапана и трикуспидальную аннулопластику с хорошими результатами.
Если бы пациентка получила консультацию до беременности, то оперативное лечение ей было бы выполнено заблаговременно.
2. Аномалия Ebstein. Сохранность беременности у пациенток с этой аномалией зависит от размеров и функции ПЖ, степени трикуспидальной регургитации и наличия или отсутствия предсердного шунтирования. Последнее выявляют у 50% пациенток. Если в состоянии покоя цианоз выражен, риск значительно возрастает. Предсердное шунтирование — дополнительный потенциальный риск инсульта в результате парадоксальной эмболии, поэтому пристальное внимание должно быть обращено на вены нижних конечностей пациентки на предмет ТГВ. На фоне аномалии Ebstein предсердные аритмии во время беременности могут переноситься плохо, обычно наблюдаются ФП и тахикардия re-entry. Добавочные пути, вызывающие преждевременное возбуждение, могут провоцировать частые тахикардии, которые ухудшают недостаточную функцию ПЖ.
3. Врожденно корригированная транспозиция. Пациентки с этой аномалией имеют атриовентрикулярную или вентрикулоартериальную дискордантность, поэтому системным желудочком является морфологически правый желудочек. Пациентки успешно вынашивают беременность, пока ФВ системного желудочка остается сохранной и нет значимых сопутствующих аномалий. Наиболее частая их них — регургитация на системном АВ-клапане (трикуспидальном), которая вносит свой вклад в системную дисфункцию желудочков. Другие нарушения, например ДМЖП, легочный стеноз и полная блокада сердца, могут сосуществовать и снижать возможность благополучного вынашивания беременности.
- Читать "Легочная гипертензия у беременной: тактика ведения, прогноз"
Редактор: Искандер Милевски. Дата публикации: 24.1.2019
- Сердечно-сосудистые болезни у беременных: распространенность, частота
- Диагностика болезней сердца у беременных
- Тактика ведения при болезни сердца у беременной
- Врожденный порок сердца у беременной: тактика ведения, прогноз
- Легочная гипертензия у беременной: тактика ведения, прогноз
- Ревматические приобретенные пороки сердца у беременной: тактика ведения, прогноз
- Болезни соединительной ткани у беременной: тактика ведения, прогноз
- Кардиомиопатия у беременной: тактика ведения, прогноз
- Артериальная гипертензия (АГ) у беременной: тактика ведения, прогноз
- ИБС, аритмии у беременной: тактика ведения, прогноз
