Сердечно-сосудистые болезни у беременных: распространенность, частота
Приблизительно 2% беременностей протекают на фоне сердечно-сосудистых заболеваний (ССЗ) будущей матери, что обусловливает повышенный риск как для нее, так и для плода. Большинство женщин с сердечно-сосудистыми заболеваниями (ССЗ) могут выносить ребенка при условии соответствующего ведения, но необходимо тщательное обследование перед планированием беременности. Иногда болезни сердца впервые проявляются во время беременности, поскольку изменения гемодинамики могут повлиять на ограниченный кардиальный резерв.
И наоборот, нормально протекающая беременность может маскировать симптомы и признаки сердечной патологии. Предобморочные состояния, головокружение, одышка, периферические отеки и даже синкопе часто наблюдаются во время нормальной беременности, и врач может не заподозрить заболевание сердца. Таким образом, важно понимать, что необходимо тщательное кардиологическое обследование беременных пациенток. Для врачей, консультирующих пациенток с сердечными заболеваниями о потенциальных рисках беременности, крайне важно всесторонне изучить существующую патологию, а также учесть гемодинамические изменения, которые могут появиться на разных сроках беременности.
В связи со снижением заболеваемости ревматическими болезнями сердца в западных странах основная кардиальная патология у беременных имеет врожденный характер. К другим проблемам, связанным с сердечно-сосудистой системой, можно отнести КМП (дилатационную и гипертрофическую), а также пороки клапанов — пролапс двустворчатого аортального и митрального клапанов. Реже встречаются АГ и ИБС. Врач в подобном случае должен предоставить будущей матери полную информацию о возможности выносить ею ребенка и обсудить риски для нее и плода.
Таких женщин следует наблюдать в отделениях патологии беременности как пациенток высокого риска (провести клиническое обследование, регистрацию ЭКГ и рентгенографию грудной клетки).
ЭхоКГ помогает детально оценить функцию миокарда, пороки клапанов и измерить легочное давление. У пациенток с ВПС ощущение нормальной жизнедеятельности может быть искажено, поэтому для определения истинной функциональной аэробной способности полезна нагрузочная проба. Маловероятно, что пациентки, которые не могут достичь > 70% ожидаемого уровня функциональных аэробных возможностей, смогут выносить ребенка. Важно собрать подробный семейный анамнез, чтобы выяснить, были ли в роду какие-либо врожденные болезни сердца. Генетическую консультацию также можно рассматривать как необходимый этап.
Оптимально, если подробное обсуждение рисков для будущей матери и плода проводят в период консультаций до зачатия, но если оно уже произошло и пациентка хочет сохранить беременность, стратегию ее ведения и кратность посещений определяет кардиолог, а также разрабатывает тактику на период схваток и родов.
Многоцентровое исследование, проведенное в Канаде, показало, что кардиальный риск у будущих матерей можно спрогнозировать с помощью шкалы риска. Предикторы кардиальных осложнений у беременных: (1) предшествующие кардиальные события (например, СН, ТИА или инсульт до беременности) или аритмии; (2) исходный ФК > II ФК NYHA или цианоз; (3) обструкция в левых отделах сердца (площадь просвета МК < 2 см2, АК < 1,5 см2 или пиковый градиент ВОАЖ > 30 мм рт. ст. по данным ЭхоКГ); (4) сниженная глобальная систолическая функция желудочков (ФВ < 40%).
В указанном исследовании каждой из 599 беременностей был присвоен 1 балл при наличии одного из предикторов. Ни одна из беременностей не получила более 3 баллов. Оцениваемый риск кардиальных событий во время беременности при 0,1 и > 1 балла составил 5, 27 и 75% соответственно. Было решено, что пациентки с низким кардиальным риском (равным 0) могут безопасно рожать в обычных родильных домах, а имеющие промежуточный или высокий риск (1 балл и более) — в специализированных центрах.
Во время беременности рекомендуется мультидисциплинарный подход в тесном взаимодействии с акушером, чтобы спланировать оптимальный способ родовспоможения, сроки и место родов. Ведение пациенток должно быть ориентировано на их индивидуальные особенности. Во время беременности рост и созревание плода мониторирует акушерская команда, а женщинам с ВПС рекомендуется проводить ЭхоКГ плода на 22-26-й неделе гестации, чтобы определить, есть ли у него врожденная аномалия сердца.
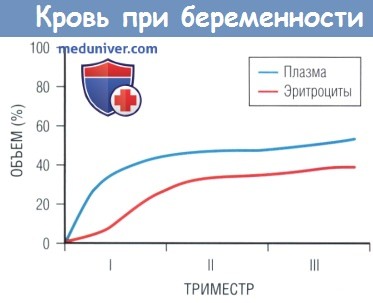
Объем плазмы повышается на 50% от начального уровня ко II триместру и затем достигает плато, которое сохраняется до наступления родов.
а) Изменения во время беременности. Гемодинамические изменения появляются рано (в I триместре) и очень выраженны. Объем плазмы начинает нарастать на 6-й неделе беременности и ко II триместру превышает исходный на 50%. Затем он достигает плато, которое сохраняется до родов. Следом за увеличением объема плазмы крови происходит менее значительное увеличение массы эритроцитов, что в результате приводит к относительной анемии беременных. ЧСС повышается до 20% выше исходного уровня, чтобы обеспечить рост СВ. С ростом плаценты усиливается кровоток в матке и наблюдается снижение периферического сопротивления.
Это снижение может приводить к некоторому падению АД, что также наблюдается в I триместре. Повышается давление в нижних конечностях, поэтому до 80% здоровых беременных женщин страдают от отеков стоп. Адаптивные изменения при нормально протекающей беременности приводят к повышению СВ, что наблюдается уже в I триместре, а к концу II триместра он повышается на 30-50% выше исходного уровня.
Такие гемодинамические изменения могут привести к проблемам у матерей с заболеванием сердца. Дополнительная нагрузка объемом может заметно ухудшить состояние пациента с нарушенной функцией желудочков и ограниченным кардиальным резервом. Стенотические поражения клапанов (например, аортальный стеноз) значительно хуже переносятся беременными, чем регургитации, поскольку снижение периферического сопротивления усиливает градиент на АК. Подобным образом тахикардия во время беременности уменьшает время диастолического наполнения у пациентов с митральным стенозом, что приводит к повышению давления в ЛП. Напротив, при МР снижение постнагрузки помогает компенсировать нагрузку объемом на KЖ, которая растет во время беременности.

Артериальное давление (АД) у большинства пациенток остается на прежнем уровне или слегка снижается.
Венозное давление в нижних конечностях повышается, что приводит к отекам нижних конечностей у многих пациенток.
ЛСС — легочное сосудистое сопротивление; ЧСС — частота сердечных сокращений.
б) Изменения гемодинамики во время родов и родоразрешения. Гемодинамические изменения во время родов и родоразрешения скачкообразны. При каждом сокращении матки в системный кровоток выбрасывается до 500 мл крови, что приводит к быстрому увеличению СВ и повышению АД. Во втором периоде схваток СВ обычно повышается на 50% выше исходного и может подняться еще выше во время родоразрешения. При родоразрешении естественным путем кровопотеря составляет 400 мл (для сравнения: при выполнении кесарева сечения кровопотеря составляет 800 мл, что намного опаснее с точки зрения гемодинамики).
После рождения ребенка происходит резкое увеличение венозного возврата, отчасти из-за аутотрансфузии крови из матки, а также вследствие того, что плод больше не пережимает нижнюю полую вену. Аутотрансфузия крови продолжается в течение 24-72 час после родоразрешения, тогда и может развиться отек легких.
Учитывая возможность таких резких изменений, для пациенток высокого риска с кардиальной патологией обязателен мультидисциплинарный подход в период родов и родоразрешения. Кардиолог и акушер должны работать в тесной связке с анестезиологом, чтобы определить менее опасный способ родоразрешения.
Для многих пациенток с заболеваниями сердца естественные роды возможны и предпочтительны, а кесарево сечение выполняют лишь по акушерским показаниям. Исключением являются пациентки, получающие антикоагулянтную терапию варфарином, поскольку плод также находится под действием антикоагулянтов, а естественные роды несут повышенный риск внутричерепного кровотечения у плода. Кесарево сечение также может быть показано пациенткам с непрочной расширенной аортой (например, при синдроме Marfan), тяжелой АГ или выраженным обструктивным поражением, например аортальным стенозом.
Пациентки высокого риска должны рожать в центрах, компетенция которых позволяет мониторировать гемодинамические изменения во время родов и родоразрешения и при необходимости проводить ин тервенционные вмешательства. Если способом родоразрешения выбран естественный путь, следует вести постоянный мониторинг состояния матери и плода с помощью ЭхоКГ.
Роды можно проводить в положении беременной на левом боку, чтобы плод не пережимал нижнюю полую вену, что будет способствовать поддержанию венозного возврата. Во втором периоде родов при необходимости следует использовать методы родовспоможения (например, щипцы или вакуумную экстракцию), чтобы избежать длительных родов. Кровопотеря и объем циркулирующей крови должны быть быстро восполнены. У пациенток с ослабленной гемодинамикой для ее оптимизации рекомендуется установка катетера в ЛА по методу Swan-Ganz до начала родов и на период как минимум 24 час после родоразрешения, котла возможно развитие отека легких.
Хотя консенсус по поводу проведения антибиотикопрофилактики в период родов пациенткам с подозрением на инфекционный эндокардит не достигнут, во многих учреждениях при документально подтвержденной бактериемии обычно назначают антибиотики, даже при неосложненных родах.
- Читать "Диагностика болезней сердца у беременных"
Редактор: Искандер Милевски. Дата публикации: 22.1.2019
- Сердечно-сосудистые болезни у беременных: распространенность, частота
- Диагностика болезней сердца у беременных
- Тактика ведения при болезни сердца у беременной
- Врожденный порок сердца у беременной: тактика ведения, прогноз
- Легочная гипертензия у беременной: тактика ведения, прогноз
- Ревматические приобретенные пороки сердца у беременной: тактика ведения, прогноз
- Болезни соединительной ткани у беременной: тактика ведения, прогноз
- Кардиомиопатия у беременной: тактика ведения, прогноз
- Артериальная гипертензия (АГ) у беременной: тактика ведения, прогноз
- ИБС, аритмии у беременной: тактика ведения, прогноз
