Резистентность к антитромбоцитарным препаратам: аспирину, клопидогрелу
Давно известно о существовании неодинаковой реакции организма на применение антитромбоцитарных препаратов. Резистентность к антитромбоцитарным препаратам предполагает неспособность лекарственных средств предупреждать развитие тромботических сосудистых событий в клинике или наличие феномена сниженной активности антитромбоцитарного препарата при проведении лабораторного исследования функциональных свойств тромбоцитов.
Механизмы резистентности к действию аспирина или клопидогрела неясны. В случае аспирина, по-видимому, имеют значение многочисленные клеточные, клинические и генетические факторы. Резистентность к аспирину возникает в 5-40% случаев. Резистентность или сниженная чувствительность к клопидогрелу развивается приблизительно у 30% больных. Активность печеночного фермента Р450 3А4 в большой степени определяет процесс превращения клопидогрела в его активный тиоловый метаболит, который связывается с рецептором АДФ.
Повышение дозы клопидогрела или активности Р450 3А4 может усилить реакцию на применение клопидогрела. Необходимо также учитывать и приверженность пациентов проводимой терапии.
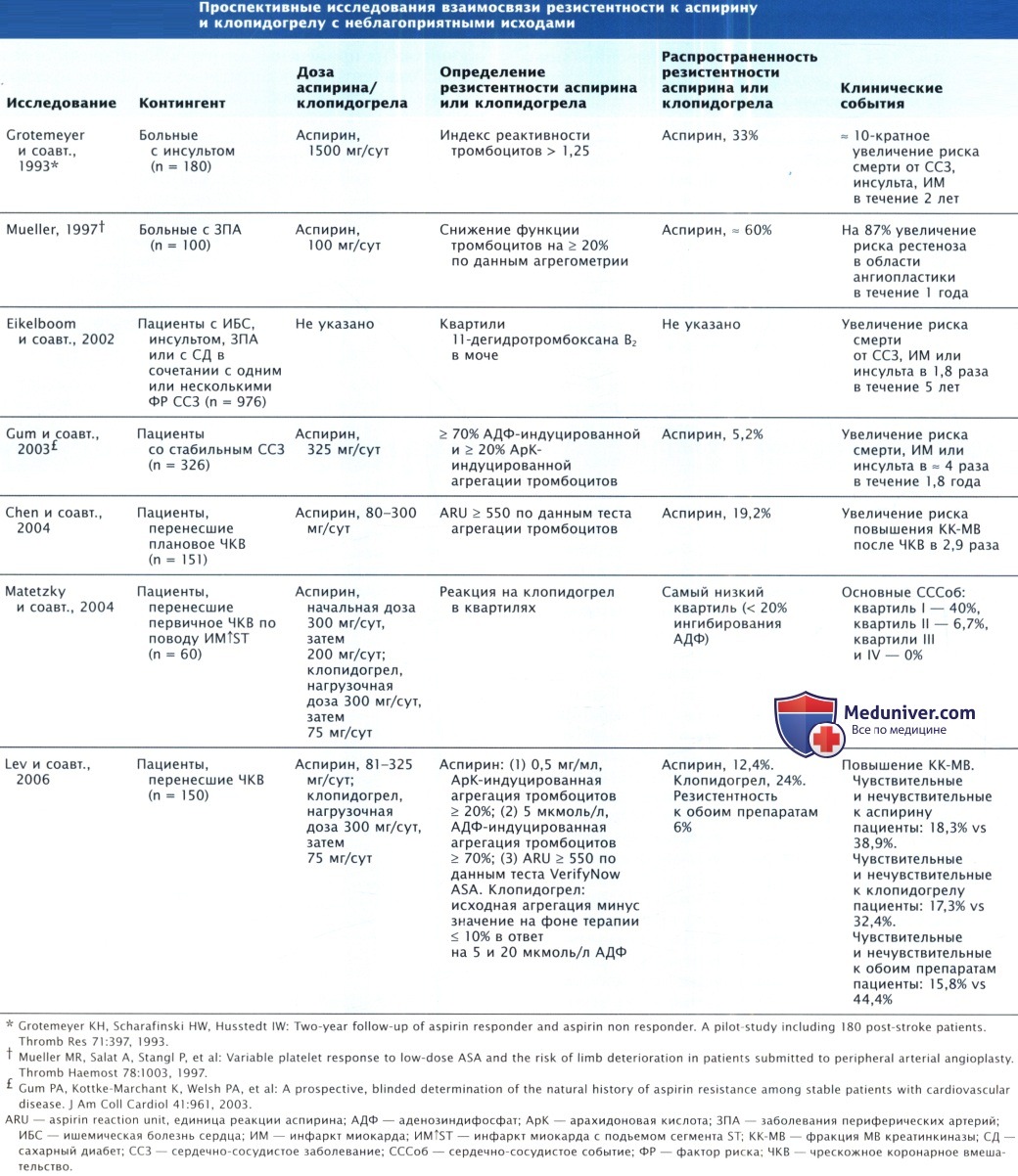
Опубликованы результаты клинических исследований, обнаруживших взаимосвязь между лабораторными признаками резистентности к антитромбоцитарным препаратам и неблагоприятными исходами. В самом крупном исследовании участвовали 976 пациентов с ССЗ или с высоким ССР, получавших аспирин. Чувствительность к аспирину оценивали по квартилям в зависимости от уровня 11-дегидротромбоксана В2 в моче (маркера образования тромбоксана in vivo).
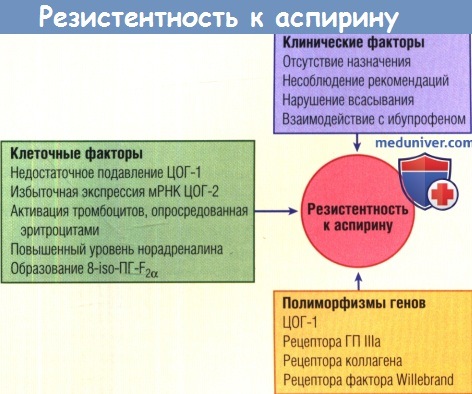
ГП — гликопротеин; мРНК — матричная рибонуклеиновая кислота; ПГ — простагландин; ЦОГ — циклооксигеназа.
Через 5 лет наблюдения в самом высоком квартиле отмечалось возрастание риска ИМ, инсульта и смерти от сердечно-сосудистых причин в 1,8 раза (95% ДИ 1,2-2,7, р = 0,009) по сравнению с пациентами самого низкого квартиля. Риск ИМ (ОШ 2,0; 95% ДИ 1,2-2,7, р = 0,006) и смерти от сердечно-сосудистых причин (ОШ 3,50; 95% ДИ 1,7-7,4, р < 0,001) возрос значительно.
Отсутствие чувствительности к аспирину является, вероятно, также маркером нежелательных исходов у больных после планового ЧКВ, получавших аспирин в дозе 80-300 мг/сут в течение как минимум 7 дней. По данным исследования агрегации тромбоцитов, из 151 больного 29 (19,2%) имели резистентность к аспирину. Несмотря на терапию клопидогрелом в дозе 300 мг за 12 час до проведения процедуры и последующую антикоагуляцию с помощью НФГ, у больных с резистентностью к аспирину отмечено увеличение риска развития некроза миокарда в 2,9 раза по результатам определения КК-МВ по сравнению с пациентами, чувствительными к аспирину.
Число проспективных исследований, оценивавших взаимосвязь чувствительности к клопидогрелу и клинических исходов, существенно меньше. Чувствительность к клопидогрелу и ее связь с прогнозом оценивали у пациентов с ИМ↑ST, которым выполняли первичное ЧКВ.
Больные, получавшие клопидогрел в дозе 300 мг после ЧКВ и затем в дозе 75 мг в течение 3 мес, были стратифицированы в зависимости от процента угнетения АДФ-индуцированной агрегации тромбоцитов (5 моль/л) относительно исходного уровня на 6-й день. Пациентов в первом квартиле считали клопидогрел-резистентными. Через 6 мес наблюдения оказалось, что у этих больных повторные ишемические СССоб возникали значительно чаще (в 40% случаев), чем у пациентов с промежуточным (6,7%) или высоким (0%) уровнем подавления агрегации тромбоцитов. Резистентность к обоим препаратам — клопидогрелу и аспирину — изучали у больных после планового ЧКВ.
По данным световой трансмиссионной агрегометрии частота резистентности к аспирину и клопидогрелу составила 12,7 и 24% соответственно, а резистентности к обоим препаратам — 6%. Было отмечено значительное увеличение частоты случаев повышения КК-МВ у больных с двойной резистентностью и у пациентов, нечувствительных к клопидогрелу, по сравнению с лицами, чувствительными к обоим препаратам и к клопидогрелу.
В ряде исследований были выявлены индивидуальные колебания чувствительности к действию пероральных антитромбоцитарных препаратов. Все большее количество данных свидетельствует о том, что резистентность к этим лекарственным средствам ассоциируется с ростом числа неблагоприятных исходов в различных популяциях больных с атеросклеротическими заболеваниями стабильного и нестабильного течения, а также после вмешательств на коронарных или периферических артериях.
Однако интерпретировать эти результаты следует с осторожностью. Количество больных, принимавших в них участие, невелико, дизайн исследований не позволяет учесть влияние всех сопутствующих факторов. Определение резистентности к препаратам не унифицировано. При изучении терапии аспирином дозы были различными и не был учтен комплаенс. Широкое распространение резистентности к антитромбоцитарным препаратам в клинической практике обусловливает необходимость проведения дополнительных исследований с участием большого числа больных, со стандартизованным определением лекарственной резистентности и применением воспроизводимых методик, что позволит разработать новые стратегии применения этих лекарств для улучшения прогноза.
- Возврат в раздел сайта "кардиология"
Редактор: Искандер Милевски. Дата публикации: 28.2.2019
- Роль, функции тромбина в ходе гемостаза
- Наследственные тромбофилии: виды, причины, механизмы развития
- Приобретенные тромбофилии: виды, причины, механизмы развития
- Контроль лечения гепаринами и их побочные эффекты
- Контроль лечения варфарином (кумадином) и его побочные эффекты
- Ингибиторы тромбина и другие ингибиторы коагуляции
- Тромболитические и фибринолитические препараты
- Антитромбоцитарные препараты: аспирин и другие НПВС
- Антитромбоцитарные препараты: клопидогрел и другие антагонисты рецепторов аденозиндифосфата
- Резистентность к антитромбоцитарным препаратам: аспирину, клопидогрелу
