Время для проведения чрескожного коронарного вмешательства (ЧКВ) при инфаркте миокарда
Целью быстрой реперфузии является восстановление коронарного кровотока и спасение миокарда. Выживаемость больных после тромболитической реперфузии снижается при задержке начала терапии. Однако по сравнению с ТАТ всегда есть объективная задержка начала первичной ЧКВ, связанная с подготовкой к вмешательству. Остаются противоречия в отношении времени проведения реперфузии.
Анализ первичной ангиопластики (n = 27 080) на основе регистра NRMI-2 (National Registry of Myocardial Infarction) показал, что скорректированная госпитальная смертность достоверно не росла с увеличением времени от начала симптомов ИМ до раздувания баллона (время ишемии), но повышалась при увеличении времени «дверь-баллон» (интервал лечения) до > 2 час. Крупное (n = 2635) исследование продемонстрировало увеличение количества больших сердечных событий при задержке проведения ТЛТ, но относительно стабильное число случаев при выполнении первичной ангиопластики. Различие в эффективности реперфузии было проиллюстрировано исследованием Schomig F. и соавт., в котором была показана постоянная степень спасения миокарда при первичном ЧКВ (стентировании), несмотря на увеличение времени ишемии.
Сохранение миокарда при тромболитической терапии (ТЛТ) отчетливо уменьшалось с увеличением времени ишемии, приводя к более очевидному преимуществу первичного ЧКВ и при позднем лечении.
Эти и другие данные позволили прийти к выводу, что польза первичного чрескожного коронарного вмешательства (ЧКВ) менее зависима от времени. Первичное ЧКВ обладает высокой реперфузионной эффективностью, однако возможность достижения кровотока TIMI-3 снижается при задержке времени начала лечения. У пациентов, получающих тромболитик, такие осложнения, как внутричерепное кровоизлияние и разрыв миокарда, прямо зависят от времени задержки терапии.
Первичное чрескожное коронарное вмешательство (ЧКВ) уменьшает количество разрывов миокарда и почти исключает внутричерепные кровоизлияния. Даже позднее ЧКВ может увеличить выживаемость больных, положительно влияя на ремоделирование желудочков, увеличивая электрическую стабильность и обеспечивая коллатеральный кровоток у пациентов с многососудистым поражением.
Понятно, что необходимо очень быстрое восстановление кровотока в инфаркт-зависимой артерии. В анализе результатов первичного ЧКВ у 1843 пациентов, о которых сообщают Brodie D.R. и соавт., время ишемии было важно для выживания пациентов с шоком, но не влияло на смертность пациентов без шока. De Luca G. и соавт. обнаружили, что смертность среди 1791 пациента после первичного ЧКВ (1994-2001) увеличивалась линейно в соответствии со временем ишемии у пациентов высокого риска, но не у пациентов низкого риска. Затем эти результаты были изучены, чтобы определить взаимосвязь между временем ишемии и смертностью в течение 1 года. Установлено, что риск смерти в течение одного года увеличивался на 7,5% па каждые 30 мин задержки.
Значимость задержки реперфузии с помощью первичного чрескожного коронарного вмешательства (ЧКВ) была изучена методом линейного регрессионного анализа в рандомизированных исследованиях применения ЧКВ и ТЛТ. Nallamothu В.К. и соавт. сообщили, что две стратегии ренерфузии были равными в отношении ранней смертности при задержке процедуры на 62 мин (время «дверь-баллон» минус время «дверь-игла»). Равное время для комбинированной конечной точки, включавшей реинфаркт, МИ и смерть, составляло 93 мин.
При этом у пациентов, получавших стрептокиназу, смертность была выше. Этот анализ был выполнен с учетом рекомендаций АСС/АНА о том, что следует начинать ТЛТ, если ожидаемая задержка в проведении ЧКВ составляет > 1 час. Последующий анализ этих исследований показал, что проведение первичного ЧКВ будет снижать показатели смертности, если до его начала пройдет < 110 мин. Используя показатель смертности при ТЛТ и множественный линейный регрессионный анализ, оценили снижение смертности при задержке проведения первичного ЧКВ. Установлено, что в группе высокого риска оправдана большая задержка в проведении ЧКВ, а у пациентов низкого риска более длительная задержка имеет меньшее прогностическое значение и, как было отмечено ранее, задержка вмешательства не увеличивает смертность значительно.
Недавний анализ данных отдельных пациентов из 22 рандомизированных исследований показал, что более низкая смертность при первичном ЧКВ сохраняется независимо от времени задержки терапии, но показатели смертности снижаются значительно меньше при увеличении задержки (см. далее исследование Occluded Artery Trial).
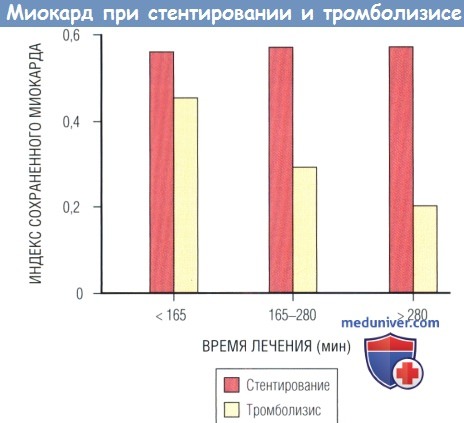
Было отмечено уменьшение индекса сохраненного миокарда в зависимости от времени в группе ТЛТ (р = 0,03), но не в группе стентирования (р = 0,59).
Логистика эффективной реперфузионной терапии
Вопрос выбора вида реперфузии (особенно при коротком времени ишемии) остается сложным и дискуссионным. Следует учитывать локальные факторы, степень риска пациента и временной показатель. Проведение первичного ЧКВ на месте является лучшим способом повышения выживаемости больных, однако только 25% клиник в США обладают такой возможностью. Преимущества первичного ЧКВ, в том числе достаточно длительная временная задержка в его проведении, позволяют доставить больного в медицинский центр, где имеются все условия для проведения ЧКВ, что обусловило более широкое применение катетерной реперфузии.
Метаанализ 6 исследований, сравнивавших доставку больного в течение < 3 час для выполнения первичного ЧКВ vs ТЛТ (n = 3750), показал снижение на 42% (р < 0,001) комбинированной конечной точки, включавшей реинфаркт, МИ и смерть, при проведении ЧКВ. Было отмечено существенное снижение количества реинфарктов (68%, р < 0,001) и МИ (56%, р = 0,015) с тенденцией к снижению смертности (19%, р = 0,08). Следует отметить, что задержка в выполнении ЧКВ в этих исследованиях составляла 67-103 мин.
Полярность стратегий реперфузии иллюстрируется результатами 2 исследований. В исследовании DANAMI-2 (Danish Trial in Acute Myocardial Infarction) 1129 пациентов были рандомизированы для проведения ТЛТ или транспортировки с целью выполнения ЧКВ (задержка ЧКВ по сравнению с задержкой ТЛТ составляла 67 мин). Было выявлено снижение комбинированной конечной точки (реинфаркт, МИ, смерть) (8,5% vs 14,2%, р = 0,002) прежде всего из-за меньшего количества реинфарктов (1,9% vs 6,2%, р < 0,001). Спасительное ЧКВ было выполнено только у 1,9%, а 4% скринингированных пациентов посчитали неспособными перенести транспортировку. Подготовка к ЧКВ во время транспортировки позволила уменьшить задержку во времени начала лечения до < 15 мин.
В исследовании CAPTIM (n = 840) сравнивали максимально раннее начало ТЛТ с прямой транспортировкой для ЧКВ. ТЛТ проводили на месте. Комбинированная конечная точка (реинфаркт, МИ, смерть) была отмечена в 6,2% случаев при ЧКВ и в 8,2% — при ТЛТ (р = 0,29). Среди пациентов, рандомизированных в течение 2 час, отмечена тенденция к снижению показателя смертности (2,2% vs 5,7%, р = 0,058) при условии проведения догоспитальной ТЛТ. Кардиогенный шок в группе раннего проведения ТЛТ возникал реже (1,3% vs 5,3%, р < 0,032). Спасительное ЧКВ в группе ТЛТ было проведено в 26% случаев, к 30-м сут 70% пациентам выполнили ЧКВ.
Исследование DANAMI-2 иллюстрирует преимущества стратегии первичного ЧКВ независимо от времени доставки при условии хорошей организации медицинской помощи. С другой стороны, контролируемая врачом догоспитальная ТЛТ в сочетании со спасительным ЧКВ может обеспечить аналогичный эффект. Но на практике догоспитальная ТЛТ невыполнима в большинстве случаев, т.к. лишь небольшое количество пациентов попадают к врачу в первые 2-3 час от начала ИМ.
Следует рассмотреть и другие факторы раннего поступления больного (< 3 час). Пациентов с противопоказаниями к ТЛТ и с кардиогенным шоком следует транспортировать для выполнения ЧКВ. У пациентов с более высоким риском (например, с передним ИМ, пожилого возраста, с нарушениями гемодинамики) катетерная реперфузия будет более эффективной, в выявлении таких больных помогает классификационная система TIMI. Пациентам с высоким риском внутричерепного кровоизлияния при ТЛТ следует выполнять менее опасное первичное ЧКВ.
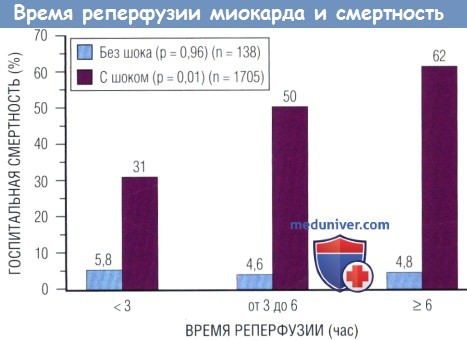
В этом исследовании после корректировки основных значений время реперфузии стало достоверным предиктором смертности у пациентов с шоком, но не у пациентов без шока.
Пациентам с 2-3-часовой или более длительной задержкой обращения лучше выполнить первичное ЧКВ, если транспортировку и/или реперфузию можно провести достаточно быстро. Несмотря на рекомендации АСС/АНА, ограничивающие время вмешательства («дверь-баллон») лишь 90 мин, согласно регистру NRMI, среднее время «дверь-баллон» составило 180 мин и только у 4,2% пациентов вмешательство было проведено в течение 90 мин. Явное преимущество первичного ЧКВ стимулировало интерес в плане обеспечения своевременного доступа к данному вмешательству большинству пациентов. Клинические исследования продемонстрировали возможности быстрой доставки пациентов для проведения первичного ЧКВ.
Ранняя диагностика с применением ЭКГ в 12 отведениях позволяет провести эффективную сортировку и подготовку больных к доставке в медицинский центр, значительно сокращая время до ЧКВ. Однако существуют определенные препятствия для широкого применения такого подхода, в том числе невозможность регистрации ЭКГ на догоспитальном этапе (10% в США), экономические и организационные проблемы (включая сертификацию, интерпретацию процедур и политику достижения консенсуса). Географическое исследование показало, что 80% американцев живут недалеко (в пределах 60 мин) от госпиталей, выполняющих ЧКВ. Недавняя инициатива АНА стала шагом вперед по внедрению своевременной реперфузии с помощью первичного ЧКВ.
Альтернативным подходом к увеличению доступности первичного ЧКВ является увеличение числа больниц, владеющих данным методом терапии. Опытные специалисты успешно выполняли первичное ЧКВ в больницах без кардиохирургической поддержки. В рандомизированном исследовании C-PORT (Cardiovascular Patient Outcomes Research Team) сравнивали первичное ЧКВ с тромболизисом в 11 больницах без наличия кардиохирургических возможностей (n = 451). Комбинированная первичная конечная точка (реинфаркт, МИ, смерть) была значительно ниже через 6 нед и 6 мес (12,4% vs 19,9%, р = 0,03) при первичном ЧКВ, причем без осложнений, нуждающихся в экстренной хирургии.
Хотя риск осложнений в результате интервенционных вмешательств на инфаркт-связанной артерии низкий, в рекомендациях АСС/АНА указано на проведение первичного ЧКВ в больнице с наличием кардиохирургической поддержки (класс Iа). Незначительному количеству пациентов необходимо экстренное хирургическое вмешательство при поражении ЛГКА, при многососудистом поражении и механических осложнениях ИМ. В большом многоцентровом регистре 2,1% пациентов, подвергшихся первичному ЧКВ (n = 2014), понадобилось экстренное КШ.
Показаниями для него были неудачная реваскуляризация с продолжающимися симптомами ишемии миокарда (48%), распространенность атеросклероза (27%), осложнения ЧКВ с ишемией или неустойчивостью гемодинамики (14%) и механические осложнения (11%). На результат ЧКВ могут повлиять оснащенность центров и опыт медицинского персонала. Согласно рекомендациям АСС/АНА, первичное ЧКВ без кардиохирургической поддержки можно проводить при наличии опытного персонала (выполнение врачом не менее 75 ЧКВ в год, а учреждением в целом — не менее 36 первичных ЧКВ в год) (класс IIb) с наличием обоснованного плана быстрой доставки пациента в кардиохирургический центр.
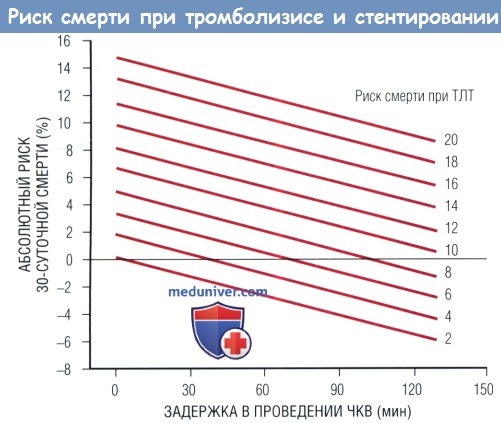
после корректировки по отношению к риску смерти при ТЛТ и задержки в проведении ЧКВ (отношение риск-время).
Каждая линия была вычислена по уравнению у 0,82 (ТЛТ) - 0,047 (задержка ЧКВ) - 1,6,
которое было получено из множественного регрессионного анализа после установления риска смерти в группе ТЛТ от 2 до 20%.
- Возврат в раздел сайта "кардиология"
Оглавление темы "Лечение инфаркта миокарда.":- Тромбоэмболия легочной артерии (ТЭЛА) после инфаркта миокарда
- Аневризма левого желудочка после инфаркта миокарда
- Тромбоз левого желудочка после инфаркта миокарда
- Когда выписывают после инфаркта миокарда?
- Стратификация риска после инфаркта миокарда (ИМ↑ST)
- Оценка сердца после инфаркта миокарда
- Профилактика повторного инфаркта миокарда после выписки
- Результаты сравнения эффективности ангиопластики и тромболизиса при инфаркте миокарда
- Преимущества первичного чрескожного коронарного вмешательства (ЧКВ) при инфаркте миокарда
- Время для проведения чрескожного коронарного вмешательства (ЧКВ) при инфаркте миокарда
