Стратификация риска после инфаркта миокарда (ИМ↑ST)
Процесс стратификации риска после ИМ↑ST проходит в несколько этапов: оценка начальных проявлений болезни, течения заболевания в период госпитализации (ОКБ, промежуточное отделение для коронарных больных) и в период после выписки из стационара.
При оценке учитывают демографические характеристики, показатели при регистрации ЭКГ и уровни кардиоспецифичных маркеров в динамике, мониторинг гемодинамики, разнообразные неинвазивные тесты, а также результаты катетеризации сердца.
а) Начальные проявления инфаркта миокарда. Отрицательно на прогнозе заболевания у больных ИМ↑ST сказываются некоторые демографические характеристики и данные анамнеза, а именно женский пол, возраст > 70 лет, СД, стенокардия напряжения или ИМ в анамнезе. Только СД увеличивает риск в 3-4 раза.
Остается не до конца ясным, что именно усугубляет прогноз при наличии СД — злокачественное течение атеросклероза или другие факторы, например большой размер поражения при ИМ. Необходимо также отметить, что у переживших ИМ пациентов с СД отмечается более осложненное течение постинфарктного периода, характеризующееся большей частотой развития постинфарктной стенокардии, увеличением размера поражения при ИМ, а также развитием СН.
Важную роль в прогнозировании играют результаты ЭКГ в 12 отведениях, на основании которых также принимают решение о тактике лечения больных ИМ в зависимости от наличия или отсутствия у них подъема сегмента ST. Показано, что смертность при ИМ↑ST выше у больных с передним ИМ по сравнению с пациентами с задненижним, даже с учетом размера поражения при ИМ. У пациентов с осложненным нижним ИМ и диагностируемым при выявлении подъема сегмента ST в отведении V4R ИМ ПЖ показатель смертности выше, чем у тех, у кого нижний ИМ не имел осложнений.
Увеличение смертности также наблюдается при регистрации подъема сегмента ST в нескольких отведениях, особенно при переднем ИМ. Неблагоприятный прогноз отмечается у пациентов, у которых при ЭКГ в динамике сохраняется блокада высокой степени (например, АВ-блокада II степени типа 2 или III степени) или регистрируются новые нарушения проводимости (блокады двух или трех ветвей). Особенно важно наличие блокады высокой степени для пациентов с ИМ ПЖ, поскольку в этом состоянии риск смерти очень высок.
К другим изменениям на ЭКГ, которые отрицательно влияют на прогноз, можно отнести сохраняющуюся горизонтальную или косонисходящую депрессию сегмента ST, формирование зубца Q в нескольких отведениях, признаки ИМ ПЖ при нижнем ИМ, депресии сегмента ST в передних отведениях у больных с нижним ИМ, а также предсердные аритмии (особенно ФП).
б) Период госпитализации. Вскоре после формирования ОКБ стало очевидно, что важным прогностическим признаком на ранних этапах течения ИМ является функция ЛЖ. Госпитальная смертность при ИМ↑ST напрямую зависит от выраженности нарушения функции ЛЖ. Риск стратифицируют на основании клинических характеристик, оценки размера поражения при ИМ, а у некоторых больных — на основании результатов инвазивного мониторинга гемодинамики в ОКБ.
Эти данные позволяют прогнозировать вероятность осложнений в период госпитализации, а также предоставляют информацию о патологических отклонениях, например о присутствии гемодинамически значимой МР, что может оказать значительное влияние на прогноз в отдаленном периоде.
Развитие постинфарктной ишемии и рецидива ИМ после ИМ↑ST либо с той же локализацией, что и при первичном поражении, либо отдаленных областей также отрицательно сказывается на прогнозе. Неблагоприятный прогноз связан с потерей жизнеспособного миокарда, обширным ИМ, нарушениями функции ЛЖ. Развитие постинфарктной стенокардии, как правило, означает наличие угрозы жизнеспособному миокарду.
В настоящее время при широком использовании «агрессивной» реваскуляризации развитие постинфарктной стенокардии в раннем периоде часто обусловливает выполнение ранних инвазивных вмешательств, что положительно сказывается на прогнозе и уменьшает отсроченное влияние и значимость стенокардии при ИМ↑ST.
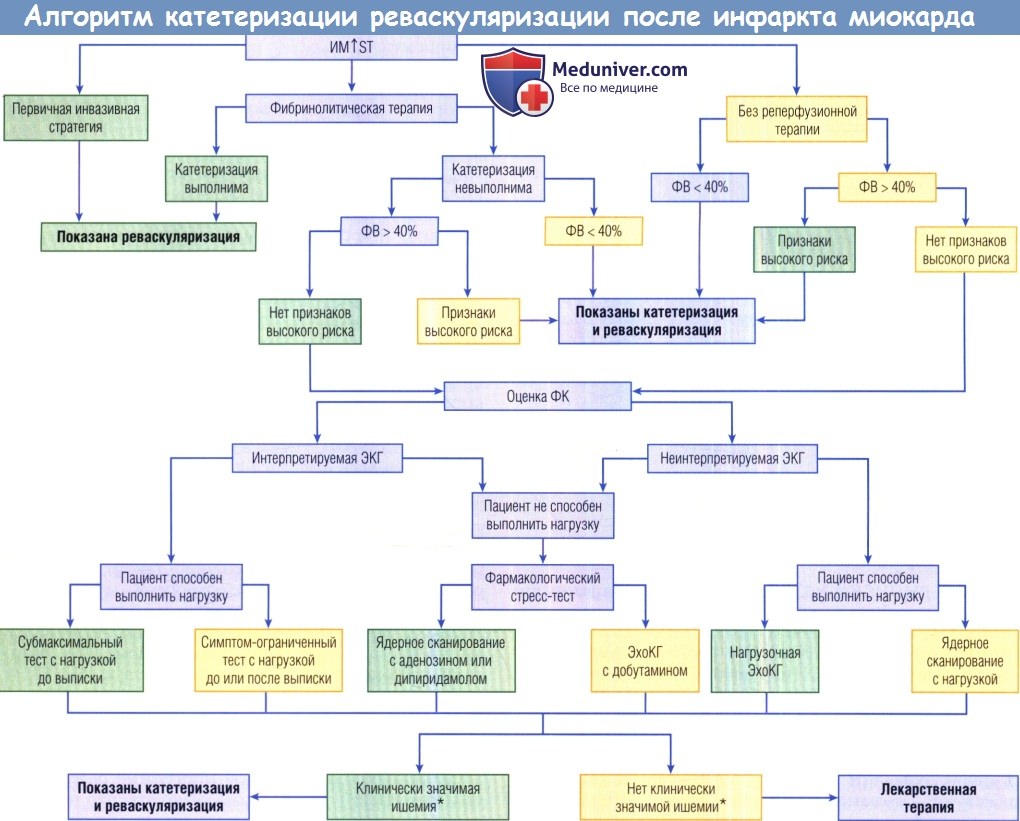
которые были подвергнуты первичной инвазивной стратегии, получили ФЛТ или не получали реперфузионной терапии.
У пациентов без первичного инвазивного лечения и признаков высокого риска следует оценить функциональный класс (ФК) с помощью одного из неинвазивных тестов.
Пациентам с клиническими признаками ишемии (умеренной или обширной зоной ишемии при визуализации) необходимо выполнить катетеризацию, а также реваскуляризацию по показаниям.
При отсутствии клинических признаков ишемии после ИМ↑ST назначают лекарственную терапию.
ФВ — фракция выброса; ЭКГ — электрокардиограмма; ЭхоКГ — эхокардиография.
- Читать "Оценка сердца после инфаркта миокарда"
Оглавление темы "Лечение инфаркта миокарда.":- Тромбоэмболия легочной артерии (ТЭЛА) после инфаркта миокарда
- Аневризма левого желудочка после инфаркта миокарда
- Тромбоз левого желудочка после инфаркта миокарда
- Когда выписывают после инфаркта миокарда?
- Стратификация риска после инфаркта миокарда (ИМ↑ST)
- Оценка сердца после инфаркта миокарда
- Профилактика повторного инфаркта миокарда после выписки
- Результаты сравнения эффективности ангиопластики и тромболизиса при инфаркте миокарда
- Преимущества первичного чрескожного коронарного вмешательства (ЧКВ) при инфаркте миокарда
- Время для проведения чрескожного коронарного вмешательства (ЧКВ) при инфаркте миокарда
