Сортировка больных с болью в груди и стратификация их риска
Для пациентов с болью в груди начальная стратификация риска акцентируется на сортировке больных и выборе различных исследований. Возможны следующие варианты:
• безотлагательное лечение ИМ с подъемом сегмента ST (ИМ ↑ST) с помощью первичной ангиопластики или тромболитической терапии (ТЛТ);
• госпитализация в ОКБ или ОИТ;
• помещение в отделение телеметрии;
• наблюдение в отделении боли в груди;
• сбор в ОНП необходимых данных, например незамедлительное проведение теста с нагрузкой или радионуклидного сканирования;
• выписка домой.
Решение о выборе одного из вариантов принимают на основе информации анамнеза, физикального обследования, ЭКГ, а для пациентов с подозрением на ОКС — с учетом результатов одного или нескольких тестов по определению биомаркеров повреждения миокарда.
Ключевыми факторами, свидетельствующими о высокой вероятности наличия ОКС и высоком риске осложнений от ОКС в раннем периоде, являются затянувшиеся или прогрессирующие симптомы ишемии, наличие ХСН при осмотре, отклонения от нормы на ЭКГ, характерные для ишемии и давность которых неизвестна, а также повышенный уровень маркеров повреждения миокарда.
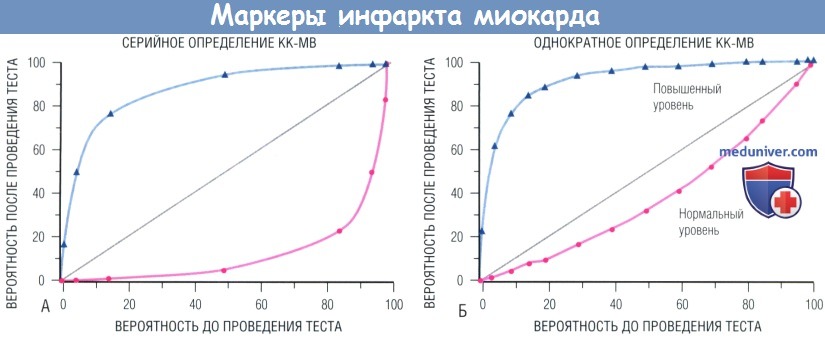
Вероятность до проведения тестов (по оси X) можно рассчитать посредством компьютерных алгоритмов, на основе личного опыта или анализа опубликованных данных.
Вероятность после проведения тестов отмечена по оси У. Кривые, соответствующие вероятности инфаркта после проведения тестов с нормальными (красный цвет) и повышенными (синий цвет) показателями КК-МВ,
предполагают 95% чувствительность и 95% специфичность для серийных уровней КК-МВ и 56% чувствительность и 98% специфичность для однократного значения КК-МВ при поступлении (> 5 нг/мл).

а) Анамнез болезни. Помимо оценки того, являются ли симптомы, наблюдаемые у пациента, характерными для миокардиальной ишемии, и предполагают ли длительность и характер симптомов повышенный риск осложнений, на статификацию риска влияют и другие факторы из истории болезни. ИМ в анамнезе связан не только с высоким риском обструктивной КБС, но также с повышенной вероятностью многососудистого поражения.
У женщин с подозрением на острый коронарный синдром (ОКС) реже встречается эпикардиальное поражение КА, чем у мужчин со схожей клинической картиной, а если такое поражение и имеется, то оно менее тяжелое. Пожилые пациенты, особенно после 70 лет, имеют более высокий риск КБС и неблагоприятных исходов.
Информация о традиционных факторах риска (ФР), особенно о СД, может помочь идентифицировать среди пациентов с ОКС пациентов высокого риска. Однако данные о ФР имеют относительно небольшую ценность в диагностике пациентов с острой ишемией после изучения истории болезни, ЭКГ и сердечных маркеров. Руководство АСС/АНА не рекомендует использовать эти данные для принятия решения о госпитализации пациента.
Руководство также отмечает, что семейный анамнез коронарной болезни сердца (КБС) не является показателем диагностики или прогнозирования у пациентов с острой болью в груди.

б) Физикальное обследование. Начальное обследование пациентов с острой болью в груди направлено на выявление причин, потенциально усиливающих миокардиальную ишемию (например, неконтролируемой АГ), серьезных сопутствующих заболеваний (например, хронической обструктивной болезни легких) и наличия гемодинамических осложнений (например, ХСН, впервые выявленной митральной регургитации или гипотензии).
В дополнение к определению жизненно важных показателей обследование периферических сосудов должно включать оценку шумов или отсутствия пульсации, предполагающих наличие некардиального заболевания сосудов.
Для пациентов с клиническими проявлениями, нехарактерными для миокардиальной ишемии, поиск некоронарных причин боли в груди должен быть сфокусирован в первую очередь на потенциально жизнеугрожающих состояниях (диссекция Ао, эмболия легочной артерии), а затем следует изучить вероятность других кардиальных (например, перикардит) и некардиальных (например, дискомфорт в пищеводе) диагнозов.
Диссекцию аорты (Ао) можно заподозрить по АД и разнице пульса или впервые выявленному шуму аортальной регургитации, который сопровождается болью в спине или по срединной линии передней части грудной клетки. Разница в дыхательных шумах в присутствии острой одышки и плевральной боли в груди увеличивает вероятность наличия пневмоторакса. Тахикардия, тахипноэ и усиленный легочный компонент второго тона сердца (Р2) могут быть основными проявлениями эмболии легочной артерии при физикальном обследовании.
в) Электрокардиография. ЭКГ дает важную информацию как для диагностики, так и для прогноза, особенно если регистрацию проводят во время болевых эпизодов. Новые стойкие или преходящие отклонения сегмента ST (> 0,05 мВ), развивающиеся во время приступа в покое и исчезающие при устранении симптомов, свидетельствуют об острой миокардиальной ишемии и выраженной КБС.
Неспецифические изменения сегмента ST и зубца Т, которые обычно определяют при меньшей величине отклонения сегмента ST или инверсии зубца Т < 0,3 мВ, менее полезны в стратификации риска. Полностью нормальная ЭКГ не исключает вероятности ОКС: у = 1-6% таких пациентов с острой болью в груди боль эволюционирует в ОИМ, а до 15% пациентов имеют НС. Но пациенты с нормальной или почти нормальной ЭКГ имеют лучший прогноз, чем пациенты с явными отклонениями от нормы на ЭКГ.
Наличие предыдущих ЭКГ повышает диагностическую точность и снижает частоту госпитализаций пациентов, у которых на ЭКГ есть отклонения. Наличие серии ЭКГ улучшает клиническую возможность диагностировать ОИМ, особенно если ЭКГ сочетаются с серией показателей сердечных биомаркеров. Продолжи тельное мониторирование ЭКГ для определения отклонений сегмента ST технически выполнимо, однако его значение для целей терапии пациента не ясно.

г) Алгоритмы принятия решений. С целью улучшения стратификации риска у пациентов с болью в груди были разработаны и согласованы многовариантные алгоритмы. Эти алгоритмы можно использовать у некоторых пациентов для оценки вероятности ОИМ, острой ИБС или риска больших кардиальных осложнений. Эти алгоритмы использовали в основном для идентификации пациентов с низким риском осложнений и пациентов, которые не нуждаются в госпитализации или помещении в ОКБ.
Проспективно валидизированный алгоритм для прогнозирования риска осложнений, при которых нужна интенсивная терапия, представлен в виде диаграммы последовательности действий на рисунке ниже. В этом алгоритме пациентов, у которых на основании ЭКГ есть подозрение на ИМ, сразу классифицируют как имеющих высокий (16%) риск серьезных осложнений в ближайшие 72 час.
Пациентов, у которых на ЭКГ есть характерные признаки ишемии, но не ИМ, относят к имеющим промежуточный (8%) или высокий риск осложнений в зависимости от наличия или отсутствия клинических факторов риска (ФР): САД < 100 мм рт. ст., двусторонние влажные хрипы в основании легких и установленную нестабильную ИБС (определяемую как ухудшение существующей стабильной стенокардии, появление стенокардии после ИМ либо процедуры коронарной реваскуляризации или такой же боли, как при предыдущем ИМ). Те же ФР служат для стратификации пациентов без ишемических изменений на ЭКГ.
Валидизированные алгоритмы для прогнозирования острой ИБС, а также риска и пользы от тромболитической терапии (ТЛТ) были объединены в компьютеризованные отчеты ЭКГ, чтобы помочь клиницистам принимать решения по поводу госпитализации и оценивать риск и пользу от тромболитической терапии (ТЛТ) в конкретных случаях. Однако недавнее исследование показало, что такой комментарий не влияет на улучшение отбора больных или процесс принятия решений.
Проспективные исследования выявили, что эти алгоритмы имеют небольшую эффективность в повседневной практике клиницистов, не обученных их использованию. Среди причин, по которым практикующие врачи не используют алгоритмы, основными являются занятость, неуверенность в объективности и ценности алгоритмов или обеспокоенность клиническими и юридическими последствиями неоправданно выписанных пациентов, у которых впоследствии могут диагностировать ИМ.
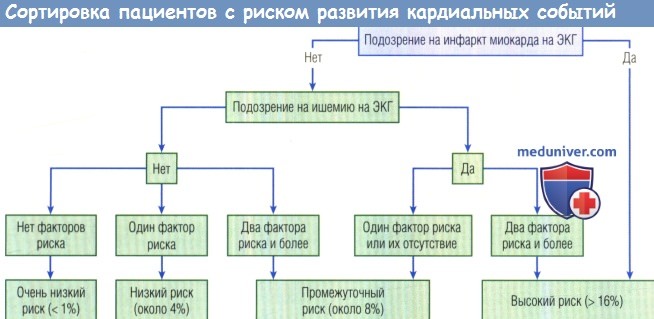
ЭКГ—электрокардиограмма.
Видео урок причин боли в груди у мужчин и женщин
- Читать "Схема неотложного лечения при боли в груди"
Оглавление темы "Физиология ишемии миокарда.":- Состояния влияющие на резерв коронарного кровотока
- Особенности коллатерального коронарного кровообращения
- Необратимое повреждение и гибель кардиомиоцитов при ишемии
- Последствия обратимой ишемии миокарда. Гибернирующий миокард
- Все причины острой боли в грудной клетке списком в таблице
- Первичное обследование пациентов с болью в груди
- Ферменты маркеры инфаркта миокарда в норме и при повреждении миокарда
- Сортировка больных с болью в груди и стратификация их риска
- Схема неотложного лечения при боли в груди
- Исторические и современные критерии диагноза инфаркт миокарда (ИМ)
