Стратификация риска нестабильной стенокардии. Методы оценки
а) Патофизиология долгосрочного риска после острого коронарного синдрома (ОКС). Концепция долгосрочного риска после ОКС заключается в том, что риск повторяющихся ишемических событий связан с мультифокальным поражением, исключая повреждение, ответственное за само событие ОКС. Исследования анатомии коронарного русла с использованием ангиографии, ВСУЗИ или ангиоскопии выявили несколько активных АБ, кроме ответственной за повреждение. Поскольку «агрессивные» интервенционные подходы используют для успешной терапии текущего повреждения, оставшиеся АБ часто провоцируют повторяющиеся события.
Количество пациентов с более чем одной активной АБ (по результатам ангиографии) ассоциируется с увеличением уровня СРБ. Эти результаты свидетельствуют о важной патофизиологической связи между воспалением, более диффузным, клинически активным поражением КА и развитием сердечно-сосудистых событий (СССоб) через несколько месяцев и лет после ОКС.
б) Течение нестабильной стенокардии. Пациенты с нестабильной стенокардией (НС) имеют меньшую раннюю смертность (1,7% в течение 30 сут), чем с ИМ↓ST или ИМ↑ST, но риск смерти при обоих видах ИМ одинаков (5,1% для каждого). Риск ранней летальности при ОКС связан с выраженностью повреждения миокарда и зависит от гемодинамической компенсации. В отличие от долгосрочных результатов смертность и нефатальные события более неблагоприятны при HC/ИМ↓ST по сравнению с ИМ↑ST. Эта особенность, скорее всего, связана с пожилым возрастом, выраженностью ИБС, перенесенными ранее ИМ и сопутствующими заболеваниями (например, СД и нарушениями функции почек) у пациентов с НC/ИМ↓ST.
в) Методы стратификации риска нестабильной стенокардии. Поскольку пациенты с НС/ИМ↓ST представляют собой неоднородную группу с прогнозом, который колеблется от наблюдений с отличными результатами лечения при незначительной коррекции лекарственной терапии до ситуаций с высоким риском смерти или ИМ, требующих интенсивного лечения. Соответственно, стратификация риска играет центральную роль в оценке и лечении пациентов с HC/ИМ↓ST. Конкретные группы пациентов с явной клинической картиной, ЭКГ и/или сердечными (либо сосудистыми) маркерами имеют более высокий риск неблагоприятных исходов.
Кроме того, считается, что пациенты этих групп получают больше пользы от «агрессивной» антитромботической терапии и/или интервенционных методов лечения. Клинические предикторы также могут помочь в сортировке больных. Пациентов с высоким риском следует лечить в ОКБ, а пациентов с умеренным и низким риском — в кардиологических отделениях с мони торингом. Пациентов с малой вероятностью ОКС можно наблюдать и лечить в ОНП или специализированных отделениях боли в груди.
г) Клинические различия нестабильной стенокардии. Упомянутая ранее классификация НС оказалась клинически полезной в ряде исследований для выявления пациентов с высоким риском, особенно с постоянной или рецидивирующей болью в груди в покое, постинфарктной НС или вторичной НС.
Подгруппа высокого риска. Увеличение возраста у больных с НС/ИМ↓ST ассоциируется с существенным ростом неблагоприятных исходов. Пациенты с НС/ИМ↓ST и СД имеют риск на 50% выше, чем лица без диабета. Среди пациентов с некардиальными заболеваниями сосудов (т.е. цереброваскулярных или периферических) показатели летальности или повторяющихся ишемических событий также увеличены на 50% по сравнению с пациентами без ЗПА и цереброваскулярных заболеваний даже при различиях в начальных характеристиках. Как и пациенты с ИМ↑ST, пациенты с НC/ИМ↓ST с доказанной ХСН (класс > II по Killip) имеют повышенный риск смерти.
д) Оценка риска по ЭКГ. Проведение ЭКГ полезно для прогнозирования долгосрочных неблагоприятных исходов. В регистр TIMI III в качестве независимых предикторов годовой летальности или ИМ у пациентов с HC/ИМ↓ST включены БЛНПГ и отклонение сегмента ST > 0,05 мВ (ОР 2,8 vs 2,45, р < 0,001 для обоих). Считается, что градиент риска зависит от степени отклонения сегмента ST.

е) Оценка риска по маркерам некроза миокарда:
1. Фракция МВ креатинкиназы и тропонины. Пациенты с ИМ↓ST и увеличением уровня маркеров некроза миокарда КК-МВ или Тр имеют худший долгосрочный прогноз, чем при НС. При сравнении положительных и отрицательных результатов установлена линейная зависимость между уровнем ТрТ в крови и последующим риском летальности: чем выше уровень ТрТ, тем выше риск смерти. С другой стороны, в нескольких исследованиях был отмечен более высокий риск ИМ (или повторного ИМ) при меньшей степени повышения Тр. Таким образом, общая частота смерти или ИМ одинаково высока среди пациентов с низкими или высокими значениями Тр.
2. С-реактивный белок. Среди дополнительных маркеров, полезных для оценки риска у пациентов с HC/ИМ↓ST, СРВ имеет хорошие перспективы. Повышенный уровень высокочувствительного СРВ связан с повышенным риском смерти, ИМ и необходимостью срочной реваскуляризации. Поскольку СРВ — маркер острой фазы, его уровень при ОКС может быть повышенным (уровень СРВ у пациентов с ОКС примерно в 5 раз выше, чем у стабильных пациентов). Среди пациентов с исходно отрицательным ТрI, у которых общая 14-суточная смертность составила 1,5%, был оценен уровень СРВ для распределения их на группы с высоким и низким риском.
Смертность среди больных с повышенным уровнем СРВ составила 5,8% по сравнению с 0,4% среди пациентов без повышения уровня СРВ. При использовании как СРВ, так и ТрТ смертность можно стратифицировать от 0,4% для пациентов с отрицательными значениями обоих маркеров, 4,7%, если положительным был СРВ или Тр, до 9,1%, если оба маркера были положительными. Другие многочисленные исследования имеют аналогичные результаты, однако отметим, что пока СРБ в случае HC/ИМ↓ST не дает возможности прогнозировать улучшение терапии.
Определение уровня СРБ при ОКС после стабилизации состояния позволяет сделать точный прогноз через 3-12 мес. Изучение других воспалительных маркеров предоставило серьезные доказательства связи показателей системного воспаления, в г.ч. сывороточного амилоида А, моноцитарного хемоаттрактантного белка 1 и ИЛ-6, с повторными неблагоприятными событиями. Эти исследования свидетельствуют, что воспаление связано с нестабильным состоянием пациента и повышенным риском повторных сердечных событий.
3. Количество лейкоцитов. Более простым и доступным универсальным маркером воспаления является определение количества лейкоцитов. В нескольких исследованиях пациентов с ОИМ и более поздних исследованиях больных HC/ИМ↓ST среди пациентов с лейкоцитозом наблюдался более высокий риск смерти и повторного ИМ. Эта связь не зависела от уровня СРБ, что наводит на мысль о том, что ни один подобный маркер не содержит всей информации о влиянии воспаления на исход.
4. Миелопероксидаза (МПО). Миелопероксидаза (МПО) — это гемсодержащий белок, экспрессируемый лейкоцитами, который образует хлорноватистую кислоту, являющуюся прооксидантом. В одном исследовании по методу «случай-контроль» была установлена связь между уровнем МПО и ангиографически подтвержденной ИБС независимо от других сердечнососудистых ФР и уровня лейкоцитов. У находящихся в отделении неотложной помощи пациентов с болью в груди и у пациентов с НС/ИМ↓ST уровень МПО сыворотки являлся независимым от других ФР и сердечных маркеров предиктором смерти и ИМ, а в другой популяции — только смерти. Увеличение уровня МПО отмечалось во всех КА у пациентов с HC/ИМ↓ST. Таким образом, МПО может быть маркером воспаления, но также возможна прямая роль активации лейкоцитов в патофизиологии сосудистого воспаления и ОКС.
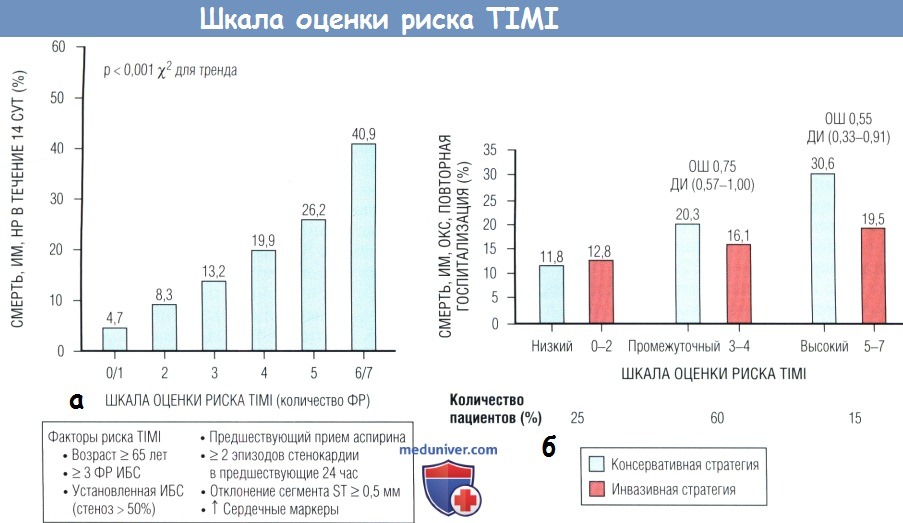
(б) Использование шкалы оценки риска TIMI при HC/ИМ↓ST для оценки преимуществ ранней инвазивной стратегии.
В проспективном анализе шкалу оценки риска TIMI использовали в исследовании TACTICS—TIMI-18.
Как было показано, у 75% пациентов было > 3 факторов риска (ФР), и у этих пациентов наблюдалась существенная польза инвазивной стратегии.
ДИ — доверительный интервал; ИБС — ишемическая болезнь сердца; ИМ — инфаркт миокарда;
HP — неотложная реваскуляризация; ОКС — острый коронарный синдром; ОШ — отношение шансов.
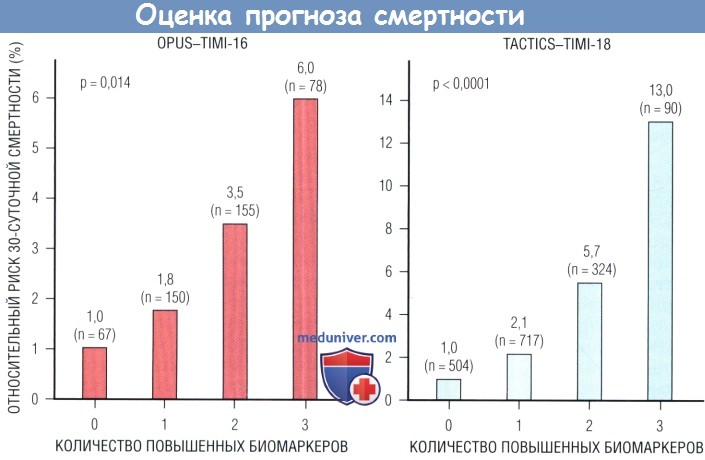
5. Мозговой натрийуретический пептид. Мозговой натрийуретический пептид — нейрогормон, который синтезируется в миокарде желудочков и выделяется в ответ на увеличение напряжения стенок. Он обладает многочисленными эффектами, включая натрийурез, вазодилатацию, угнетение СНС и ингибирование РААС. МНУП полезен в качестве диагностического и прогностического маркера ХСН и ОИМ. МНУП имеет прогностическое значение у всех пациентов с ОКС, в том числе с HC/ИМ↓ST. Б исследовании OPUS-TIMI-16 у больных с высокими уровнями МНУП (> 80 пг/мл) или NT-pro-МНУП риск смерти в течение 10 мес был выше в 2-3 раза Эти сведения были подтверждены исследованиями TIMI-11 и TACTICS-TIМI-18. Все эти данные свидетельствуют, что измерение МНУП у пациентов с HC/ИМ↓ST существенно дополняет современные способы стратификации риска.
6. Креатинин. Другой простой инструмент для стратификации риска — определение Кр и/или оценка ККр. Несколько недавних исследований показали, что увеличенный уровень Кр связан с неблагоприятным прогнозом. Риск, вероятно, не зависит от других стандартных ФР, например увеличения Тр. Этот ФР также может уменьшать клиренс лекарственных средств, указывая на необходимость регулирования доз таких препаратов, как НМ.
7. Глюкоза. Повышенный уровень глюкозы является предиктором неблагоприятных исходов у пациентов с СД и ИМ по сравнению с пациентами без гипергликемии. Последние исследования расширили эту ассоциацию также на пациентов без СД. Эта связь применима и к пациентам с ИМ↑ST или НС/ИМ↓ST и не зависит от других исходных ФР. Похожая связь плохого гликемического контроля, оцененного с помощью HbА1c, установлена и в других исследованиях. Таким образом, у пациентов с НС/ИМ↓ST высокий исходный уровень глюкозы во время госпитализации предполагает значительное увеличение летальности в отдаленном периоде независимо от наличия или отсутствия СД в анамнезе и представляет собой ФР, который можно модифицировать «агрессивной » терапией.
8. Комбинированные шкалы оценки риска. Путем объединения всех перечисленных факторов несколькими исследователями были разработаны всесторонние шкалы оценки риска на основании клинических данных, результатов ЭКГ и/или сывороточных маркеров некроза миокарда. Шкала оценки риска TIMI включала 7 независимых ФР: возраст > 65 лет; > 3 ФР развития ИБС; задокументированное поражение КА по результатам КАГ; отклонение сегмента ST > 0,5 мм; > 2 приступов стенокардии в течение 24 час; применение аспирина втечение предыдущей недели; повышение маркеров некроза миокарда. Использование этой шкалы позволило стратифицировать риск через 10-кратный градиент риска от 4,7 до 40,9% (р < 0,001).
Важно, что эта шкала прогнозирует реакцию на различную терапию HC/ИМ↓ST: пациенты с более высоким риском по TIMI имели значимое уменьшение числа неблагоприятных исходов при использовании эноксапарина по сравнению с НФГ, ингибиторов ГП IIb/IIIa по сравнению с плацебо и выполнении инвазивных вмешательств по сравнению с консервативной терапией.
В реестре GRACE были установлены ФР, которые независимо связаны с увеличением смертности. Наиболее важными факторами, определяющими высокий базовый уровень летальности, были: возраст, остановка кровообращения, ФК СН по Killip, высокая ЧСС, низкое САД, повышение уровня Кр и маркеров некроза миокарда, депрессия сегмента ST. В связи с постоянным появлением новых сердечных маркеров в шкалы всесторонней оценки риска, вероятно, будут добавлять эти маркеры по мере расширения их доступности в клинической практике (как было в одном исследовании, использовавшем три маркера в «мультимаркерной стратегии» оценки риска).
- Читать "Лекарства для лечения нестабильной стенокардии"
Оглавление темы "Нестабильная стенокардия.":- Анализы и ангиография при нестабильной стенокардии
- Стратификация риска нестабильной стенокардии. Методы оценки
- Лекарства для лечения нестабильной стенокардии
- Эффективность аспирина при нестабильной стенокардии
- Эффективность клопидогрела при нестабильной стенокардии
- Ингибиторы гликопротеина (абциксимаб, эптифибатид и тирофибан) при нестабильной стенокардии
- Гепарин при нестабильной стенокардии
- Фондапаринукс при нестабильной стенокардии
- Прямые ингибиторы тромбина при нестабильной стенокардии
- Варфарин при нестабильной стенокардии
