Влияние сахарного диабета на прогноз хронической сердечной недостаточности (ХСН)
Хроническая сердечная недостаточность является патофизиологическим состоянием, при котором сердце не может поддерживать сердечный выброс, достаточный для удовлетворения метаболических потребностей организма. ХСН и сопутствующие заболеваемость и смертность продолжают оставаться серьезной проблемой в США.
Помимо ИМ и АГ (наиболее распространенных ФР, связанных с ХСН) к сильным и независимым ФР относится и СД. Новые метаболические факторы, отражающие инсулинорезистентность (ИР) (например, повышение уровня проинсулина натощак), также являются предикторами развития ХСН.
В одном большом ретроспективном когортном исследовании 8231 пациента с СД-2 и 8845 чел. контрольной группы соответствующего пола и сравнимого возраста без ХСН наблюдали в течение 6 лет, чтобы оценить частоту развития ХСН. За этот период заболеваемость ХСН на 1000 человеко-лет составила 30,9 в группе СД-2 и 12,4 в группе без СД при коэффициенте частоты 2,5 (95% ДИ 2,3-2,7).
Разница в частоте развития ХСН между пациентами с СД и без него была значительно выше в младших возрастных группах. Например, в возрастной группе < 45 лет заболеваемость ХСН у лиц с СД была в 11 раз выше, чем у лиц без СД.
Частоту сердечной недостаточности (СН) среди пожилых людей (> 65 лет) с СД, которые не находятся под постоянным наблюдением, оценивали в когортном исследовании участников программы Medicare с 1994 по 1999 г.. Из 151 738 участников этой программы, имевших СД, у 22,3% был СД на момент начала исследования. Частота развития ХСН в дальнейшем среди участников программы, которые не имели ХСН в 1994 г., составила 12,6 на 100 человеко-лет. Смертность во время исследования с участием пациентов пожилого возраста, у которых развилась ХСН, составила 44,9% в сравнении с 24,0% пациентов без ХСН.
У больных СД не только существует повышенный риск ХСН, но и прогноз при развитии ХСН хуже, чем у лиц с ХСН без СД. В ретроспективных исследованиях результатов BEST (Beta-Blocker Evaluation of Survival Trial) и SOLVD СД был независимо связан с увеличением ОС (относительный риск 1,33-1,37) у пациентов с ишемической КМП, но не у тех, у кого ХСН имела неишемическую этиологию. Эти данные позволяют предположить, что СД и ИБС взаимодействуют, ускоряя прогрессирование дисфункции миокарда.
Аналогично при анализе данных исследования CHARM с помощью мультивариабельной модели регрессии Сох было обнаружено, что СД — значимый предиктор смерти от сердечно-сосудистых причин или госпитализации по поводу ХСН (относительный риск 1,59; 95% ДИ 1,43-1,74).
Увеличенная частота развития ХСН и неблагоприятный прогноз у больных СД по сравнению с пациентами без СД позволяют предположить, что в миокарде больных СД происходят изменения, которые делают миокард более восприимчивым к ишемии и в меньшей степени способным восстановиться после ишемического повреждения. На протяжении многих лет накапливаются доказательства, что существует специфическая «истинная» диабетическая КМП, отличающаяся от ишемического повреждения.
При комбинированном анализе когортных исследований Framingham Study и Framingham Offspring Study для оценки влияния СД и НТГ на параметры ЭхоКГ с поправкой на возраст у > 4500 мужчин и женщин был использован специфичный по полу линейный регрессионный анализ. По всему диапазону толерантности к глюкозе от нормы до диагностированного СД наблюдали существенную тенденцию к увеличению толщины стенок и массы ЛЖ, КДО АЖ и размера левого предсердия, особенно у женщин. Выделить сердечную дисфункцию, непосредственно связанную с СД, трудно, поскольку такие сопутствующие СД заболевания, как АГ, атеросклероз КА и микроангиопатия, могут независимо нарушать функцию миокарда.
а) Конечные продукты гликолизирования (КПГ). КПГ накапливаются в тканях, подвергающихся гипергликемии в результате неферментативной реакции между восстановленными сахарами и белками, и причастны к морфологическим изменениям, происходящим в сердце при СД. Накопление КПГ-модифицированного внеклеточного матрикса приводит к потере эластичности сосудистой стенки, что может влиять на функцию миокарда. Уровень циркулирующих КПГ и их растворимых рецепторов в сыворотке крови также коррелирует с тяжестью нефропатии у больных СД-2.
Наличием КПГ можно объяснить развитие у больных СД хронической СН в результате диастолической дисфункции при отсутствии АГ либо увеличение толщины стенки ЛЖ или и то и другое.
б) Поток кальция в миокарде. Нарушения потока кальция в миокарде также могут вносить определенный вклад в изменения сердечных механизмов при СД. Инсулинозависимый СД нарушает активность кальциевого насоса саркоплазматического ретикулума, что замедляет удаление кальция из цитоплазмы во время диастолы. Эти нарушения могут влиять на увеличение диастолической жесткости, что характерно для диабетической кардиомиопатии (КМП). Ассоциированные с СД изменения тропонина Т (регуляторного сократительного белка тонких миофиламентов) также могут служить фактором, связанным с диастолической и систолической дисфункциями.
в) Метаболизм миокарда. Прямое воздействие гипергликемии и ИР на клеточный метаболизм миокарда может способствовать хронической дисфункции ЛЖ при СД. СД-2 комплексно влияет на энергетический метаболизм сердца, изменяет доставку энергетических субстратов и их утилизацию; этим можно объяснить некоторые морфологические изменения, наблюдаемые в сердце при СД. При нормальной работе сердце использует неэстерифицированные (или свободные) ЖК в качестве основного источника энергии при аэробной перфузии, но во время ишемии или увеличенной нагрузки все больше зависит от гликолиза и окисления пирувата.
При СД в сердце может наблюдаться значительное снижение образования АТФ при гликолизе во время ишемии за счет нарушения транспорта глюкозы в КМЦ. Накопление в КМЦ ТГ и СЖК может привести к изменениям в экспрессии генов, связанной с сократительной дисфункцией, что способствует развитию диабетической КМП.
г) Коронарная микроциркуляция. У больных СД не только развивается более тяжелая и диффузная КБС, но, как отмечалось ранее, нарушаются структура и функции коронарного микрососудистого русла, что способствует развитию ХСН. В коронарных сосудах больных СД обычно развивается ЭД, характеризующаяся снижением синтеза и биодоступности NO, мощного вазодилататора, что может приводить к нарушению регуляции кровотока. Коронарный кровоток у больных СД в покое в норме или даже слегка усилен, несмотря на ЭД. Тем не менее при СД в миокарде наблюдается снижение способности кровеносного русла к вазодилатации при стимуляции. Это нарушение реакции сосудов на стимуляцию ослабляется при усилении гликемического контроля.
Ангиогенный ответ на ишемию при СД может быть аномальным. У больных СД выявляют нарушение формирования коллатеральных коронарных сосудов в ответ на ишемию по сравнению со здоровыми людьми, что может обусловливать развитие диабетической КМП и плохой прогноз после ИМ. Исследование образцов стенки ЛЖ у больных СД показало, что диабет ассоциирован со снижением экспрессии рецептора сосудистого эндотелиального фактора роста и подавлением передачи его сигнала, что может быть связано с нарушением ангиогенеза.
д) Нарушение ишемического прекондиционирования. Ишемическое прекондиционирование — это процесс, при котором короткие периоды преходящей ишемии миокарда обеспечивают защиту от последующих, более длительных эпизодов ишемии. Доказательствами этого защитного эффекта стали результаты экспериментов на животных и образцы биопсии миокарда человека. СД, а также гипергликемия при отсутствии СД, вероятно, отрицательно влияют на ишемическое прекондиционирование в миокарде человека. Наличие в КМЦ АТФ-чувствительных К+-каналов является важным фактором ишемического прекондиционирования, а использование у больных СД-2 производных сульфонилмочевины, которые блокируют эти каналы, остается предметом дискуссий.
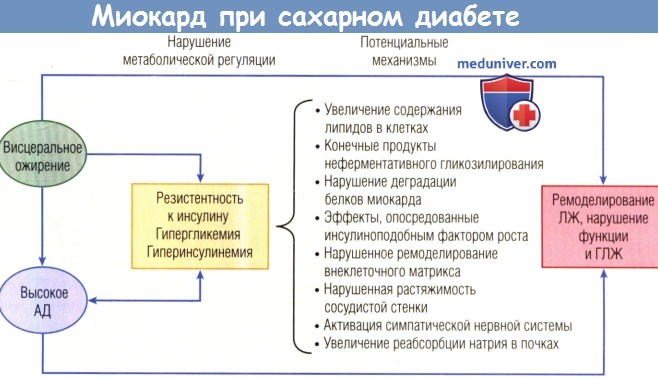
АД — артериальное давление; ГЛЖ — гипертрофия левого желудочка; ЛЖ — левый желудочек.
- Читать "Причины и механизмы развития диабетической кардиомиопатии"
Оглавление темы "Влияние сахарного диабета на сердце.":- Влияние сахарного диабета на прогноз острого коронарного синдрома (ОКС)
- Антитромбоцитарные препараты при сахарном диабете и ОКС
- Абциксимаб, эптифибатид при сахарном диабете и ОКС
- Пиявка (бивалирудин) при сахарном диабете и ОКС
- β-адреноблокаторы при сахарном диабете и ОКС
- Ингибиторы ангиотензинпревращающего фермента (иАПФ) при сахарном диабете и ОКС
- Инсулин при сахарном диабете и инфаркте миокарда
- Влияние сахарного диабета на прогноз хронической сердечной недостаточности (ХСН)
- Причины и механизмы развития диабетической кардиомиопатии
- Влияние сахарного диабета на развитие ХСН
